اطلاعات عمومی، ویکی ژن
آنتیبادی مونوکلونال: تعریف، انواع، تولید، کاربردها
مقدمهای بر آنتیبادی مونوکلونال
آنتیبادیهای مونوکلونال آنتیبادیهایی هستند که توسط سلولهای ایمنی یکسان ساخته میشوند که همگی کلونهای یک سلول والد منحصر به فرد هستند. آنتیبادیهای مونوکلونال میتوانند میل ترکیبی یک ظرفیتی داشته باشند، به این صورت که به اپیتوپ مشابهی متصل میشوند.
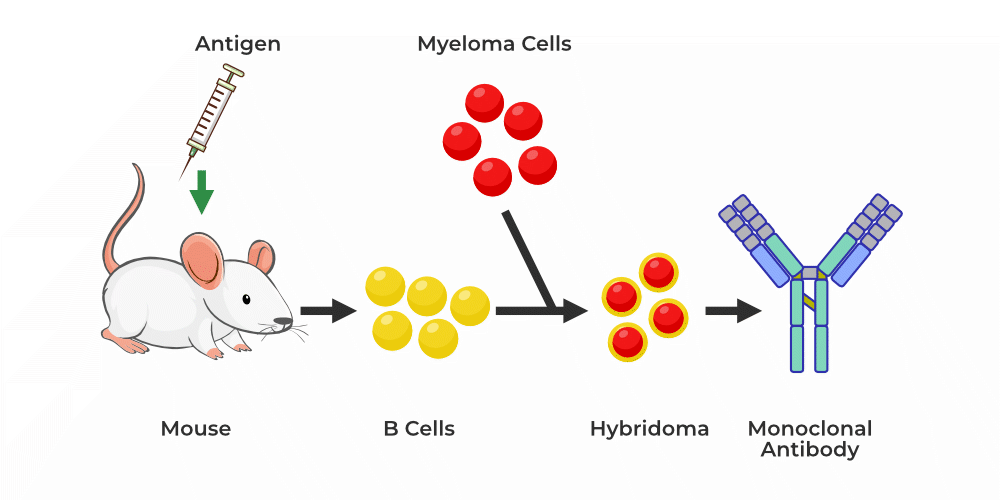
در سال 1975 روشی برای تولید آنتیبادیهای مونوکلونال توسط ژرژ کوهلر و سزار میلشتاین ابداع شد. این روش بر ادغام سلولهای B از یک حیوان واکسینه شده (معمولاً موش) با رده سلولی میلوم جاودانه و رشد سلولها در شرایطی است که سلولهای طبیعی و تومور فیوز نشده نمیتوانند زنده بمانند.
سلولهای فیوز شده حاصل که رشد میکنند هیبریدوم نامیده میشوند. هر هیبریدوم تنها یک ایمونوگلوبولین تولید میکند که از یک سلول B از حیوان ایمن شده به دست میآید.
آنتیبادیهای ترشح شده توسط بسیاری از کلونهای هیبریدوما برای اتصال به آنتیژن مورد نظر غربالگری میشوند و این تک کلون با ویژگی موردنظر انتخاب و گسترش مییابد. محصولات این کلونهای منفرد آنتیبادیهای مونوکلونال هستند که هر کدام برای یک اپیتوپ منفرد روی آنتیژنی که برای ایمنسازی حیوان و شناسایی کلونهای ترشحکننده آنتیبادی جاودانه شدهاند، اختصاص دارد.
آنتیبادیهای مونوکلونال چیست؟
بدن به طور طبیعی آنتیبادیهایی تولید میکند که عناصری از سیستم ایمنی هستند که توسط لنفوسیتهای B تولید میشوند و به پروتئینهای خارجی در بدن به نام آنتیژن متصل میشوند که هدف از بین بردن آنهاست.
آنها به طور طبیعی در بدن به دنبال اجسام خارجی (آنتیژن) گردش میکنند و پس از اتصال به آنتیژن، آنتیژن را با استفاده از مکانیسمهای ایمنی مختلف از بین میبرند.
از سوی دیگر، آنتیبادیهای مونوکلونال پروتئینهایی هستند که در آزمایشگاه برای هدف قرار دادن آنتیژنهای خاص روی سلولهای بدن مانند گیرندهها و سایر پروتئینهای خارجی در سطح سلولهای طبیعی و سرطانی بدن تهیه میشوند.
بنابراین، آنتیبادیهای مونوکلونال چیست؟ آنتیبادیهای مونوکلونال آنتیبادیهای مصنوعی هستند که از یک کلون سلولی با ترکیب لنفوسیتهای B به سلولهای میلوما تولید میشوند. ادغام لنفوسیتهای B با سلولهای میلوما توسط هیبریداسیون سلولهای سوماتیک عناصر تولید کننده آنتیبادی مورد نظر را ترشح میکند که خطوط سلولی جاودانهای هستند که به عنوان هیبریدوم شناخته میشوند. این هیبریدومها آنتیبادیهای مونوکلونال همگن تولید میکنند.
آنتیبادیهای مونوکلونال (mAbs) توانایی تشخیص مکانهای اتصال منحصر به فرد (اپیتوپ) موجود بر روی آنتیژنهای خاص را دارند. این آنتیبادیهای مونوکلونال را از آنتیبادیهای پلیکلونال متمایز میکند، یعنی آنتیبادیهای مونوکلونال از یک کلون سلول B برای هدف قرار دادن اپی توپهای منفرد مشتق میشوند، بر خلاف آنتیبادیهای پلیکلونال که اپی توپهای متعدد را هدف قرار میدهند.
آنتیبادیهای مونوکلونال (mAbs) برای هدف قرار دادن گیرندهها یا سایر پروتئینهای خارجی موجود در سطح سلولهای طبیعی و سلولهای سرطانی تولید شده اند.
آنتیبادیهای مونوکلونال در درمان بسیاری از بیماریها از جمله برخی سرطانها استفاده میشود.
ویژگی آنتیبادیهای مونوکلونال (mAbs) به آنها اجازه میدهد تا به سلولهای سرطانی همراه با یک عامل سیتوتوکسیک مانند یک عامل رادیواکتیو قوی متصل شوند. عامل رادیواکتیو به دنبال تخریب سلولهای سرطانی بدون آسیب رساندن به سلولهای سالم است.
انواع آنتیبادیهای مونوکلونال
آنتیبادیهای مونوکلونال که به صورت مصنوعی ساخته شدهاند تا مانند آنتیبادیهای انسانی در سیستم ایمنی عمل کنند، به 4 روش مختلف تهیه میشوند و نام آنها بر اساس چیزی که از آن ساخته شدهاند، گرفته میشوند.
الف. آنتیبادیهای مونوکلونال موشی
آنها اولین آنتیبادیهای مونوکلونال بودند که در مقیاس آزمایشگاهی توسط فناوری هیبریدوما در سال 1975 تولید شدند.
به دلیل منشأ آنها که از میزبانهای جوندگان (موش و موش صحرایی) متعلق به خانواده Muridae هست، موشی نامیده شدند.
آزمایشات پیش بالینی برای استفاده از آن در درمان کریپتوکوکوس نئوفورمانس انجام گرفته است.
mAbs موش نقش مهمی در توسعه تکنیکهای مدرن تولید آنتیبادی و کاربردهای بالقوه این ایمونوگلوبولینهای مصنوعی در کاربردهای درمانی و تحلیلی ایفا کردهاند.
در کاربردهای درمانی، از آنها به عنوان چارچوبی برای توسعه آنتیبادی و تکنیکهای مهندسی استفاده میشود که شامل کایمریزه کردن، انسانسازی و توسعه آنتیبادیهای دو گونهای از قطعات آنتیبادی معروف به قطعات آنتیبادی تک زنجیرهای (scFvs) است.
آزمایشات پیش بالینی برای استفاده از mAbs موش بر روی پلیساکارید کپسولی و افزایش فعالیت درمانی تجویز آمفوتریسین B انجام شده است.
نام درمان به کمک آنها با -omab به پایان میرسد.
ب- آنتیبادیهای مونوکلونال کایمریک
اینها کایمراهای ساختاری هستند که از ترکیب اجزای موش و بخشهایی از انسان بهوسیله همجوشی ساخته میشوند. این عمل شامل ادغام مناطق متغیر یک گونه مانند موش و مناطق ثابت گونههای دیگر مانند گونههای انسانی است.
آنتیبادیهای مونوکلونال کایمریک برای کاهش ایمنی زایی و افزایش نیمه عمر سرم هنگام تهیه آنها به دلایل درمانی تولید میشوند.
آنتیبادیهای کایمریک ویژگی و میل آنتیژنی آنتیبادی اصلی را حفظ میکنند.
نام درمان آنها با -ximab به پایان میرسد.
ج. آنتیبادیهای مونوکلونال Humanized
آنها گسترشی از آنتیبادیهای مونوکلونال کایمریک هستند که به موجب آن، تمام نواحی آنتیبادی موش در mAbs کایمریک با نواحی انسانی جایگزین میشوند، به جز مناطق تعیین کننده مکمل (CDRs) که آمینواسیدهایی هستند که با آنتیژن تماس مستقیم دارند. این بدان معناست که mAb های انسانی دارای بخشهای کوچکی از پروتئین موش هستند که به پروتئین انسانی متصل هستند.
نام درمانها به -zumab ختم میشود.
د. آنتیبادیهای مونوکلونال انسانی
اینها پروتئینهای کاملاً انسانی هستند که با تکنیکهای بیولوژیکی مولکولی دستکاری شدهاند تا توالی اسیدهای آمینه را تغییر دهند.
این ویژگی، قرابت یا عملکردهای بیولوژیکی را تغییر میدهد و دنبالههایی را به دست میآورد که بخشی از مجموعه انسانی نیستند.
نام درمانهای mAbs انسانی به -umab ختم میشود.
انواع آنتیبادیهای مونوکلونال بر اساس عملکرد
آنتیبادیهای مونوکلونال را میتوان بر اساس عملکردی که انجام میدهند نیز طبقهبندی کرد، مانند آنتیبادیهای مونوکلونال که در درمان سرطان استفاده میشوند. عبارتاند از:
آنتیبادیهای مونوکلونال برهنه
اینها mAbهایی هستند که دارو یا عامل رادیواکتیو به آنها متصل نیست. آنها متداولترین mAbs هستند که در درمان سرطان استفاده میشوند. اکثر mAbهای برهنه به آنتیژنهای روی سلولهای سرطانی متصل میشوند و بقیه به آنتیژنها یا سایر سلولهای غیر سرطانی یا پروتئینهای شناور آزاد متصل میشوند.
این mAbهای برهنه به طور متفاوت عمل میکنند بهعنوانمثال:
تقویت پاسخ ایمنی در برابر سلولهای سرطانی با اتصال به سلولهای سرطانی و عمل به عنوان نشانگرهای سیستم ایمنی بدن برای از بین بردن آنها مانند آلمتوزوماب (Campath®) که برای درمان لوسمی لنفوسیتی مزمن (CLL) استفاده میشود. این دارو آلمتوزوماب به آنتیژن CD52 موجود بر روی لنفوسیتها از جمله سلولهای لوسمیک متصل میشود و در نتیجه سلولهای ایمنی را به سمت آنها جذب میکند و در نتیجه آنها را از بین میبرد.
تقویت پاسخ ایمنی با هدف قرار دادن نقاط بازرسی سیستم ایمنی
چسبیدن و مسدود کردن آنتیژنهای روی سلولهای سرطانی که رشد و گسترش سلولهای سرطانی و سایر سلولهای همسایه را تسهیل میکند. بهعنوانمثال، تراستوزوماب (Herceptin) یک mAb است که علیه پروتئین HER2 سرطان سینه و معده طراحی شده و فعال شدن آنها را مسدود میکند. این پروتئین HER2 رشد سلولهای سرطانی را تسهیل میکند.
آنتیبادیهای مونوکلونال کونژوگه (تگ شده یا برچسب گذاری یا بارگذاری شده).
- mAbهای کونژوگه با داروهای شیمی درمانی یا یک عامل رادیواکتیو ترکیب میشوند.
- آنها عمدتاً به عنوان مسیریاب در هدایت مستقیم داروی شیمی درمانی به سلولهای سرطانی استفاده میشوند.
- mAbs مزدوج آزادانه در سراسر بدن گردش میکنند تا زمانی که آنتیژن مورد نظر را پیدا کرده و به آن بچسبند و آنتیژن را به فرایندهای حذف ایمنی تحویل دهند.
- مزیت آنتیبادیهای مونوکلونال کونژوگه این است که خطر آسیب رساندن به سلولهای طبیعی در سایر قسمتهای بدن را کاهش میدهند.
آنتیبادیهای مونوکلونال نشاندار شده رادیویی
- آنها دارای یک ذره کوچک رادیواکتیو متصل به آنها هستند که در آن دارو به همراه عوامل رادیواکتیو مستقیماً به سلولهای هدف میرسد و باعث تأثیرگذاری حدودی بر هدف و سلولهای مجاور میشوند.
- بهعنوانمثال، ibritumomab tiuxetan (Zevalin) علیه آنتیژن CD20 موجود در لنفوسیتهای B عمل میکند.
- آنها رادیواکتیویته را مستقیماً به سلولهای سرطانی میرسانند.
- داروهای Ibritumomab tiuxetan از داروهای mAb معروف به ریتوکسیماب و یک عامل رادیواکتیو به نام ایتریوم-90 تشکیل شدهاند.
- درمان آنتیبادی مونوکلونال نشاندار شده رادیویی به عنوان رادیو ایمونوتراپی (RIT) شناخته میشود.
آنتیبادیهای شیمیایی نشاندار شده
- این mAbs دارای داروهای شیمیدرمانی (یا دیگر موارد) قوی هستند که به آنها متصل شده است. مثالهای این مورد عبارتاند از:
- برنتوکسیماب ودوتین (Adcetris)، آنتیبادی که آنتیژن CD30 (موجود در لنفوسیتها) را هدف قرار میدهد، به یک داروی شیمی درمانی به نام MMAE متصل است.
- Ado-trastuzumab emtansine (Kadcyla که TDM-1 نیز نامیده میشود)، آنتیبادی که پروتئین HER2 را هدف قرار میدهد، به یک داروی شیمی درمانی به نام DM1 متصل است.
آنتیبادیهای مونوکلونال دو گونهای (دو میزبانه)
- اینها داروهای آنتیبادی مونوکلونال هستند که از دو آنتیبادی مختلف مونوکلونال متصل به یکدیگر تشکیل شدهاند.
- بهعنوانمثال، یک داروی لوسمی به نام بلیناتوموماب (Blincyto) دارای یک قسمت به پروتئین CD19 موجود در سلولهای سرطان خون و لنفوم و بخشی دیگر به پروتئین CD3 موجود در سلولهای T ایمنی متصل است.
- این دارو سلولهای سرطانی هدف و سلولهای ایمنی را گرد هم میآورد و سیستم ایمنی را قادر میسازد تا سریعاً به سلول سرطانی حمله کند.
تولید آنتیبادیهای مونوکلونال
- تولید آنتیبادیهای مونوکلونال یک فرایند آزمایشگاهی با استفاده از تکنیکهای کشت بافت است.
- تولید آنتیبادیهای مونوکلونال (mAbs) در ابتدا با شناسایی یک آنتیژن خاص و ایمن سازی یک حیوان با آنتیژن چندین بار انجام میشود. رایجترین مدلهای حیوانی مورد استفاده موشهای آزمایشگاهی هستند.
- سلولهای B حیوانات ایمن شده از طحال خارج میشوند و سپس با سلولهای B سرطانی به نام سلولهای میلوما ترکیب میشوند.
- ادغام غشای پلاسمایی مجاور سلولهای میلوما با استفاده از پلیاتیلن گلیکول انجام میشود، اما میزان موفقیت آن پایین است و بنابراین محیط انتخابی باید فعالیت همجوشی را نیز برای افزایش رشد سلولی داشته باشد.
- سلولهای سرطانی میلوما بر خلاف سلولهای B طبیعی که برای مدت 6 تا 8 ساعت تکثیر میشوند، ویژگی جاودانهای دارند که به طور مداوم تکثیر میشوند و معمولاً توانایی سنتز هیپوگزانتین – گوانین – فسفریبوزیل ترانسفراز (HGPRT) را از دست دادهاند. سنتز تخریبی اسیدهای نوکلئیک
- سلولهای میلوما در یک محیط انتخابی به نام هیپوگزانتین آمینو پترین تیمیدین (HAT) قرار میگیرند – که از هیپوگزانتین، آمینوپترین و تیمیدین تشکیل شده است، جایی که اجازه رشد و تولید سلولهای هیبریدوما فیوز شده را میدهد، ولی سلولهای غیرفیوز شده قادر به رشد نیستند و از بین میروند.
- سلولهای هیبریدوما توانایی رشد مداوم در کشت را دارند؛ زیرا آنتیبادی تولید میکنند. سپس آنها از نظر آنتیبادیهای مونوکلونال مورد نظر یا خاص غربالگری میشوند و آنهایی که mAbs مورد نظر را تولید میکنند، منتقل شده و در کشت بافت رشد میکنند.
- برداشت به صورت دورهای انجام میشود و سپس آنتیبادیهای مونوکلونال از محیط پاک میشوند.
- رشد و برداشت این آنتیبادیهای مونوکلونال برای چند هفته در مقادیر زیاد به منظور تولید mAbs کافی که میتوانند برای آزمایش یا درمان حداقل یک بیمار مورد استفاده قرار گیرند، انجام میشود.
- آنتیبادیهای مونوکلونال تولید شده در میلیونها عدد هستند و برای آنتیژنی که در ابتدا به مدل حیوانی تزریق شد، اختصاصی هستند.
کاربردهای آنتیبادیهای مونوکلونال
- آنتیبادیهای مونوکلونال در درمان بسیاری از بیماریها و اختلالات مورد استفاده قرار میگیرند و کاربرد آنها به عنوان ایمونوتراپی شناخته میشود.
- برخی از بیماریها و اختلالاتی که با استفاده از mAbs درمان میشوند عبارتاند از: سرطان، آرتریت روماتوئید، مولتیپل اسکلروزیس، لوپوس اریتماتوز سیستمیک، بیماریهای قلبی عروقی، بیماری کرون، کولیت اولسراتیو، پسوریازیس، و پس زدن پیوند عضو.
- آنتیبادیهای مونوکلونال به طور گسترده در درمانها، مطالعات تکنیکهای آزمایشگاهی و تحقیقات برای درمانهای بالقوه برای برخی عفونتها، اختلالات و سرطانها استفاده میشود.
- آنتیبادیهای مونوکلونال در ابتدا در درمان سرطان مورد مطالعه قرار گرفتند و در حال حاضر در درمان برخی از انواع سرطان استفاده میشوند.
برخی از کاربردهای خاص آنها عبارتاند از:
- برخی از آنتیبادیهای مونوکلونال برای هدف قرار دادن آنتیژنهای تومور خاص طراحی شدهاند. آنها برای تحریک تولید آنتیبادیهای ضد ایدیوتیپی که باعث تحریک پاسخ ایمنی ضد توموری قوی در بیماران مبتلا به لنفوم سلول B میشوند، استفاده شده است. با این حال، آنتیبادیهای ضد ایدیوتیپی در مدلهای حیوانی تولید میشوند که تولید آنتیبادیهای مونوکلونال را در انسان مخفی میکند. اگرچه آنتیبادیهای مونوکلونال antiHer2 انسانی هرسپتین در بیماران مبتلا به سرطان سینه مقاوم به شیمیدرمانی مؤثر بوده است.
- آنتیبادیهای مونوکلونال برای اتصال مؤثر فاکتور نکروزه تومور آلفا (TNF-alpha)، که یک سیتوکین است که به پیشرفت آرتریت روماتوئید (RA) کمک میکند، استفاده میشود. از این رو آنتیبادیهای مونوکلونال به عنوان یک وسیله درمانی برای آرتریت روماتوئید استفاده میشود.
- آنتیبادیهای مونوکلونال علیه آنتیژنهای پیوندی خاص تومور (TSTAs) تولید شدهاند. اینها آنتیژنهایی هستند که از جهشهای ژنی ایجاد میشوند که باعث ایجاد پروتئینهای تغییر یافتهای میشوند که توسط سلولهای تومور بیان میشوند. در عمل، سلولهای تومور بیمار با آنتیبادیهای مونوکلونال که دارای سموم یا مواد رادیواکتیو هستند، برچسبگذاری میشوند. این امر یک اثر درمانی مستقیم “گلوله جادویی” به تومور میدهد و سلولهای سالم را حفظ میکند.
- آنها به عنوان یک ابزار شناسایی برای چندین سرطان و همچنین برای ارائه درمانهای دارویی برای هدف قرار دادن سلولهای سرطانی و شروع پاسخهای ایمنی علیه سلولهای سرطانی استفاده میشوند.
- آنتیبادیهای مونوکلونال در تشخیص چندین بیماری با شناسایی آنتیژنهای خاص در حال گردش در بافتهای بدن و شناسایی آنها با استفاده از روشهای ایمونواسی استفاده میشود.
- در حال حاضر، آنتیبادیهای مونوکلونال توسط شبکه پیشگیری از کووید-19 در حال مطالعه است. برخی از آزمایشها در ایالات متحده برای درک نقش آنتیبادیهای مونوکلونال در ارائه محافظت کوتاهمدت در برابر SARS-CoV-2 عامل ایجاد کننده COVID-19 جمعآوری شدهاند.
موارد استفاده از آنتیبادیهای مونوکلونال
آنتیبادیهای مونوکلونال کاربردهای عملی زیادی در تحقیقات، تشخیص پزشکی و درمان دارند. برخی از کاربردهای رایج آنها شامل موارد زیر است:
شناسایی نشانگرهای فنوتیپی منحصر به فرد برای انواع سلولهای خاص اساس طبقهبندی مدرن لنفوسیتها و سایر لکوسیتها، شناسایی جمعیتهای سلولی منفرد توسط مونوکلونالهای خاص است.
تشخیص بسیاری از بیماریهای عفونی و سیستمیک به تشخیص آنتیژنها یا آنتیبادیهای خاص در خون، ادرار یا بافتها با استفاده از آنتیبادیهای مونوکلونال در سنجش ایمنی متکی است.
شناسایی تومور آنتیبادیهای مونوکلونال نشاندار مخصوص پروتئینهای سلولی مختلف برای تعیین منبع بافتی تومورها با رنگآمیزی بخشهای بافتشناسی تومور استفاده میشوند.
پیشرفت در تحقیقات پزشکی منجر به شناسایی سلولها و مولکولهایی شده است که در پاتوژنز بسیاری از بیماریها نقش دارند. آنتیبادیهای مونوکلونال به دلیل ویژگی خاص خود، ابزاری برای هدف قرار دادن این سلولها و مولکولها فراهم میکنند. تعدادی از آنتیبادیهای مونوکلونال برای درمان استفاده میشود.
برخی از نمونهها عبارتاند از آنتیبادیها علیه فاکتور نکروز تومور سیتوکین (TNF) که برای درمان آرتریت روماتوئید و سایر بیماریهای التهابی استفاده میشود، آنتیبادیها علیه CD20 برای درمان لوسمی سلول B و برای تخلیه سلولهای B در برخی اختلالات خودایمنی، آنتیبادیها علیه گیرندههای فاکتور رشد اپیدرمی سلولهای سرطانی هدف، آنتیبادیها علیه فاکتور رشد اندوتلیال عروقی در بیماران مبتلا به سرطان کولون و غیره.
تجزیه و تحلیل عملکردی سطح سلول و مولکولهای ترشح شده در تحقیقات بیولوژیکی، آنتیبادیهای مونوکلونال که به مولکولهای سطح سلولی متصل میشوند و عملکردهای سلولی خاصی را تحریک یا مهار میکنند، ابزار ارزشمندی برای تعریف عملکرد مولکولهای سطحی، از جمله گیرندههای آنتیژن هستند. آنتیبادیهای مونوکلونال نیز به طور گستردهای برای خالص سازی جمعیتهای سلولی منتخب از مخلوطهای پیچیده به منظور تسهیل مطالعه خواص و عملکرد این سلولها استفاده میشوند.
محدودیتهای آنتیبادیهای مونوکلونال
آنتیبادیهای مونوکلونال به راحتی توسط موشها تولید میشوند، اما بیمارانی که با آنتیبادیهای موش درمان میشوند، ممکن است آنتیبادیهایی علیه Ig موش بسازند که آنتیبادی ضد موش انسانی (HAMA) نامیده میشود. این آنتیبادیهای ضد Ig عملکرد آنتیبادی مونوکلونال تزریقی را مسدود میکنند یا پاکسازی آن را افزایش میدهند و همچنین میتوانند باعث اختلالی به نام بیماری سرم شوند.
تکنیکهای مهندسی ژنتیک برای گسترش سودمندی آنتیبادیهای مونوکلونال استفاده شده است. DNAهای مکمل (cDNA) که زنجیرههای پلیپپتیدی یک آنتیبادی مونوکلونال را رمزگذاری میکنند، میتوانند از یک هیبریدوم جدا شوند و این ژنها میتوانند در شرایط آزمایشگاهی دستکاری شوند.
آنتیبادیهای مونوکلونال کاملاً انسانی نیز مورد استفاده بالینی هستند. اینها با استفاده از روشهای نمایش فاژ یا در موشهایی با سلولهای B که تراریختههای Ig انسانی را بیان میکنند، به دست میآیند. آنتیبادیهای انسانی شده بسیار کمتر از مونوکلونالهای موش هستند که قادر باشند در انسان ظاهر شوند و پاسخهای ضد آنتیبادی را القا کنند.
عوارض جانبی آنتیبادیهای مونوکلونال
استفاده از آنتیبادیهای مونوکلونال ساخته دست بشر میتواند عوارض جانبی ایجاد کند و این اثرات از فردی به فرد دیگر متفاوت است. این اثرات به آنچه بیمار تحت درمان است، پیشرفت بیماری یا اختلال و نوع مونوکلونال تجویز شده و دوز آن بستگی دارد.
واکنشها به عوامل مختلفی بستگی دارند از جمله:
- واکنش محل سوزن همراه با درد، تورم، قرمزی، خارش، بثورات پوستی
- علائم شبه آنفولانزا همراه با لرز، خستگی، حالت تهوع، استفراغ، تب، اسهال، درد عضلانی، درد
- اثرات آنتیبادیهای مونوکلونال مرتبط:
- زخمهای دهان و پوست که میتواند منجر به عفونتهای جدی شود
- فشارخون بالا
- نارسایی احتقانی قلب
- حملات قلبی، بیماری التهابی ریه
- هنگام دریافت دارو، واکنش آلرژیک خفیف تا شدید و حتی منجر به مرگ میتواند رخ دهد
- سندرم نشت مویرگی باعث میشود مایع و پروتئین از رگهای خونی ریز نشت کند و به بافتهای اطراف جریان پیدا کند که منجر به فشار بسیار پایین میشود و میتواند منجر به نارساییهای چند عضوی و شوک شود
- سندرم آزادسازی سیتوکین به دلیل افزایش سطح تولید آنها که با آنتیبادیهای مونوکلونال در ارتباط است که مکانیسمهای مختلفی را در بدن فعال میکند. این سندرم با علائمی مانند تب، حالت تهوع، سردرد، بثورات پوستی، ضربان قلب سریع، فشارخون پایین و مشکلات تنفسی همراه است.
همچنین بخوانید:
- سایتوکاین چیست؟
- تیتر آنتی بادی چیست؟ هدف، روش انجام، تفسیر
- آنتی بادی مونوکلونال و پلی کلونال
- آنتی بادی (Antibody) چیست؟
- اتوآنتی بادی چه هستند؟
مترجم: مریم محجوب