بررسی اجمالی بیماری هیرشپرونگ
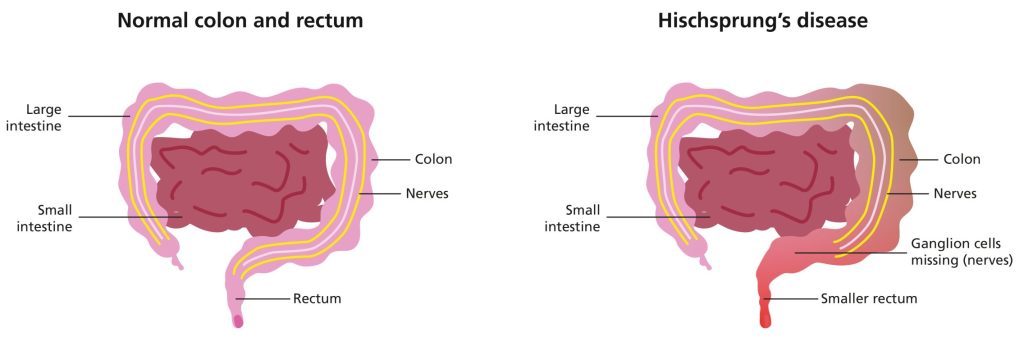
بیماری هیرشپرونگ (HSCR یا Hirschsprung Disease) یک نقص مادرزادی است. این اختلال با عدم وجود سلولهای عصبی خاص (گانگلیونها یا ganglions) در قسمتی از روده در نوزاد مشخص میشود. فقدان سلولهای گانگلیونی باعث میشود که عضلات روده توانایی خود را برای حرکت مدفوع از طریق روده (پریستالسیس یا peristalsis) از دست بدهند. پریستالسیس یک فرآیند طبیعی بدن است.
پریستالسیس انقباضات موج مانندی را از عضلات پوشاننده روده ایجاد میکند. این انقباضات، مدفوع و سایر مواد زائد را از طریق دستگاه گوارش به حرکت در میآورد. پریستالسیس بی اثر منجر به برگشت مدفوع در روده میشود. افراد مبتلا ممکن است دچار یبوست و انسداد جزئی یا کامل روده شوند.
درد و ناراحتی میتواند منجر شود. اگر درمان نشود، ممکن است یک عفونت باکتریایی بالقوه جدی ایجاد شود. علائم خاص میتواند از فردی به فرد دیگر متفاوت باشد. HSCR میتواند به عنوان یک مشکل منفرد یا به عنوان بخشی از یک اختلال گسترده تر رخ دهد که بر چندین سیستم ارگان تأثیر میگذارد.
مترادفها
- آگانگلیونوز کولون (colonic aganglionosis)
- مگاکولون مادرزادی (congenital megacolon)
- HAEC
- انتروکولیت مرتبط با هیرشپرونگ (Hirschsprung-associated enterocolitis)
- HSCR
- آگانگلیونوز روده ای (intestinal aganglionosis)
- مگاکولون (megacolon)، آگانگلیونی (aganglionic)
علائم و نشانهها
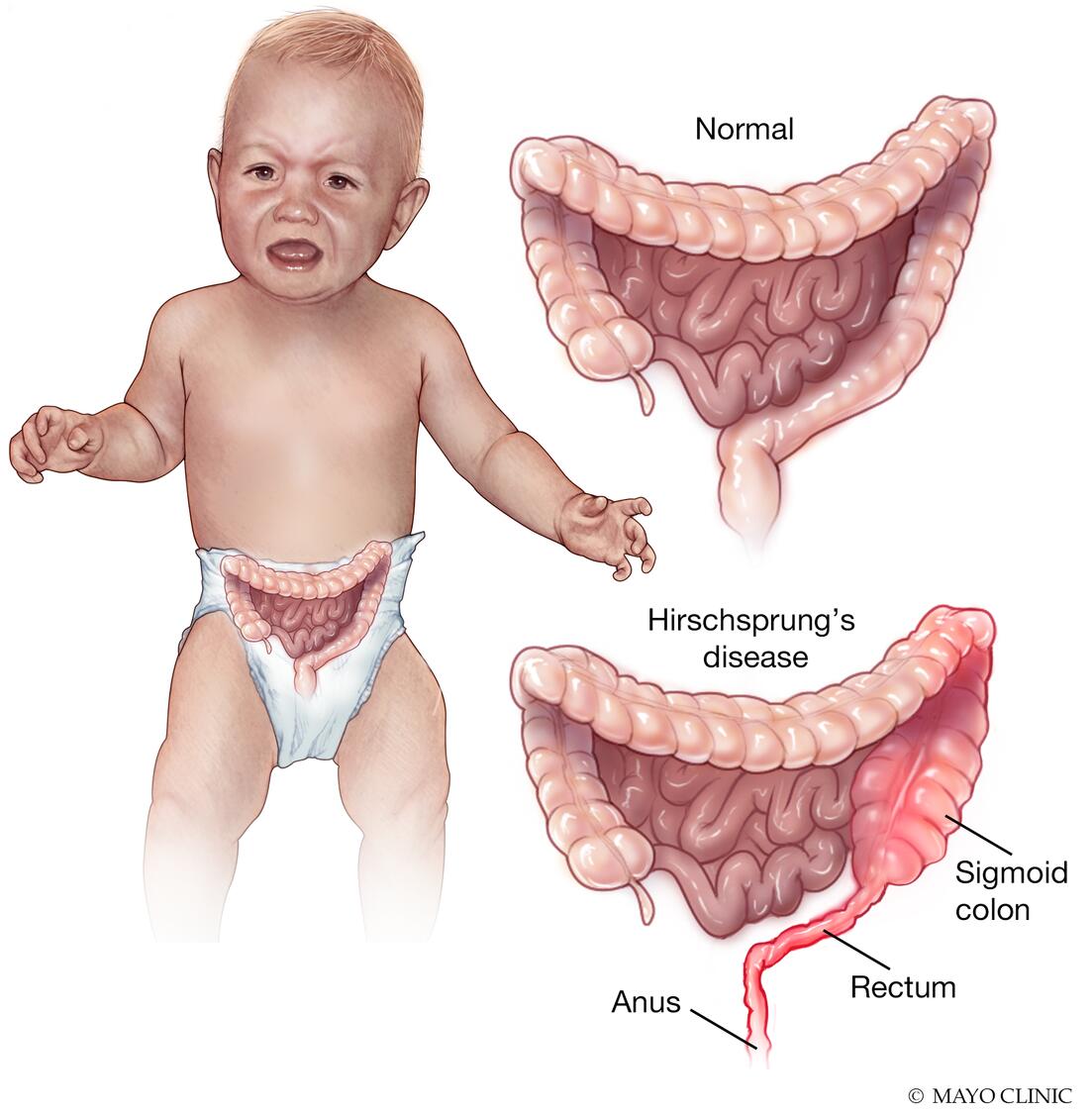
علائم در دوره نوزادی شامل عدم عبور مکونیوم (meconium) در مدت کوتاهی پس از تولد است. مکونیوم ماده چسبنده تیره رنگی است که به طور معمول هنگام تولد در روده وجود دارد و به عنوان اولین حرکت روده نوزاد پس از تولد دفع میشود. عدم دفع اولین مدفوع به مدت 24 تا 48 ساعت نشان دهنده HSCR است.
نوزادان مبتلا به HSCR اغلب دچار تورم شکم (اتساع)، درد شکم و استفراغ میشوند. نوزادان مبتلا یبوست دارند و اغلب افزایش وزن ضعیف و رشد آهسته را نشان میدهند.
HSCR گاهی اوقات میتواند منجر به بیماری به نام انتروکولیت (enterocolitis) شود که التهاب روده کوچک و روده بزرگ است. این اغلب به عنوان آنتروکولیت مرتبط با هیرشپرونگ (Hirschsprung-associated enterocolitis) شناخته میشود. انتروکولیت مرتبط با هیرشپرونگ شایع ترین عارضه HSCR است که در 30 تا 40 درصد از افراد مبتلا به HSCR رخ میدهد و میتواند ماهیت خفیف تا شدید داشته باشد. انتروکولیت مرتبط با هیرشپرونگ اغلب با تب، اسهال انفجاری، تورم شکم، بی حالی و استفراغ ظاهر میشود.
برخی از افراد مبتلا به انتروکولیت مرتبط با هیرشپرونگ شدید یا درمان نشده ممکن است دچار سپسیس (sepsis) شوند که یک عفونت باکتریایی گسترده در جریان خون است و به طور بالقوه تهدید کننده زندگی است. انتروکولیت شدید یا درمان نشده نیز میتواند منجر به مگاکولون سمی شود که یکی دیگر از عوارض تهدید کننده زندگی است. نمیتوان بیش از حد تاکید کرد که یک فرد مبتلا به HSCR که این علائم را ایجاد میکند باید فوراً به دنبال مراقبتهای پزشکی باشد.
تقریباً 90 درصد از تشخیصهای اولیه HSCR در ایالات متحده در سال اول زندگی انجام میشود. بیشتر 10 درصد باقی مانده در اوایل کودکی و کمتر از 1 درصد در سنین نوجوانی یا بزرگسالی انجام میشود. جای تعجب نیست که این افراد اغلب سابقه مادام العمر یبوست را گزارش میکنند.
علل بیماری هیرشپرونگ
بیماری هیرشپرونگ که به عنوان یک مشکل منفرد رخ میدهد با جهش در چندین ژن مختلف همراه است. تقریباً 50 درصد افراد مبتلا یکی از این ناهنجاریهای ژنی را دارند. این تغییرات ژنی باعث میشود افراد مستعد ابتلا به این اختلال باشند یا مستعد شوند. فردی که از نظر ژنتیکی مستعد ابتلا به یک اختلال است حامل یک ژن (یا ژنها) برای بیماری است اما ممکن است بیان نشود مگر اینکه تحت شرایط خاصی، مانند عوامل محیطی خاص (ارث چند عاملی یا multifactorial inheritance) تحریک یا “فعال” شود.
وراثت این تغییرات ژنی بسته به ژن درگیر میتواند غالب یا مغلوب باشد اما احتمالاً وجود چندین ژن غیر طبیعی برای بروز اختلال ضروری است. ژنهای غیر طبیعی درگیر در HSCR میتوانند اثرات متفاوتی در اعضای یک خانواده داشته باشند. اگر والدین فرزند مبتلا داشته باشند، شانس داشتن فرزند دیگری با این اختلال افزایش مییابد. والدینی که HSCR دارند نیز شانس بیشتری برای داشتن فرزند مبتلا به این اختلال دارند.
ژنهای مرتبط با HSCR در دو گروه اصلی به نام ژنهای RET و ژن EDNRB قرار دارند. هنگامی که این اختلال بخش کوتاهی از کولون را درگیر میکند، ژن اصلی درگیر، ژن RET است که بر روی کروموزوم 10q11.2قرار دارد.
هنگامی که HSCR همراه با سایر ناهنجاریها رخ میدهد، علت اغلب یک ناهنجاری کروموزومی یا سندرم ژنتیکی است. افراد مبتلا به سندرم داون نسبت به افراد در جمعیت عمومی بیشتر در معرض خطر ابتلا به HSCR هستند.
سندرمهای ژنتیکی که میتوانند با HSCR مرتبط باشند عبارتند از:
- سندرم موات-ویلسون (Mowat-Wilson syndrome)
- سندرم Waardenburg
- سندرم باردت-بیدل (Bardet-Biedel syndrome)
- هیپوپلازی غضروف-مو (Cartilage-Hair hypoplasia)
- سندرم مادرزادی هیپوونتیلاسیون مرکزی (congenital central hypoventilation syndrome)
- سندرم Fryns
- نئوپلازی غدد درون ریز متعدد نوع 2 (multiple endocrine neoplasia type 2)
- سندرم Smith-Lemli-Optiz
- سندرم پیت هاپکینز (Pitt-Hopkins syndrome)
علائم و نشانههای HSCR به دلیل عدم رشد سلولهای عصبی خاص به نام گانگلیون (ganglions) در قسمتی از روده بزرگ نوزاد رخ میدهد. HSCR گاهی اوقات نوروکریستوپاتی (neurocristopathy) نامیده میشود، به این معنی که این اختلال ناشی از ناهنجاری در سلولها و بافتهایی است که از تاج عصبی (neural crest) ایجاد میشود.
تاج عصبی (neural crest) گروهی از سلولهای موقتی است که در جنین در حال رشد یافت میشود. تاج عصبی به انواع مختلفی از سلولهای بدن تبدیل میشود. در HSCR، گانگلیونها به درستی از تاج عصبی رشد نمیکنند. از آن جایی که گانگلیونها در روده وجود ندارند، مدفوع نمیتواند از طریق روده و از طریق پریستالیس به خارج از بدن منتقل شود.
طول روده ای که در HSCR تحت تاثیر قرار میگیرد میتواند متفاوت باشد. تقریباً در 80 درصد از نوزادان مبتلا، این روده بزرگ است که معمولاً کولون و رکتوم نامیده میشود که تحت تأثیر قرار میگیرند. رکتوم (rectum) آخرین قسمت روده بزرگ است و مقعد را به کولون سیگموئید (sigmoid colon) متصل میکند. گفته میشود نوزادانی که سلولهای گانگلیونی در رکتوم و کولون سیگموئید ندارند، به بیماری هیرشپرونگ «بخش کوتاه یا short-segment» مبتلا هستند.
در حالی که تقریباً 12 درصد از نوزادان دارای سلولهای گانگلیونی هستند که در بیشتر روده بزرگ از بین رفته اند و به عنوان بیماری هیرشپرونگ “بخش بلند یا long-segment” نامیده میشود، و تقریباً 7 درصد سلولهای گانگلیونی در کل روده بزرگ و احتمالاً بخشی از روده کوچک را ندارند که به این بیماری هیرشپرونگ “کولون کل یا total colonic” میگویند. در موارد نادر، سلولهای عصبی گانگلیونی در تمام طول روده بزرگ و کوچک وجود ندارد. به آن آگانگلیونوز کل روده (total intestinal aganglionosis) میگویند.
جمعیتهای آسیب دیده
بیماری هیرشپرونگ مردان را 3 تا 4 برابر بیشتر از زنان مبتلا میکند، اگرچه HSCR بخش بلند دارای نسبت جنسیتی 1:1 است. این اختلال تقریباً در یک مورد از هر 5000 تولد زنده رخ میدهد. معمولاً اندکی پس از تولد ظاهر میشود اما ممکن است در کودکان بزرگتر و بزرگسالان نیز ظاهر شود. بیماری هیرشپرونگ در افرادی که سابقه یبوست شدید دارند باید در نظر گرفته شود.
اختلالات با علائم مشابه
علائم اختلالات زیر میتواند مشابه علائم بیماری هیرشپرونگ باشد. مقایسه ممکن است برای تشخیص افتراقی مفید باشد:
انسداد کاذب روده مزمن (Chronic intestinal pseudo-obstruction یا CIP) یک اختلال گوارشی نادر و بالقوه ناتوان کننده است که با ناهنجاریهایی مشخص میشود که بر انقباضات ماهیچه ای غیرارادی و هماهنگ (فرآیندی به نام پریستالسیس) دستگاه گوارش (GI یا gastrointestinal) تأثیر میگذارد. Peristalsis غذا و سایر مواد را از طریق سیستم گوارش تحت کنترل اعصاب، سلولهای ضربان ساز و هورمونها به حرکت در میآورد.
CIP معمولاً از ناهنجاریهایی ناشی میشود که بر عضلات یا اعصاب درگیر در پریستالیس تأثیر میگذارند. در نتیجه، پریستالسیس تغییر یافته و ناکارآمد میشود. علائم CIP شبیه علائم ناشی از انسداد مکانیکی روده کوچک است. انسداد مکانیکی به چیزی (مانند تومور، بافت اسکار و غیره) اشاره دارد که به طور فیزیکی مانع عبور غذا و سایر مواد از طریق دستگاه گوارش میشود.
در افراد مبتلا به CIP چنین انسداد فیزیکی وجود ندارد، از این رو اصطلاح شبه انسداد (pseudo-obstruction) بیان میشود. علائم شایع عبارتند از تهوع، استفراغ، درد شکم، تورم شکم (اتساع) و یبوست. در نهایت، نیازهای غذایی عادی نمیتواند برآورده شود که منجر به کاهش وزن ناخواسته و سوءتغذیه میشود. CIP به طور بالقوه میتواند باعث عوارض شدید و حتی تهدید کننده زندگی شود.
در دوره نوزادی، چندین بیماری دیگر میتوانند علائم یا نشانههایی مشابه آنچه در HSCR مشاهده میشود داشته باشند. این شرایط شامل باریک شدن (آترزی یا atresia) کولون است که باعث انسداد روده میشود. یک وضعیت موقت به نام سندرم پلاگین مکونیوم (meconium plug syndrome).
مکونیوم ایلئوس (meconium ileus)، وضعیتی که اغلب در فیبروز کیستیک دیده میشود و در آن مکونیوم در روده کودک به طور غیر طبیعی ضخیم و چسبنده است که باعث انسداد روده میشود. باریک شدن قسمتی از روده کوچک به نام ایلئوم (آترزی ایلئوم). گاهی اوقات، انتروکولیت نکروزان (necrotizing enterocolitis) میتواند علائمی مشابه HSCR ایجاد کند.
تشخیص بیماری هیرشپرونگ
تشخیص HSCR بر اساس معاینه فیزیکی، سابقه کامل بیمار و خانواده، شناسایی علائم مشخصه و انواع آزمایشات تخصصی است. اکثر افراد (85-90 درصد) در اوایل دوران نوزادی تشخیص داده میشوند. اولین علامت معمولاً عدم دفع اولین حرکت روده (مکونیوم) است. تست تشخیصی ترجیحی برای HSCR بیوپسی ساکشنی رکتوم (suction biopsy of the rectum) است. بیوپسی شامل بریدن نمونه کوچکی از بافت آسیب دیده و مطالعه آن در زیر میکروسکوپ است. عدم وجود سلولهای گانگلیونی تشخیص را تایید میکند.
آزمایشهای اضافی که میتوانند مورد استفاده قرار گیرند عبارتند از: اشعه ایکس شکم که میتواند وجود انسداد روده را نشان دهد، مانومتری آنورکتال (anorectal manometry) که شامل استفاده از بالونها و حسگرهای فشار برای ارزیابی سلامت و عملکرد رکتوم و کنتراست یا تنقیه باریم است که شامل استفاده از ماده حاجب در رکتوم است.
ماده حاجب (contrast agent) ماده ای است که برای بهبود نحوه ظاهر شدن یک ساختار یا بخشی از بدن در عکس اشعه ایکس استفاده میشود. پس از استفاده از تنقیه کنتراست در راست روده، اشعه ایکس برای ارزیابی سلامت و عملکرد روده بزرگ گرفته میشود.
هنگامی که سایر ناهنجاریها علاوه بر HSCR وجود داشته باشد، ممکن است HSCR به دلیل یک ناهنجاری کروموزومی یا سندرم ژنتیکی باشد. افراد با ناهنجاریهای متعدد باید توسط یک متخصص ژنتیک بالینی ارزیابی شوند تا یک تشخیص اساسی ایجاد شود.
درمانهای استاندارد بیماری هیرشپرونگ
تقریباً در همه موارد، درمان HSCR نیاز به جراحی برای برداشتن بخشی از کولون و یا رکتوم که فاقد رشد طبیعی عصبی است و اتصال دو انتهای سالم به یکدیگر است. سه روش جراحی استاندارد برای اصلاح این اختلال طراحی شده است. انتخاب روش تابعی از آموزش و تجربه جراح است. هر روشی قسمت آسیب دیده را برداشته و قسمت سالم روده را به راست روده متصل میکند و کاری را که به عنوان روش “pull-through” شناخته میشود، تکمیل میکند. در حال حاضر اکثر روشها در یک مرحله انجام میشوند.
اگر کودک نارس به دنیا بیاید، وزن کم تولد داشته باشد یا اگر او به شدت بیمار باشد، جراح ممکن است به والدین توصیه کند که یک رویکرد ایمن تر یک استراتژی چند مرحله ای است.
مرحله اول ایجاد کولوستومی (colostomy) موقت است که در آن روده انتهایی سالم، بالا دست روده آسیب دیده، به سطح شکم آورده میشود و استوما (stoma) ایجاد میکند. از طریق این سوراخ یا “استوما”، محتویات روده در کیسه مخصوصی خارج میشود. پس از مدتی، مرحله دوم عمل “pull through” انجام میشود که در آن زمان ممکن است استوما بسته شود. اکثر کودکان مبتلا به HSCR نیازی به کولوستومی یا ایلئوستومی ندارند.
اکثر کودکان پس از جراحی موفقیت آمیز از کیفیت زندگی خوب تا عالی برخوردار هستند. برخی از کودکان ممکن است پس از جراحی نیاز به مدیریت روده داشته باشند. در موارد نادر، برخی از کودکان ممکن است به جراحی مجدد (revisional) یا تکرار “pull through” نیاز داشته باشند.
مشاوره ژنتیک ممکن است برای افراد مبتلا و خانوادههای آنها مفید باشد.
همچنین بخوانید:
مترجم: فاطمه فریادرس