مقدمهای بر تومورهای کارسینوئید ریه
تومورهای کارسینوئید ریه (که همچنین به عنوان کارسینوئید ریه یا lung carcinoids شناخته میشوند) نوعی سرطان ریه هستند. سرطان زمانی شروع میشود که سلولها شروع به رشد خارج از کنترل میکنند. سلولها تقریباً در هر قسمت از بدن میتوانند به سرطان تبدیل شوند و به نواحی دیگر گسترش یابند.
تومورهای کارسینوئید ریه غیر معمول هستند و نسبت به انواع دیگر سرطانهای ریه کندتر رشد میکنند.
جایی که تومورهای کارسینوئید ریه در آن جا شروع میشوند:
تومورهای کارسینوئید ریه در سلولهای عصبی غدد درون ریز (neuroendocrine cells) – نوعی سلول خاص که در ریهها یافت میشود – شروع میشوند. سلولهای عصبی غدد درون ریز در سایر نواحی بدن نیز یافت میشوند اما تنها سرطانهایی که از سلولهای عصبی غدد درون ریز در ریهها تشکیل میشوند، تومورهای کارسینوئید ریه نامیده میشوند.
سیستم عصبی غدد درون ریز (neuroendocrine system)

سلولهای عصبی غدد درون ریز از جهاتی شبیه سلولهای عصبی بوده و از جهاتی شبیه سلولهای غدد درون ریز هورمون ساز هستند. آنها هورمونهایی مانند آدرنالین و مواد مشابه را میسازند. سلولهای این سیستم اندام واقعی را تشکیل نمیدهند. در عوض آنها در سراسر بدن در اندامهایی مانند ریهها، معده و رودهها پراکنده میشوند.
سلولهای عصبی غدد درون ریز در ریهها میتوانند چندین عملکرد متفاوت داشته باشند. این عملکردهای متفاوت ممکن است شامل موارد زیر باشند:
- کمک به کنترل جریان هوا و خون در ریهها
- کمک به کنترل رشد انواع دیگر سلولهای ریه
- سطح اکسیژن و دی اکسید کربن را در هوایی که تنفس میکنیم، شناسایی و سپس پیامهای شیمیایی منتشر میکنند تا به ریهها کمک کنند تا با این تغییرات سازگار شوند. (افرادی که در ارتفاعات بالاتر زندگی میکنند سلولهای عصبی غددی ریوی بیشتری دارند، احتمالاً به این دلیل که در هوایی که تنفس میکنند اکسیژن کمتری وجود دارد.)
ریهها (lungs)
تومورهای کارسینوئید ریه از ریهها (2 اندام اسفنج مانند در سینه شما) شروع میشوند. عملکرد اصلی آنها جذب اکسیژن و خلاص شدن از شر دی اکسید کربن است.
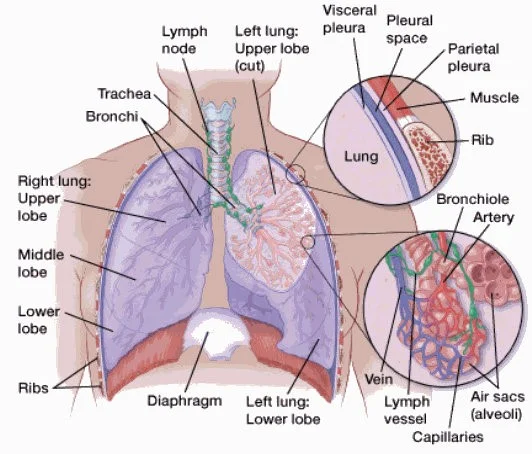
ریه راست شما دارای 3 بخش است که لوب (lobe) نامیده میشود. ریه چپ دارای 2 لوب است. این ریه کوچک تر است زیرا قلب در آن طرف بدن فضایی را اشغال میکند.
وقتی نفس میکشید، هوا از طریق دهان و بینی وارد شده و از طریق نای (windpipe) به ریههای شما هدایت میشود. نای به لولههایی به نام نایژه (bronchus) تقسیم میشود که وارد ریهها شده و به شاخههای کوچکتری به نام نایچه (bronchiole) تقسیم میشود.
در انتهای نایچهها کیسههای هوایی کوچکی وجود دارد که به نام آلوئول (alveoli) شناخته میشوند. بسیاری از رگهای خونی کوچک در طول آلوئولها عبور میکنند. آنها اکسیژن را از هوای استنشاقی به جریان خون شما جذب میکنند و دی اکسید کربن (یک ماده زائد از بدن) را به آلوئولها منتقل میکنند که در آن جا هنگام بازدم از بدن دفع میشود.
پوشش نازکی به نام پلور (pleura) ریهها را احاطه کرده است. پلور از ریههای شما محافظت میکند و به آنها کمک میکند تا در حین تنفس منبسط و منقبض شوند و همچنین به جلو و عقب بلغزند. فضای داخل قفسه سینه که شامل ریهها است، فضای پلورال (یا حفره پلور یا pleural space) نامیده میشود.
در زیر ریهها، یک عضله نازک و گنبدی شکل به نام دیافراگم (diaphragm)، قفسه سینه را از شکم جدا میکند. هنگام تنفس، دیافراگم به سمت بالا و پایین حرکت میکند و هوا را به داخل و خارج از ریهها وارد میکند.
تومورهای کارسینوئیدی گاهی اوقات بر اساس محل تشکیل آنها در ریه طبقه بندی میشوند. محل تومور مهم است زیرا میتواند بر علائم بیمار و نحوه درمان تومور تأثیر بگذارد.
- کارسینوئیدهای مرکزی (Central carcinoids) در دیوارههای راههای هوایی بزرگ (نایژهها) نزدیک مرکز ریهها تشکیل میشوند. بیشتر تومورهای کارسینوئید ریه، کارسینوئید مرکزی هستند و تقریباً همه آنها کارسینوئیدهای معمولی میباشند. (انواع تومورهای کارسینوئید ریه را در ادامه خواهید خواند.)
- کارسینوئیدهای محیطی (Peripheral carcinoids) در راههای هوایی کوچک تر (نایچهها) به سمت لبههای خارجی ریهها ایجاد میشوند. بیشتر کارسینوئیدهای محیطی کارسینوئیدهای معمولی هستند.
انواع تومورهای کارسینوئید ریه
تومورهای کارسینوئید ریه نوعی تومور عصبی غدد درون ریز هستند. تومورهای عصبی غدد درون ریز در سیستم گوارشی شایع تر هستند اما دومین مکان شایع آنها در ریهها است.
2 نوع تومور کارسینوئید ریه وجود دارد:
- کارسینوئیدهای معمولی (Typical carcinoids) تمایل به رشد آهسته دارند و به ندرت به خارج از ریهها گسترش مییابند. حدود 9 مورد از هر 10 کارسینوئید ریه کارسینوئیدهای معمولی هستند. همچنین به نظر نمیرسد که آنها با سیگار کشیدن مرتبط باشند.
- کارسینوئیدهای آتیپیک (Atypical carcinoids) کمی سریع تر رشد میکنند و تا حدودی بیشتر احتمال دارد که به اندامهای دیگر سرایت کنند. آنها سلولهای بیشتری دارند که در حال تقسیم هستند و بیشتر شبیه یک تومور با رشد سریع میباشند. آنها بسیار کمتر از کارسینوئیدهای معمولی هستند و ممکن است بیشتر در افرادی که سیگار میکشند، یافت شوند.
علاوه بر تومورهای کارسینوئید ریه، انواع دیگری از تومورهای عصبی غدد درون ریز وجود دارند که از ریهها شروع میشوند: سرطان ریه سلول کوچک (small cell lung cancer) و کارسینوم سلول عصبی غدد بزرگ (large cell neuroendocrine carcinoma) که نوعی سرطان ریه سلول غیر کوچک است. این سرطانهای ریه به روشهای متفاوتی درمان میشوند، بنابراین مهم است که بدانید دقیقاً چه نوع سرطانی دارید.
آمار کلیدی برای تومور کارسینوئید ریه
حدود 1 تا 2 درصد از سرطانهای ریه کارسینوئید هستند. این بدان معناست که سالانه حدود 2000 تا 4500 تومور کارسینوئید ریه تازه تشخیص داده شده در ایالات متحده وجود دارد.
تومورهای کارسینوئید در واقع بیشتر در دستگاه گوارش رشد میکنند تا در ریهها. از هر 10 تومور کارسینوئید فقط 2 مورد از ریهها شروع میشود.
کارسینوئیدهای ریه در افرادی که کمی جوان تر از سن معمولی افراد مبتلا به انواع دیگر سرطان ریه هستند، تشخیص داده میشوند. میانگین سنی در هنگام تشخیص حدود 45 سال برای کارسینوئیدهای معمولی و 55 سال برای کارسینوئیدهای آتیپیک است.
علائم و نشانههای تومورهای کارسینوئید ریه
حدود 2 نفر از هر 3 نفر مبتلا به تومورهای کارسینوئید علائم یا علائمی خواهند داشت که منجر به تشخیص بیماری میشود. اما از آن جایی که کارسینوئیدها به آهستگی رشد میکنند، ممکن است برای چندین سال علائمی را در برخی افراد ایجاد نکنند یا ممکن است زمانی که آزمایشها به دلایل دیگر انجام میشود، پیدا شوند.
کارسینوئیدهای مرکزی (Central carcinoids)
بیشتر تومورهای کارسینوئید از لولههای نایژه بزرگ منتهی به ریه شروع میشوند. علائم میتواند شامل موارد زیر باشد:
- سرفه که گاهی ممکن است خونی باشد
- خس خس سینه
- تنگی نفس
- درد قفسه سینه، به ویژه هنگام نفس کشیدن عمیق
کارسینوئیدهای بزرگ میتوانند باعث انسداد جزئی یا کامل مجرای هوا شوند که میتواند منجر به ذات الریه (عفونت در ریه یا pneumonia) شود. گاهی اوقات پزشک ممکن است تنها پس از درمان با آنتی بیوتیکهایی به وجود تومور مشکوک شود که پنومونی (pneumonia) را درمان نکند.
کارسینوئیدهای محیطی (Peripheral carcinoids)
برخی از تومورها از راههای هوایی کوچک تر به سمت لبههای خارجی ریهها شروع میشوند. آنها به ندرت علائمی ایجاد میکنند مگر اینکه تعداد آنها به قدری زیاد باشد که باعث مشکلات تنفسی شود. معمولاً آنها به صورت نقطه ای در عکس قفسه سینه یا سی تی اسکن که برای یک مشکل نامربوط انجام میشود، یافت میشوند.
علائم ناشی از هورمونهای تومور
برخی از تومورهای کارسینوئیدی میتوانند موادی شبیه هورمون بسازند که در جریان خون آزاد میشوند. کارسینوئیدهای ریه این کار را بسیار کمتر از تومورهای کارسینوئیدی دستگاه گوارش انجام میدهند.
سندرم کارسینوئید (Carcinoid syndrome): به ندرت، تومورهای کارسینوئید ریه به اندازه کافی مواد شبه هورمونی را در جریان خون آزاد میکنند تا علائمی ایجاد کنند. این کار باعث بروز سندرم کارسینوئید میشود. علائم میتواند شامل موارد زیر باشد:
- برافروختگی صورت (قرمزی و احساس گرما)
- اسهال
- خس خس سینه
- ضربان قلب سریع
بسیاری از افراد مبتلا به سندرم کارسینوئید متوجه میشوند که استرس، ورزش سنگین و نوشیدن الکل میتواند این علائم را ایجاد کند یا آنها را بدتر کند.
در طول مدت طولانی، این مواد هورمون مانند میتوانند به دریچههای قلب آسیب برسانند و باعث ایجاد موارد زیر شوند:
- تنگی نفس
- ضعف
- سوفل قلبی (صدای غیر طبیعی قلب یا Heart murmur)
سندرم کوشینگ (Cushing syndrome): در موارد نادر، تومورهای کارسینوئید ریه ممکن است هورمونی به نام ACTH تولید کنند. این هورمون باعث میشود که غدد فوق کلیوی کورتیزول (هورمون استروئیدی) و سایر هورمونها را بیش از حد تولید کنند. این امر میتواند منجر به:
- افزایش وزن
- کبودی آسان
- ضعف
- خواب آلودگی
- قند خون بالا (یا حتی دیابت)
- فشار خون بالا
- افزایش موهای بدن و صورت
اگر علائم تومورهای کارسینوئید ریه را دارید:
علائم و نشانههای بالا ممکن است ناشی از تومورهای کارسینوئید ریه باشد اما میتواند ناشی از شرایط دیگر نیز باشد. با این حال، اگر هر یک از این مشکلات را دارید، مهم است که به پزشک خود مراجعه کنید تا بتوان علت را پیدا کرده و در صورت نیاز آن را درمان کرد.
علت تومورهای کارسینوئید ریه چیست؟
اطلاعات زیادی در مورد عوامل ایجاد کننده تومورهای کارسینوئید ریه در دست نیست. محققان در مورد اینکه چگونه برخی از عوامل خطرزا مانند مواد شیمیایی سرطانزا یا تشعشعات میتوانند باعث ایجاد تغییراتی در سلولهای ریه شوند که منجر به سرطان ریه میشوند، چیزهای زیادی یاد گرفته اند. اما تصور نمیشود که این عوامل نقش زیادی در ایجاد تومورهای کارسینوئید ریه داشته باشند.
تومورهای کارسینوئید احتمالاً از خوشههای کوچک سلولهای عصبی غدد درون ریز به نام تومورلتهای کارسینوئید (carcinoid tumorlets) در مجاری هوایی ریه ایجاد میشوند. گاهی اوقات تومورلتها به طور غیر منتظره در بیوپسی ریه که برای درمان یا تشخیص سایر بیماریها انجام میشود، یافت میشوند. در آزمایشگاه، تومورلتها شبیه تومورهای کارسینوئیدی هستند با این تفاوت که آنها بسیار کوچک تر اند – کمتر از 5 میلی متر (حدود ¼ اینچ) عرض. اکثر تومورلتها هرگز بزرگ تر نمیشوند اما برخی ممکن است در نهایت به تومورهای کارسینوئید تبدیل شوند.
اگر تومورلتها در سراسر ریه همراه با رشد بیش از حد سلولهای عصبی غدد درون ریز یافت شوند، به این حالت هیپرپلازی سلولهای عصبی غدد درون ریز ریوی منتشر ایدیوپاتیک (DIPNECH یا diffuse idiopathic pulmonary neuroendocrine cell hyperplasia) میگویند. اگر DIPNECH در نمونه بیوپسی یافت شود، ممکن است به این معنی باشد که یک کارسینوئید ریه ممکن است ایجاد شود اما کارسینوئیدهای ریه نیز میتوانند بدون وجود DIPNECH ایجاد شوند.
محققان برخی تغییرات رایج در کروموزومها و ژنهای داخل سلولهای تومور کارسینوئید ریه را یافته اند که ممکن است بر عملکرد این سلولها تأثیر بگذارد. اما هنوز دقیقاً مشخص نیست که این تغییرات چگونه باعث ایجاد تومورلتهای کارسینوئیدی از سلولهای عصبی غدد ریه میشوند یا چگونه ممکن است باعث رشد تومورلتها و تبدیل شدن به تومورهای کارسینوئیدی شوند.
عوامل خطرزا برای تومورهای کارسینوئید ریه
عامل خطرزا هر چیزی است که بر شانس ابتلا به بیماری مانند سرطان تأثیر میگذارد. سرطانهای مختلف عوامل خطرزا متفاوتی دارند. برخی از عوامل خطرزا مانند سیگار کشیدن را میتوان تغییر داد. موارد دیگر، مانند سن یا سابقه خانوادگی فرد، قابل تغییر نیستند.
اما داشتن یک عامل خطرزا شناخته شده یا حتی چندین عامل خطرزا، به این معنی نیست که شما به این بیماری مبتلا خواهید شد. برخی از افرادی که به این بیماری مبتلا میشوند ممکن است عوامل خطرزای شناخته شده کمی داشته باشند یا اصلاً چنین عواملی را نداشته باشند.
در مورد اینکه چرا تومورهای کارسینوئید ریه در برخی افراد ایجاد میشوند اما در برخی دیگر نه، اطلاعات زیادی در دست نیست. عوامل خطرزا برای تومورهای کارسینوئید ریه عبارتند از:
جنسیت
کارسینوئیدهای ریه در زنان بیشتر از مردان رخ میدهد. دلایل این امر مشخص نیست.
نژاد/قومیت
کارسینوئیدهای ریه در سفید پوستان بیشتر از آمریکاییهای آفریقایی تبار، آسیایی آمریکاییها یا اسپانیاییها/لاتینها شایع هستند.
سن
این تومورها معمولاً در افراد 45 تا 55 ساله یافت میشوند که کمی جوانتر از میانگین سنی سایر انواع سرطان ریه است. اما کارسینوئیدها تقریباً در هر سنی، از جمله کودکان و نوجوانان، میتوانند ایجاد شوند.
نئوپلازی غدد درون ریز متعدد نوع 1
افراد مبتلا به نئوپلازی غدد درون ریز متعدد (Multiple endocrine neoplasia) نوع 1 (MEN1) – یک سندرم ارثی – در معرض خطر بالایی برای ابتلا به تومور در اندامهای غدد درون ریز خاص، مانند پانکراس، هیپوفیز و غدد پاراتیروئید هستند. به نظر میرسد این افراد در معرض افزایش خطر ابتلا به تومورهای کارسینوئید ریه نیز هستند.
سابقه خانوادگی
اکثر افراد مبتلا به تومورهای کارسینوئید ریه سابقه خانوادگی ابتلا به این نوع سرطان را ندارند اما داشتن افراد دیگری در خانواده شما که تومورهای کارسینوئید ریه داشته اند میتواند خطر ابتلا را افزایش دهد. در موارد نادر، چندین نفر از اعضای خانواده به این سرطان تشخیص داده شده اند. خطر کلی هنوز پایین است زیرا این سرطان بسیار نادر است.
دود تنباکو
معمولی به نظر نمیرسد که تومورهای کارسینوئید ریه با سیگار کشیدن یا با مواد شیمیایی شناخته شده در محیط یا محل کار مرتبط باشند. اما برخی مطالعات نشان داده اند که کارسینوئیدهای غیر معمول ریه ممکن است در افراد سیگاری شایع تر باشد.
آیا میتوان از تومورهای کارسینوئید ریه پیشگیری کرد؟
از آن جایی که ما هنوز نمیدانیم چه چیزی باعث بروز بیشتر تومورهای کارسینوئید ریه میشود، نمیتوان دانست که چگونه از آنها پیشگیری کنیم.
در برخی از مطالعات سیگار کشیدن با افزایش خطر ابتلا به کارسینوئیدهای غیر معمول مرتبط است، بنابراین ترک (یا شروع نکردن) مصرف سیگار ممکن است خطر ابتلا را کاهش دهد.
آیا میتوان تومورهای کارسینوئید ریه را زود تشخیص داد؟
غربالگری استفاده از آزمایش یا معاینه برای یافتن بیماری در افرادی است که علائمی ندارند. تومورهای کارسینوئید ریه شایع نیستند و هیچ آزمایش غربالگری گسترده ای برای این تومورها در اکثر افراد وجود ندارد.
افراد مبتلا به نئوپلازی غدد درون ریز متعدد نوع 1 (MEN1) در معرض افزایش خطر ابتلا به این تومورها هستند و برخی از پزشکان توصیه میکنند که هر 2 تا 5 سال یکبار سی تی اسکن از قفسه سینه انجام دهند.
تومورهای کارسینوئید معمولاً به آرامی رشد و گسترش مییابند، بنابراین بیشتر آنها در مراحل اولیه یا موضعی یافت میشوند، حتی اگر برای مدتی علائم ایجاد کرده باشند.
با این حال، بسیاری از افراد مبتلا به تومورهای کارسینوئید محیطی یا تومورهای کارسینوئید مرکزی کوچک هیچ علامتی ندارند. کارسینوئیدهایی که باعث ایجاد علائم نمیشوند، اغلب با عکس برداری از قفسه سینه یا سی تی اسکن به دلایل دیگر یافت میشوند.
آزمایشات برای تومورهای کارسینوئید ریه
برخی علائم و نشانهها ممکن است نشان دهند که فرد ممکن است به تومور کارسینوئید ریه مبتلا باشد اما آزمایشهایی برای تایید تشخیص لازم است.
سابقه پزشکی و معاینه فیزیکی
اگر علائم یا نشانههایی دارید که نشان میدهد ممکن است تومور کارسینوئید ریه (یا نوع دیگری از تومور ریه) داشته باشید، پزشک شما یک تاریخچه پزشکی کامل، از جمله سابقه خانوادگی شما، برای اطلاع از علائم و عوامل خطرزا احتمالی را میگیرد.
یک معاینه فیزیکی میتواند اطلاعاتی در مورد سلامت عمومی، علائم احتمالی تومور کارسینوئید ریه و سایر مشکلات سلامتی به پزشک شما بدهد. در طول معاینه، پزشک توجه زیادی به قفسه سینه و ریههای شما خواهد داشت.
اگر علائم شما یا نتایج معاینه نشان دهد که ممکن است یک تومور کارسینوئید ریه (یا نوع دیگری از تومور) داشته باشید، آزمایشهای بیشتری انجام خواهد شد. این کار ممکن است شامل آزمایشهای تصویر برداری، آزمایشهای آزمایشگاهی و سایر روشها باشد.
تستهای تصویر برداری
پزشکان از تستهای تصویر برداری برای گرفتن عکس از داخل بدن شما استفاده میکنند. آزمایشهای تصویر برداری به دلایل مختلفی انجام میشوند، از جمله برای کمک به یافتن یک ناحیه مشکوک که ممکن است سرطان باشد یا برای اطلاع از میزان گسترش سرطان (متاستاز).
اشعه ایکس قفسه سینه (Chest x-ray)
اشعه ایکس قفسه سینه اغلب اولین آزمایش تصویر برداری است که پزشک در صورت مشکوک شدن به مشکل ریوی تجویز میکند. این آزمایش ممکن است بتواند نشان دهد که آیا تومور در ریه وجود دارد یا خیر. اما برخی از کارسینوئیدها که کوچک هستند یا در مکانهایی قرار دارند که توسط سایر اندامهای قفسه سینه پوشانده شده اند ممکن است در عکس برداری با اشعه ایکس قفسه سینه ظاهر نشوند. اگر پزشک شما هنوز مشکوک است یا اگر چیزی در عکس قفسه سینه دیده شود، ممکن است سی تی اسکن تجویز شود.
اسکن توموگرافی کامپیوتری (Computed tomography یا CT)
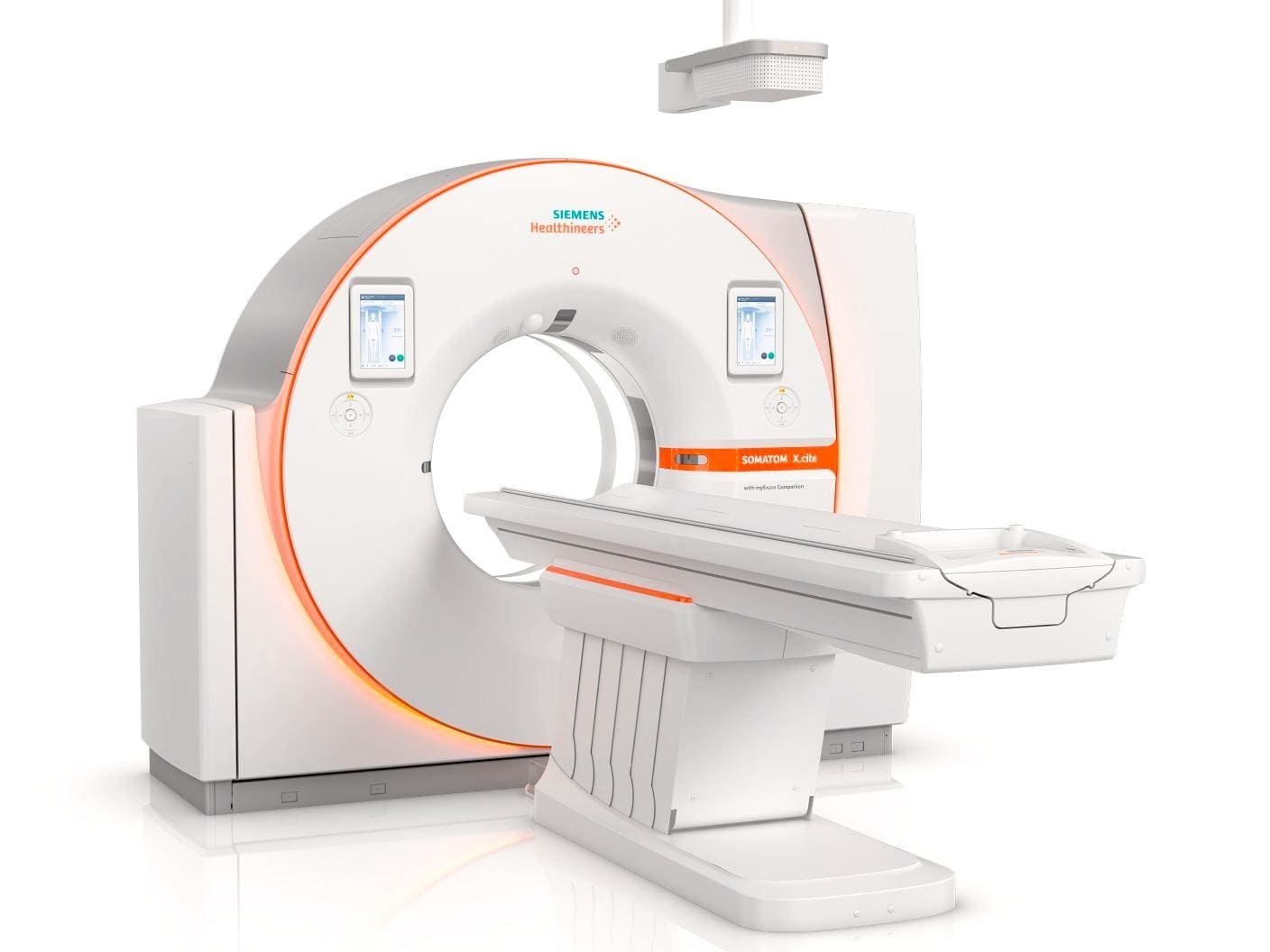
سی تی اسکن از اشعه ایکس گرفته شده از زوایای مختلف استفاده میکند که توسط کامپیوتر برای ایجاد تصاویر دقیق از اندامها ترکیب میشود. این آزمایش اغلب برای بررسی قفسه سینه و یا شکم (belly) استفاده میشود تا ببیند آیا کارسینوئید به سایر اندامها سرایت کرده است یا خیر. همچنین میتوان از آن برای هدایت سوزن بیوپسی به ناحیه مورد نظر استفاده کرد.
سی تی اسکن بیشتر از عکس برداری معمول با اشعه ایکس قفسه سینه، تومورهای کوچک ریه را نشان میدهد. همچنین میتواند اطلاعات دقیقی در مورد اندازه، شکل و موقعیت هر تومور ریه ارائه دهد و میتواند به یافتن غدد لنفاوی بزرگ شدهای که ممکن است حاوی سرطان منتشر شده از ریه باشند، کمک کند.
اسکن رادیونوکلئید (Radionuclide scans)

اسکن با استفاده از مقادیر کم رادیو اکتیویته و دوربینهای خاص ممکن است در جستجوی تومورهای کارسینوئید مفید باشد. این روشها میتوانند به یافتن تومورها کمک کنند یا به دنبال مناطقی باشند که سرطان ممکن است در آن جا گسترش یافته باشد.
اسکن توموگرافی گسیل پوزیترون (Positron emission tomography یا PET)
برای اکثر انواع سرطان، اسکن PET از نوعی گلوکز رادیو اکتیو (قند) برای یافتن تومورها استفاده میکند.
این نوع اسکن PET برای یافتن تومورهای کارسینوئید آتیپیک چندان مفید نیس اما نوع جدیدتری از اسکن PET به نام اسکن PET/CT dotatate گالیوم-68 بیشتر برای تومورهای کارسینوئید معمولی استفاده میشود. از عامل رادیواکتیو 68Ga-dotatate استفاده میکند که به گیرندههای سوماتوستاتین (somatostatin receptors) روی سلولهای کارسینوئید متصل میشود. یک دوربین مخصوص میتواند رادیو اکتیویته را تشخیص دهد. این اسکن PET/CT dotatate گالیوم-68 از زمانی که در سال 2016 توسط FDA تایید شد، در حال در دسترس شدن است.
سینتی گرافی گیرنده سوماتوستاتین (Somatostatin receptor scintigraphy یا OctreoScan): این آزمایش از دارویی به نام اکتروتید (octreotide) متصل به رادیواکتیو ایندیوم-111 استفاده میکند. اکتروتید یک ماده هورمون مانند است که به سلولهای کارسینوئید میچسبد. مقدار کمی به داخل ورید تزریق میشود. از طریق خون حرکت میکند و به سمت تومورهای کارسینوئید جذب میشود.
چند ساعت پس از تزریق، میتوان از یک دوربین مخصوص برای نشان دادن محل تجمع رادیو اکتیویته در بدن استفاده کرد. اسکنهای بیشتری نیز ممکن است در چند روز آینده انجام شود. همراه با نشان دادن محل تومورها، این آزمایش میتواند کمک کند که آیا روند درمان با داروهای خاصی مانند اکتروتید و لانروتید احتمالاً مفید است یا خیر.
اسکن I-131 MIBG
این تست خیلی کمتر مورد استفاده قرار میگیرد. از یک ماده شیمیایی به نام MIBG متصل به ید رادیو اکتیو (I-131) استفاده میکند. این ماده به داخل ورید تزریق میشود و بدن چند ساعت یا چند روز بعد با دوربین مخصوص اسکن میشود تا به دنبال مناطقی باشد که ماده رادیو اکتیو را دریافت کرده اند. این نواحی به احتمال زیاد تومورهای کارسینوئیدی هستند اما انواع دیگر تومورهای عصبی غدد درون ریز نیز این ماده شیمیایی را جذب میکنند.
سیتولوژی خلطی (Sputum cytology)

حتی اگر یک آزمایش تصویر برداری مانند اشعه ایکس قفسه سینه یا سی تی اسکن توده ای را نشان دهد، اغلب برای پزشکان دشوار است که تشخیص دهند آیا توده یک تومور کارسینوئید، نوع دیگری از سرطان ریه یا ناحیه ای از عفونت است. ممکن است برای گرفتن نمونه ای از سلولهای غیر طبیعی که باید در آزمایشگاه بررسی شوند، آزمایشهای بیشتری لازم باشد.
یکی از راههای انجام این کار سیتولوژی خلطی (Sputum cytology) نام دارد. نمونهای از خلط (مخاطی که از ریهها و در حین سرفه خارج میشود) در آن بررسی میشود تا ببینند آیا حاوی سلولهای سرطانی است یا خیر. بهترین راه برای انجام این کار، گرفتن نمونه در صبح زود، برای 3 روز متوالی است.
این آزمایش در یافتن کارسینوئیدهای ریه به اندازه سایر انواع سرطان ریه خوب نیست.
بیوپسی (Biopsy)
در بسیاری از موارد، تنها راه برای اطمینان از اینکه فرد مبتلا به نوعی سرطان ریه است، برداشتن سلولها از تومور و مشاهده آنها در زیر میکروسکوپ است. این روش بیوپسی (نمونه برداری یا Biopsy) نامیده میشود. روشهای مختلفی برای نمونه برداری از تومور ریه وجود دارد.
برونکوسکوپی (Bronchoscopy) و بیوپسی
این روش برای مشاهده و نمونه برداری از تومورها در راههای هوایی بزرگ استفاده میشود. پزشک یک لوله فیبر نوری بلند، نازک، انعطاف پذیر به نام برونکوسکوپ (bronchoscope) را از گلو و از طریق نای و نایژهها عبور میدهد تا به پوشش مجاری هوایی اصلی ریه نگاه کند. ابتدا دهان و گلوی شما با یک داروی بی حس کننده اسپری میشود. همچنین ممکن است از طریق یک خط داخل وریدی (IV) به شما دارو داده شود تا احساس آرامش کنید.
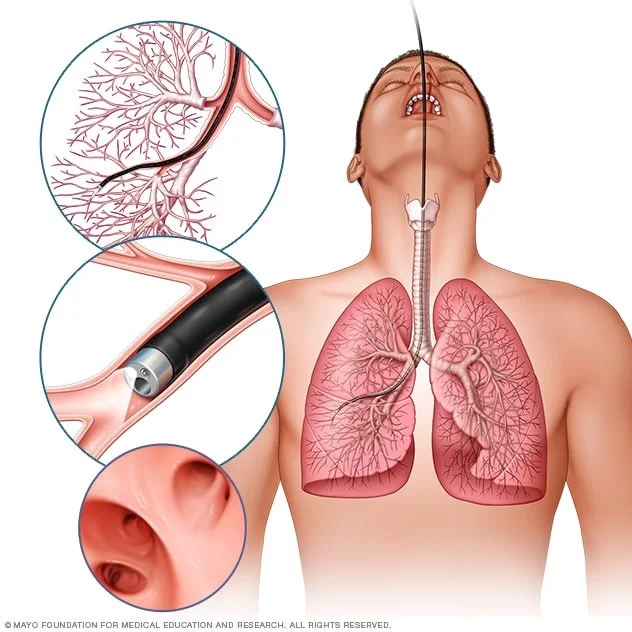
اگر تومور پیدا شود، پزشک میتواند نمونه برداری (نمونههای کوچک تومور) را از طریق لوله انجام دهد. پزشک همچنین میتواند با پاک کردن یک برس کوچک روی سطح تومور (مسواک زدن نایژهها) یا با شستشوی مجاری تنفسی با آب نمک استریل و سپس جمع آوری آن (شستشوی نایژه) از سلولهای پوشش مجاری هوایی نمونه برداری کند. مسواک زدن و شستن نمونهها گاهی اوقات مکملهای مفیدی برای بیوپسی نایژه هستند اما در تشخیص کارسینوئیدها به اندازه سایر سرطانهای ریه مفید نیستند.
مزیت این نوع بیوپسی این است که نیازی به جراحی یا بستری شدن در بیمارستان نیست و ظرف چند ساعت آماده بازگشت به خانه خواهید بود. یک عیب این است که این نوع بیوپسی ممکن است همیشه نتواند بافت کافی را برای اطمینان از کارسینوئید بودن تومور حذف کند اما با پیشرفتهای اخیر در آزمایشهای آزمایشگاهی تومورهای ریه، پزشکان معمولاً میتوانند تشخیص دقیقی را حتی با نمونههای بسیار کوچک انجام دهند.
خونریزی از تومور کارسینوئید پس از بیوپسی نادر است اما میتواند جدی باشد. اگر خونریزی مشکل ساز شود، پزشکان میتوانند داروها را از طریق برونکوسکوپ به داخل تومور تزریق کنند تا رگهای خونی آن را باریک کنند یا میتوانند با لیزری که از طریق برونکوسکوپ هدف گرفته شده است، رگهای خونریزی را مسدود کنند.
سونوگرافی اندوبرونشیال (Endobronchial ultrasonography یا EBUS) و بیوپسی
اگر سی تی اسکن نشان دهد که غدد لنفاوی در دو طرف نای یا درست در ناحیه زیر محل تقسیم نای (کارینا یا carina) بزرگ شده اند، از این آزمایش میتوان برای بیوپسی از این گرهها استفاده کرد تا مشخص شود که آیا سرطان دارند یا خیر.
اولتراسوند (Ultrasound) نوعی آزمایش تصویر برداری است که از امواج صوتی برای ایجاد تصاویری از داخل بدن شما استفاده میکند. برای این آزمایش، یک ابزار کوچک و میکروفون مانند به نام مبدل امواج صوتی را منتشر میکند و پژواکها را در حین بازگشت از بافتهای بدن دریافت میکند. پژواکها توسط کامپیوتر به تصویر سیاه و سفید روی صفحه کامپیوتر تبدیل میشوند.
برای سونوگرافی اندوبرونشیال، برونکوسکوپی با یک مبدل اولتراسوند در نوک خود نصب شده و به نای منتقل میشود. این کار با داروهای بی حس کننده (بی حسی موضعی) و آرام بخش سبک انجام میشود.
مبدل را میتوان در جهات مختلف برای مشاهده غدد لنفاوی و سایر ساختارهای مدیاستن (ناحیه بین ریهها یا mediastinum) هدایت کرد. یک سوزن توخالی را میتوان از طریق برونکوسکوپ عبور داد تا نمونههای بیوپسی از غدد لنفاوی بزرگ شده یا سایر نواحی غیر طبیعی برداشته شود. سپس نمونهها برای بررسی در آزمایشگاه ارسال میشوند.
بیوپسیهای سوزنی (Needle biopsies)

پزشکان اغلب میتوانند از یک سوزن توخالی برای گرفتن نمونه کوچک از یک ناحیه (توده) مشکوک استفاده کنند. مزیت بیوپسی سوزنی این است که نیازی به برش جراحی ندارد اما در برخی موارد ممکن است نمونه کافی برای تشخیص به دست نیاید. دو نوع بیوپسی سوزنی بر اساس نوع سوزن مورد استفاده وجود دارد:
- در بیوپسی با سوزن نازک آسپیراسیون (fine needle aspiration یا FNA)، پزشک از سرنگی با یک سوزن بسیار نازک و توخالی (نازکتر از نمونههایی که برای آزمایش خون استفاده میشود) استفاده میکند تا سلولها و قطعات کوچک بافت را خارج کند.
- در بیوپسی هستهای (core biopsy) از یک سوزن بزرگتر برای برداشتن یک یا چند سیلندر کوچک (هسته) بافتی استفاده میشود. بیوپسیهای هستهای نمونه بزرگتری نسبت به بیوپسیهای FNA ارائه میدهند.
اگر تومور مشکوک در قسمت بیرونی ریه باشد، هر یک از انواع سوزن بیوپسی را میتوان از طریق پوست روی دیواره قفسه سینه وارد کرد. به این روش بیوپسی سوزنی ترانس توراسیک (transthoracic needle biopsy) میگویند. ناحیه ای که قرار است سوزن به آن وارد شود ممکن است ابتدا با بی حسی موضعی بی حس شود.
سپس پزشک در حالی که با فلوروسکوپی (fluoroscopy، که شبیه اشعه ایکس است اما تصویر به جای فیلم روی صفحه نمایش داده میشود) یا سی تی اسکن به ریهها نگاه کرده و سوزن را به داخل ناحیه هدایت میکند. برخلاف فلوروسکوپی، CT تصویر ثابتی ارائه نمیدهد، بنابراین سوزن به سمت توده هدایت و وارد میشود، تصویر CT گرفته میشود و جهت سوزن بر اساس تصویر هدایت میشود. این کار چند بار تکرار میشود تا زمانی که سوزن در توده باشد.
یکی از عوارض احتمالی این روش این است که ممکن است هوا از ریه در محل بیوپسی به فضای بین ریه و دیواره قفسه سینه نشت کند. این امر میتواند باعث فروپاشی بخشی از ریه و مشکلات تنفسی شود. این عارضه پنوموتوراکس (pneumothorax) نامیده میشود. اغلب اگر نشت هوا حداقل باشد، بدون هیچ درمانی بهتر میشود. پنوموتوراکس بزرگ با قرار دادن یک لوله کوچک در فضای قفسه سینه و مکیدن هوا در طی چند روز درمان میشود و پس از آن معمولاً خود به خود بهبود مییابد.
بیوپسی FNA نیز ممکن است برای بررسی سرطان در غدد لنفاوی بین ریهها انجام شود. این کار میتواند با دو راه انجام شود:
- FNA transtracheal یا transbronchial FNA با عبور سوزن از دیواره نای (نای) یا نایژهها (راههای هوایی بزرگ منتهی به ریهها) در حین برونکوسکوپی یا EBUS (که قبلاً در بالا توضیح داده شد) انجام میشود.
- در برخی موارد بیوپسی FNA در طی سونوگرافی آندوسکوپی مری (که شبیه EBUS است با این تفاوت که اسکوپ به جای نای از مری عبور میکند) با عبور سوزن از دیواره مری انجام میشود.
بیوپسیهای جراحی (Surgical biopsies)
در برخی موارد، انواع بیوپسیهای بالا نمیتوانند بافت کافی برای شناسایی نوع تومور را از بین ببرند و ممکن است پزشک شما برای گرفتن نمونه بیوپسی نیاز به جراحی داشته باشد. انواع مختلفی از جراحیها ممکن است استفاده شود. آنها اغلب در اتاق عمل در حالی که شما تحت بیهوشی عمومی (در خواب عمیق) هستد، انجام میشوند.
توراکوتومی (Thoracotomy)
برای توراکوتومی، جراح یک برش (incision) در دیواره قفسه سینه بین دندهها ایجاد میکند تا به ریهها و به فضای بین ریهها و دیواره قفسه سینه برسد. در برخی موارد، اگر پزشک به شدت به کارسینوئید یا نوع دیگری از سرطان ریه مشکوک باشد، ممکن است توراکوتومی انجام دهد و کل تومور را بدون انجام بیوپسی خارج کند.

توراکوسکوپی (Thoracoscopy)
این روش همچنین برای مشاهده فضای بین ریهها و دیواره قفسه سینه استفاده میشود اما نیازی به برش طولانی مانند توراکوتومی ندارد. پزشک یک دوربین نازک و روشن را با یک دوربین فیلم برداری کوچک در انتهای آن از طریق یک برش کوچک ایجاد شده در دیواره قفسه سینه وارد میکند تا به بیرون ریهها و فضای بین ریهها و دیواره قفسه سینه نگاه کند. (گاهی اوقات بیش از یک برش ایجاد میشود.)
با استفاده از این محدوده، پزشک میتواند مناطق بالقوه سرطانی را ببیند و قطعات کوچکی از بافت را برای بررسی در آزمایشگاه جدا کند. توراکوسکوپی همچنین میتواند برای نمونه برداری از غدد لنفاوی و مایعات و بررسی اینکه آیا تومور در بافتها یا اندامهای مجاور رشد میکند یا خیر، استفاده میشود. این روش به عنوان جراحی توراکوسکوپی با کمک ویدئو (video-assisted thoracoscopic surgery یا VATS) نیز شناخته میشود.

مدیاستینوسکوپی (Mediastinoscopy)
این روش ممکن است در صورتی انجام شود که آزمایشهای تصویر برداری مانند سی تی اسکن نشان دهد که سرطان ممکن است به غدد لنفاوی مدیاستن (فضای بین ریهها) گسترش یافته باشد. یک برش کوچک در جلوی گردن ایجاد میشود و یک لوله نازک، توخالی و روشن در پشت جناغ (استخوان سینه) و جلوی نای قرار داده میشود تا به آن ناحیه نگاه کند. ابزارهایی را میتوان از این لوله عبور داد تا از غدد لنفاوی در امتداد نای و نایژهها نمونه برداری کرد.

آزمایش خون و ادرار
از آن جایی که تومورهای کارسینوئیدی میتوانند مواد شیمیایی هورمون مانند را در خون ترشح کنند، گاهی اوقات میتوان این تومورها را با آزمایش خون یا ادرار پیدا کرد.
این امر به ویژه در صورت داشتن علائم سندرم کارسینوئید که به دلیل سطوح بیش از حد این مواد شیمیایی در خون ایجاد میشود، صادق است.
سروتونین (Serotonin) توسط برخی از تومورهای کارسینوئید ساخته میشود و احتمالاً برخی از علائم را ایجاد میکند. این ماده توسط بدن به اسید 5-هیدروکسی اندول استیک (5-HIAA) تجزیه میشود که در ادرار آزاد میشود. یک آزمایش رایج برای بررسی سندرم کارسینوئید، سطوح 5-HIAA را در نمونه ادرار جمع آوری شده در طی 24 ساعت اندازه گیری میکند.
اندازه گیری سطح سروتونین در خون یا ادرار نیز ممکن است اطلاعات مفیدی را ارائه دهد. این آزمایشها میتوانند به تشخیص برخی از تومورهای کارسینوئید کمک کنند اما همیشه دقیق نیستند. برخی از شرایط پزشکی دیگر، همچنین غذاها و داروها، میتوانند نتایج را تحت تأثیر قرار دهند و برخی از تومورهای کارسینوئید ممکن است به اندازه کافی این مواد را آزاد نکنند تا نتیجه آزمایش مثبت باشد.
سایر آزمایشهای مورد استفاده برای جستجوی کارسینوئیدها شامل آزمایش خون برای کروموگرانین A (CgA)، انولاز اختصاصی نورون (NSE یا neuron-specific enolase)، کورتیزول (cortisol) و ماده P است. بسته به علائم بیمار و محل قرارگیری تومور، پزشکان ممکن است آزمایشهای خون دیگری را نیز انجام دهند.
احتمال کمتری وجود دارد که این آزمایشها برای تومورهای کارسینوئید ریه نسبت به تومورهای کارسینوئیدی که در جاهای دیگر بدن مانند دستگاه گوارش (GI) شروع میشوند، مفید باشند.
تستهای عملکرد ریوی
اگر یک کارسینوئید ریه پیدا شود، آزمایشهای عملکرد ریوی (pulmonary function tests یا PFTs) اغلب برای بررسی میزان عملکرد ریههای شما انجام میشوند. این امر به ویژه در صورت استفاده از جراحی برای درمان سرطان بسیار مهم است زیرا جراحی بخش یا تمام ریه را از بین میبرد. این آزمایشها میتوانند به جراح این ایده را بدهند که آیا جراحی گزینه خوبی است یا خیر، و اگر چنین است، چه مقدار ریه را میتوان با خیال راحت خارج کرد.
برای انجام PFT، باید از طریق لوله ای که به دستگاهی که جریان هوا را اندازه گیری میکند متصل است، نفس بکشید.
آسیب شناسی ریه
هنگامی که ریه شما بیوپسی شد، نمونههای گرفته شده توسط یک پزشک متخصص با سالها آموزش به نام پاتولوژیست زیر میکروسکوپ مورد مطالعه قرار میگیرد. پاتولوژیست گزارشی را به پزشک شما میفرستد که برای هر نمونه گرفته شده یک تشخیص را ارائه میدهد. اطلاعات این گزارش برای کمک به مدیریت مراقبت شما استفاده خواهد شد. اطلاعات اینجا میتواند به شما در درک زبان پزشکی که در گزارش آسیب شناسی که برای بیوپسی خود دریافت کرده اید، کمک کند.
درک گزارش آسیب شناسی شما: سرطان ریه در محل (Lung Cancer In Situ)
هنگامی که ریه شما بیوپسی شد، نمونههای گرفته شده توسط یک پزشک متخصص با سالها آموزش به نام پاتولوژیست زیر میکروسکوپ مورد مطالعه قرار میگیرد. پاتولوژیست گزارشی را به پزشک شما میفرستد که برای هر نمونه گرفته شده یک تشخیص را ارائه میدهد. اطلاعات این گزارش برای کمک به مدیریت مراقبت شما استفاده خواهد شد. سؤالات و پاسخهایی که در ادامه میآیند به شما کمک میکنند تا زبان پزشکی را که در گزارش آسیبشناسی که پس از بیوپسی ریه دریافت کرده اید را درک کنید.
ساختار طبیعی ریه چگونه است؟
هنگام تنفس، هوا از طریق دهان یا بینی وارد میشود و از طریق نای (windpipe) وارد ریههای شما میشود. نای به لولههایی به نام نایژه (bronchus) تقسیم میشود که به شاخههای کوچکتری به نام نایچه تقسیم میشود. در انتهای نایچهها کیسههای هوایی کوچکی وجود دارد که به نام آلوئول (alveoli) یا آسین (acini) شناخته میشوند.
بسیاری از رگهای خونی کوچک از طریق آلوئولها عبور میکنند. آنها اکسیژن را از هوایی که تنفس میکنید به خون جذب کرده و دی اکسید کربن را از بدن به آلوئولها منتقل میکنند. این ماده در هنگام بازدم از بدن دفع میشود. دریافت اکسیژن و خلاص شدن از شر دی اکسید کربن وظایف اصلی ریههای شما هستند.
کارسینوم درجا (کارسینوم در محل یا carcinoma in situ) چیست؟
کارسینومها میتوانند در سلولهایی که در داخل نایژهها، نایچهها یا آلوئولها قرار دارند شروع شوند. اگر سلولهای کارسینوما فقط در لایه بالایی سلولهای نایژهها، نایچهها یا آلوئولها باشند، بدون اینکه در لایههای عمیقتر رشد کنند، به آن کارسینوم د رجا میگویند (که به آن کارسینوم در محل یا CIS نیز میگویند). این یک پیش سرطان محسوب میشود.
هنگامی که این سلولها از پوشش داخلی نایژهها، نایچهها یا آلوئولها خارج شدند، دیگر در محل نیستند و ممکن است به عنوان کارسینوم تهاجمی (invasive carcinoma) یا نفوذی (infiltrating carcinoma) شناخته شوند. کارسینوم مهاجم یک سرطان واقعی ریه در نظر گرفته میشود زیرا سلولها میتوانند در خارج از ریه به غدد لنفاوی و سایر قسمتهای بدن گسترش یابند (متاستاز).
اگر پیش سرطان من کارسینوم سلول سنگفرشی درجا یا هیپرپلازی آدنوماتوز آتیپیک نامیده شود به چه معناست؟
کارسینوم سلول سنگفرشی درجا پیش سرطانی است که میتواند به کارسینوم سلول سنگفرشی مهاجم (نوعی سرطان ریه سلول غیر کوچک) تبدیل شود. هیپرپلازی آدنوماتوز آتیپیک، پیش سرطانی است که میتواند به آدنوکارسینوم (نوع دیگری از سرطان ریه سلول غیر کوچک) تبدیل شود. اگر هر یک از اینها در بیوپسی وجود داشته باشند، ممکن است به این معنی باشد که کارسینوم تهاجمی در جای دیگری از ریه وجود دارد که در بیوپسی نمونه برداری نشده است.
اگر هر یک از اینها در بیوپسی اکسیزیونال (excisional biopsy، حالتی که یک تومور یا سایر ناحیه غیر طبیعی برداشته شد) یا برداشتن لوب یا لوبکتومی (lobectomy، که در آن تمام یا بخشی از یک لوب ریه برداشته میشود) یافت شد و هیچ سرطان تهاجمی یافت نشد، پیش آگهی (نتیجه احتمالی) عالی است.
با این حال، ریهها ممکن است همچنان دارای نواحی دیگری از پیش سرطانی باشند که نزدیک به اولین ناحیه نیستند (که گاهی اوقات به آن مناطق پرش یا skip areas گفته میشود).
متاپلازی سنگفرشی (squamous metaplasia) چیست؟

هنگامی که مجرای هوا تحریک میشود (مثل سیگار کشیدن یا عفونت)، سلولهای پوشاننده آن میتوانند از حالت مستطیلهایی که در کنار یکدیگر ایستاده اند، به حالتی که صاف تر و روی هم چیده شده اند، تبدیل شوند.
این تغییر متاپلازی سنگفرشی نامیده میشود زیرا سلولها در حال حاضر شبیه به نوع سلولهایی به نام سلولهای سنگفرشی هستند. هنگامی که تحریک ناپدید میشود، برای مثال هنگامی که سیگار را ترک میکنید یا عفونت از بین میرود، سلولهای پوششی به ظاهر طبیعی خود باز میگردند. متاپلازی سنگفرشی به عنوان یک پیش سرطان در نظر گرفته نمیشود اما اگر تحریک ادامه یابد میتواند به دیسپلازی سنگفرشی تبدیل شود.
دیسپلازی سنگفرشی (squamous dysplasia) چیست؟
دیسپلازی شکل اولیه پیش سرطانی است. این حالت اغلب بر اساس میزان غیر طبیعی بودن سلولها و بافتها در زیر میکروسکوپ به دستههای مختلفی تقسیم میشود:
- وقتی کمترین میزان غیر طبیعی بودن وجود داشته باشد به آن دیسپلازی خفیف (mild dysplasia) میگویند.
- زمانی که غیر طبیعی ترین حالت وجود داشته باشد، دیسپلازی شدید (severe dysplasia) نامیده میشود.
- دیسپلازی متوسط بین این دو مورد قرار دارد.
هر چه دیسپلازی شدیدتر باشد، بیشتر شبیه کارسینوم سلول سنگفرشی در محل است که یک پیش سرطانی است. اگر دیسپلازی سنگفرشی در بیوپسی دیده شود، ممکن است به این معنی باشد که در جای دیگری از ریه که در این بیوپسی نمونه برداری نشده است، چیز جدی تری مانند کارسینوم درجا یا مهاجم وجود دارد.
اگر در گزارش بیوپسی من حاشیه (margins) یا جوهر (ink) ذکر شده باشد؟
هنگامی که کل تومور یا ناحیه غیر طبیعی برداشته میشود، آسیب شناس لبههای بیرونی یا حاشیههای بافت را با جوهر رنگ آمیزی میکند (گاهی اوقات با جوهر رنگی متفاوت در طرفهای مختلف). اگر سرطان (و یا پیش سرطانی) یافت شود، آسیب شناس میتواند تشخیص دهد که آیا تا لبههای بافت برداشته شده بالا میرود یا خیر.
این حالت به عنوان حاشیه مثبت (positive margin) شناخته میشود. اگر این حالت وجود داشته باشد، ممکن است به این معنی باشد که برخی از سرطانها (یا پیش سرطان) پشت سر گذاشته شده است. گاهی اوقات این موضوع نگران کننده نیست زیرا جراح بافت دیگری را در آن ناحیه برداشته است. با این حال، اگر مقداری سرطان (یا پیش سرطان) باقی مانده باشد، ممکن است به دوره درمانی بیشتری مانند پرتو درمانی یا جراحی بیشتر نیاز داشته باشید. اگر سرطان (یا پیش سرطانی) در حاشیه یافت شد، با پزشک خود در مورد بهترین روش درمان برای خودتان صحبت کنید.
اگر گزارش من هر یک از عبارات زیر را نیز داشته باشد: اسکار (scarring)، آمفیزم (emphysema)، تغییرات آمفیزماتوز (emphysematous changes) یا التهاب (inflammation)، به چه معناست؟
همه اینها اصطلاحاتی برای تغییرات غیر سرطانی هستند که آسیب شناس ممکن است زیر میکروسکوپ آنها را ببیند. معمولاً هنگامی که این اصطلاحات در نمونه بیوپسی که دارای پیش سرطان یا سرطان است، وجود دارد، مهم نیستند.
اگر گزارش من هر یک از موارد زیر را ذکر کند: گرانولوما (granulomas)، متنامین نقره (methenamine silver یا GMS)، باسیل اسید فست (AFB یا acid fast bacilli)، یا دوره ای اسید شیف (Periodic Acid Schiff یا PAS) چه میشود؟
گرانولومها ساختارهایی هستند که در زیر میکروسکوپ دیده میشوند و اغلب، اگرچه نه همیشه، توسط انواع خاصی از عفونتها ایجاد میشوند. گاهی اوقات، میکروبهای عامل عفونت را میتوان تنها با رنگهای خاص (مانند GMS، لکههای AFB و PAS) که آسیب شناس روی لامهای میکروسکوپی اعمال میکند، مشاهده کرد.
بیشتر گرانولومها در اثر عفونت ایجاد میشوند اما موارد دیگری نیز میتوانند باعث بروز آن شوند، مانند بیماری به نام سارکوئیدوز (sarcoidosis)، واکنشهای آلرژیک، و بیماری ریه ناشی از گرد و غبار (پنوموکونیوز یا pneumoconiosis).
درک گزارش آسیب شناسی شما: سرطان ریه (Lung Cancer)
هنگامی که ریه شما بیوپسی شد، نمونههای گرفته شده توسط یک پزشک متخصص با سالها آموزش به نام پاتولوژیست زیر میکروسکوپ مورد مطالعه قرار میگیرد. پاتولوژیست گزارشی را به پزشک شما میفرستد که برای هر نمونه گرفته شده یک تشخیص را ارائه میدهد. اطلاعات این گزارش برای کمک به مدیریت مراقبت شما استفاده خواهد شد. سؤالات و پاسخهایی که در ادامه میآیند به شما کمک میکنند تا زبان پزشکی را که ممکن است در گزارش آسیب شناسی که پس از بیوپسی ریه دریافت کرده اید را درک کنید.
اطلاعاتی که در گزارش آسیب شناسی بر اساس برداشتن تمام یا بخشی از ریه شما به عنوان درمانی برای سرطان ریه است، در اینجا پوشش داده نمیشود.
ساختار طبیعی ریه چگونه است؟
هنگام تنفس، هوا از طریق دهان یا بینی وارد میشود و از طریق نای (windpipe) وارد ریههای شما میشود. نای به 2 لوله به نام نایژه تقسیم میشود که به شاخههای کوچکتری به نام نایچه تقسیم میشود. در انتهای نایچهها کیسههای هوایی کوچکی وجود دارد که به نام آلوئول یا آسین شناخته میشوند.
بسیاری از رگهای خونی کوچک در طول آلوئولها عبور میکنند. آنها اکسیژن را از هوای استنشاقی به خون شما جذب میکنند و دی اکسید کربن را از بدن به آلوئولها منتقل میکنند. این ماده در هنگام بازدم از بدن دفع میشود. دریافت اکسیژن و خلاص شدن از شر دی اکسید کربن وظایف اصلی ریههای شما هستند.
کارسینوم (carcinoma) چیست؟
کارسینوم نوعی سرطان است که در سلولهایی که اندامها را پوشش میدهند، شروع میشود. در ریه، کارسینومها میتوانند از سلولهایی که داخل نایژهها، نایچهها و آلوئولها را پوشانده اند، شروع شود. کارسینوم شایع ترین نوع سرطان ریه است. در واقع وقتی کسی میگوید سرطان ریه دارد، معمولاً به این معنی است که کارسینوم ریه دارد.
نفوذی یا تهاجمی به چه معناست؟
کارسینومها میتوانند در سلولهایی که در داخل نایژهها، نایچهها یا آلوئولها قرار دارند شروع شوند. اگر سلولهای کارسینوما فقط در لایه بالایی سلولهای پوشاننده این ساختارها باشند، به آن کارسینوم درجا (یا کارسینوم در محل) میگویند. این یک پیش سرطان محسوب میشود.
زمانی که سلولهای کارسینوما در لایههای عمیق ریه رشد میکنند، به آن کارسینوم مهاجم یا نفوذی میگویند. در این مرحله سلولهای سرطانی میتوانند در خارج از ریه به غدد لنفاوی و سایر قسمتهای بدن گسترش یابند (متاستاز). کارسینومهای مهاجم به عنوان سرطانهای واقعی ریه در نظر گرفته میشوند و نه پیش سرطان.
اگر کارسینوم من کارسینوم سنگفرشی یا کارسینوم سلول سنگفرشی نامیده شود به چه معناست؟
کارسینومها بر اساس نوع ظاهر سلولها در زیر میکروسکوپ نام گذاری میشوند. کارسینوم سنگفرشی یا کارسینوم سلول سنگفرشی نام نوعی سرطان ریه سلول غیر کوچک است که در آن سلولها شبیه سلولهای تخت (به نام سلولهای سنگفرشی) هستند که مجاری هوایی را میپوشانند. این یک نوع شایع سرطان ریه در ایالات متحده است.
اگر کارسینوم من آدنوکارسینوم نامیده شود به چه معناست؟
کارسینومها بر اساس نوع شکل سلولها در زیر میکروسکوپ نام گذاری میشوند. آدنوکارسینوم (adenocarcinoma) نوعی سرطان ریه سلول غیر کوچک است که در آن سلولها شبیه سلولهای غدهای هستند، مانند غددی که مخاط را در ریهها ترشح میکنند. این شایع ترین نوع سرطان ریه در ایالات متحده است.
اگر از عبارات زیر برای توصیف آدنوکارسینوم استفاده شود به چه معناست: پاپیلاری (papillary)، میکروپاپیلاری (micropapillary)، آسینار (acinar)، موسینوس (mucinous) یا جامد (solid)؟
این عبارات انواع مختلفی از آدنوکارسینوم ریه را توصیف میکنند که بر اساس ظاهر سلولها و چیدمان آنها در زیر میکروسکوپ است (به نام الگوهای رشد یا growth patterns). برخی از تومورها اساساً در سرتاسر تومور یکسان به نظر میرسند و برخی میتوانند در نواحی مختلف تومور متفاوت به نظر برسند. برخی از الگوهای رشد پیش آگهی (چشم انداز) بهتری نسبت به بقیه دارند. از آن جایی که برخی از تومورها میتوانند ترکیبی از الگوها باشند، پاتولوژیست همیشه نمیتواند تمام انواع موجود در تومور را فقط بر اساس نمونه برداری که تنها از بخش کوچکی از تومور انجام داده است، تشخیص دهد. برای اینکه بدانیم یک تومور شامل چه انواعی است، باید کل تومور برداشته شود.
اگر کارسینوم من کارسینوم سلول کوچک (small cell carcinoma) نامیده شود به چه معناست؟
کارسینوم سلول کوچک (همچنین به عنوان سرطان ریه سلول کوچک شناخته میشود) نوع خاصی از سرطان ریه است که تمایل به رشد و گسترش سریع دارد. از آن جایی که در زمان تشخیص اغلب به خارج از ریه گسترش یافته است، به ندرت با جراحی درمان میشود. این نوع اغلب با شیمی درمانی، که ممکن است با پرتو درمانی ترکیب شود، درمان میشود. شیمی درمانی مورد استفاده با آنچه برای انواع دیگر سرطانهای ریه استفاده میشود متفاوت است.
اگر کارسینوم من کارسینوم سلول غیر کوچک (non-small cell carcinoma) نامیده شود به چه معناست؟
در برخی موارد، سرطان به وضوح در زیر میکروسکوپ شبیه کارسینوم سلول کوچک نیست اما در عین حال تشخیص اینکه آیا سرطان سلول سنگفرشی یا آدنوکارسینوما است، دشوار است.
این تمایز بین کارسینوم سلول سنگفرشی و آدنوکارسینوم ممکن است به خصوص در نمونههای کوچک بیوپسی دشوار باشد. اصطلاح کارسینوم سلول غیر کوچک اغلب برای این کارسینومها استفاده میشود تا زمانی که بتوان آنها را با آزمایشهای آزمایشگاهی خاص (مانند ایمونوهیستوشیمی) یا تا زمانی که کل تومور در طی جراحی برداشته و سپس بررسی شود، با دقت بیشتری طبقه بندی کرد.
اگر کارسینوم من به خوبی تمایز یافته (well differentiated) باشد، تمایز متوسطی (moderately differentiated) = یا تمایز ضعیفی (poorly differentiated) داشته باشد، به چه معناست؟
این عبارات توسط یک پاتولوژیست بر اساس نحوه شکل سلولهای سرطانی در زیر میکروسکوپ تعیین میشود:
- کارسینومهای خوب تمایز یافته بسیار شبیه نوع سلولهایی هستند که از آنها به وجود آمده اند.
- کارسینومهای نسبتاً تمایز یافته فقط برخی از ویژگیهای سلولهایی را که از آنها به وجود آمده اند، حفظ میکنند.
- کارسینومهای تمایز ضعیف بسیار متفاوت از سلولهایی هستند که از آنها به وجود آمده اند.
برخلاف کارسینومهایی که در اندامهایی مانند سینه، پروستات و کلیه شروع میشوند، تمایز (درجه) کارسینوم ریه برای پیش بینی پیش آگهی (چشم انداز) فرد مفید نیست.
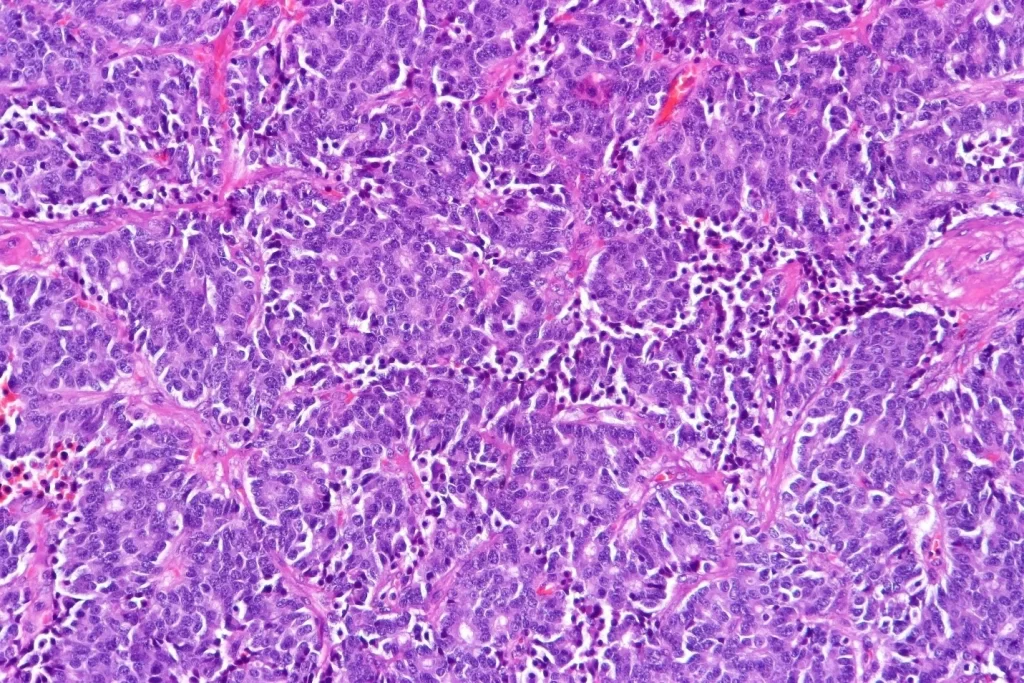
اگر گزارش من بگوید تومور کارسینوئید معمولی (typical carcinoid) یا کارسینوئید غیر معمول (atypical carcinoid) است، به چه معناست؟
تومورهای کارسینوئید نوع خاصی از تومور هستند. آنها از سلولهای سیستم عصبی غدد منتشره شروع میشوند. این سیستم از سلولهایی تشکیل شده است که از جهات خاصی مانند سلولهای عصبی و از جهات دیگر مانند سلولهای غدد درون ریز هورمون ساز هستند. این سلولها یک اندام واقعی مانند غده آدرنال یا تیروئید را تشکیل نمیدهند. در عوض، آنها در سراسر بدن در اندامهایی مانند ریهها، معده و رودهها پراکنده میشوند.
مانند بسیاری از سلولهای بدن، سلولهای عصبی غدد ریه نیز گاهی دچار تغییرات خاصی میشوند که باعث رشد بیش از حد آنها و تشکیل تومور میشود. این تومورها به عنوان تومورهای عصبی غدد درون ریز یا سرطانهای عصبی غدد درون ریز شناخته میشوند. (سلولهای نورواندوکرین در سایر قسمتهای بدن نیز میتوانند تومور و سرطان ایجاد کنند.) 4 نوع تومور عصبی ریه وجود دارد:
- تومور کارسینوئیدی معمولی (Typical carcinoid tumor)
- تومور کارسینوئید آتیپیک (Atypical carcinoid tumor)
- کارسینوم سلول کوچک (سرطان سلول کوچک ریه یا Small cell carcinoma)
- کارسینوم عصبی سلول بزرگ (Large cell neuroendocrine carcinoma)
تومورهای کارسینوئیدی معمولی ریه با سیگار کشیدن ارتباطی ندارند.
آنها به کندی رشد میکنند و به ندرت در خارج از ریهها پخش میشوند.
تومورهای کارسینوئید آتیپیک کمی سریع تر رشد میکنند و تا حدودی بیشتر احتمال دارد که به اندامهای دیگر سرایت کنند. با مشاهده زیر میکروسکوپ، سلولهای بیشتری در حال تقسیم هستند و بیشتر شبیه یک تومور با رشد سریع میباشند. آنها بسیار کمتر از کارسینوئیدهای معمولی هستند. برخی از ویژگیهای یک کارسینوئید آتیپیک که ممکن است در گزارش شما ذکر شود عبارتند از: شکلهای میتوز یا میتوز (نشانهای از سرعت رشد تومور) و نکروز (زمانی که مناطقی از تومور مرده اند).
برخی از تومورهای کارسینوئیدی میتوانند موادی شبیه به هورمون را در جریان خون آزاد کنند که ممکن است علائمی را ایجاد کنند. کارسینوئیدهای ریه این کار را بسیار کمتر از تومورهای کارسینوئیدی که از روده شروع میشوند، انجام میدهند.
تهاجم عروقی (vascular)، لنفاوی (lymphatic)، آنژیولنفاتیک (angiolymphatic) یا لنفواسکولار (lymphovascular) چیست؟ اگر گزارش من D2-40 (podoplanin) یا CD34 را ذکر کند چه؟
تومورها میتوانند به رگهای خونی کوچک و یا رگهای لنفاوی تبدیل شوند. هنگامی که این حالت زیر میکروسکوپ دیده میشود به آن تهاجم عروقی، لنفاوی، آنژیولنفاتیک یا لنفواسکولار میگویند. اگر سرطان در این عروق وجود داشته باشد به این معنی است که احتمال بیشتری وجود دارد که سرطان به خارج از ریه گسترش یابد، اگرچه همیشه این اتفاق نمیافتد.
D2-40 و CD34 تستهای خاصی هستند که پاتولوژیست ممکن است برای کمک به شناسایی تهاجم عروقی، لنفاوی، لنفاوی عروقی یا آنژیولنفاتیک استفاده کند. این آزمایشات برای هر بیمار لازم نیست. برای فهم اینکه چگونه وجود این یافته ممکن است بر روند درمان شما تأثیر بگذارد بهتر است با پزشک خود صحبت کنید.
اهمیت اندازه گزارش شده تومور چیست؟
اگر کل تومور برداشته شود، پاتولوژیست اندازه آن را با نگاه کردن به آن اندازه گیری میکند (به نام معاینه ناخالص یا gross examination) یا اگر بسیار کوچک است، آن را زیر میکروسکوپ اندازه گیری میکند. اغلب، آنچه گزارش میشود این است که در ناحیهای که تومور در آن بعد بزرگ ترین است، چقدر بزرگ است. این قسمت بزرگترین بعد تومور (greatest dimension of the tumor) نامیده میشود، همان طور که در “تومور 2 سانتی متر (سانتی متر) در بزرگترین ابعاد اندازه گیری شده است.” بیان شده است. به طور کلی، تومورهای کوچک تر پیش آگهی (چشم انداز) بهتری دارند.
بیوپسی از تومور فقط از بخشی از تومور نمونه برداری میکند، بنابراین اندازه گیری اندازه کلی آن قابل گزارش نیست.
مرحله سرطان چه اهمیتی دارد؟
مرحله سرطان اندازه گیری میزان رشد سرطان از جمله گسترش آن به سایر قسمتهای بدن است. برای دانستن مرحله سرطان ریه، به اطلاعاتی در مورد اندازه تومور در ریه و اینکه آیا سرطان در حال رشد در اندامها یا ساختارهای مجاور است، نیاز دارید. همچنین باید بدانید که آیا سرطان به غدد لنفاوی مجاور یا نقاط دورتر گسترش یافته است یا خیر.
هر یک از این اطلاعات با یک حرف نشان داده میشود:
- T مخفف تومور اصلی (اولیه) است.
- N مخفف گسترش به غدد لنفاوی مجاور است.
- M برای متاستاز (گسترش) به نقاط دور تر بدن است.
هنگامی که دستههای T، N، و M تعیین میشوند، برای ایجاد یک مرحله کلی با یکدیگر ترکیب شده و از I تا IV (و گاهی اوقات یک حرف به دنبال آن) تقسیم بندی میشوند. عدد بالاتر به معنای گسترش یا نفوذ بیشتر بیماری است.
معمولاً نمیتوان اطلاعات مرحله بندی را برای نمونه بیوپسی ارائه کرد زیرا پاتولوژیست باید کل تومور و غدد لنفاوی مجاور را برای ارزیابی داشته باشد.
هنگامی که این اطلاعات با برداشتن تومور و غدد لنفاوی مجاور در جراحی به دست میآید، یک حرف کوچک «p» قبل از T و N قرار میگیرد. بنابراین، در گزارش آسیب شناسی شما، pT با اعداد و حروف بر اساس اندازه تومور و برخی اطلاعات دیگر در مورد آن دنبال می شود. هر چه این عدد بزرگتر باشد، سرطان پیشرفته تر است. pN به دنبال اعداد و حروف بر اساس میزان انتشار به غدد لنفاوی مجاور است که ممکن است همزمان با تومور ریه برداشته شده باشند.
پاتولوژیست دسته M را گزارش نمیکند زیرا آنها نمیتوانند تشخیص دهند که آیا فقط بر اساس جراحی برای برداشتن تومور ریه و غدد لنفاوی مجاور، سرطان به نقاط دور بدن گسترش یافته است یا خیر. دسته M اغلب بر اساس نتایج آزمایشهای تصویر برداری مانند سی تی اسکن، MRI و اسکن استخوان، گاهی همراه با بیوپسی از ناحیه مشکوک به گسترش سرطان است.
این سیستم مرحله بندی برای بسیاری از انواع سرطان ریه مانند آدنوکارسینوم، کارسینوم سلول سنگفرشی و کارسینوم سلول بزرگ استفاده میشود. این نوع سرطانهای ریه اغلب با هم به عنوان سرطان ریه سلول غیر کوچک دسته بندی میشوند. این سیستم مرحله بندی همچنین میتواند برای مرحله بندی تومورهای کارسینوئیدی استفاده شود اما اغلب برای مرحله بندی کارسینومهای سلول کوچک ریه استفاده نمیشود.
در مورد اینکه چگونه مرحله تومور بر روند درمان شما تأثیر میگذارد با پزشک خود صحبت کنید.
اگر گزارش من علاوه بر تشخیص سرطان، هیپرپلازی آدنوماتوز آتیپیک (atypical adenomatous hyperplasia)، دیسپلازی سنگفرشی یا کارسینوم سلول سنگفرشی درجا (CIS یا carcinoma in situ) را نیز بیان کند، به چه معناست؟
همه اینها اصطلاحاتی برای حالات پیش سرطانی هستند که در ریه یافت میشوند. آنها گاهی در نزدیکی سرطان مهاجم یافت میشوند. اگر آنها علاوه بر سرطان مهاجم، در نمونه برداری سوزنی نیز یافت شوند، واقعاً مهم نیست. اگر آنها در نمونهای از جراحی برای برداشتن کل تومور یافت شوند یا اگر در حاشیه یا نزدیک به آن یافت شوند (در زیر بحث شده است) ممکن است، مهم باشند.
اگر گزارش من حواشی (margins) را ذکر کند چه؟
حاشیه، لبه یا مرز نمونه است که توسط جراح برداشته شده است. در واقع جایی است که جراح ریه را برای برداشتن تومور برش داده است.
حاشیه ممکن است عاری از تومور باشد. یعنی ممکن است لبهای از بافتهای درگیر تومور را احاطه کند که نشان میدهد تومور به طور کامل برداشته شده است. گاهی اوقات از آن به عنوان حاشیه منفی (negative margin) یاد میشود.
روش دیگر، تومور میتواند تا لبه نمونه (حاشیه) گسترش یابد که به این معنی است که تومور به طور کامل برداشته نشده است. گاهی اوقات از این حالت به عنوان حاشیه مثبت (positive margin) یاد میشود.
وضعیت حاشیه شاخص مهمی از احتمال عود تومور (بازگشت) و نیاز به دوره درمان بیشتر است. اگر سرطان (یا پیش سرطانی) در حاشیه یافت شد، با پزشک خود در مورد بهترین روش برای خود صحبت کنید.
اگر گزارش من آزمایشهای خاصی مانند p63، p40، cytokeratin 5/6 (CK5/6)، TTF-1 و یا napsin A را ذکر کند، به چه معناست؟
p63، p40، cytokeratin 5/6، TTF-1 و napsin A تستهای خاصی هستند که پاتولوژیست گاهی اوقات برای تشخیص آدنوکارسینوم از کارسینوم سلول سنگفرشی استفاده میکند.
اگر گزارش من آزمایشهای ویژهای مانند CK7 (سیتوکراتین 7)، CK20، CDX2، پروتئین ناخالص مایع مجرای کیستیک (gross cystic duct fluid protein یا GCDFP)، ماماگلوبین (mammaglobin)، گیرنده استروژن (estrogen receptor یا ER) یا گیرنده پروژسترون (progesterone receptor یا PR) را همراه با TTF-1 ذکر کند، به چه معناست؟
این آزمایشها گاهی اوقات برای کمک به تعیین اینکه آیا سرطان در ریه و دقیقا از آن جا شروع شده است (یک سرطان اولیه ریه است) یا اینکه آیا از جایی دیگر به آن جا گسترش یافته است (متاستاز) استفاده میشود. همه بیماران به این آزمایشات نیاز ندارند، بنابراین اگر گزارش شما به آنها اشاره نمیکند، به این معنی نیست که مشکل یا سؤالی در مورد تشخیص شما وجود دارد.
اگر در گزارش من آزمایشات خاصی مانند CD56، کروموگرانین (chromogranin) یا سیناپتوفیزین (synaptophysin) ذکر شود، به چه معناست؟
این آزمایشها گاهی اوقات برای کمک به تشخیص اینکه آیا سرطان ریه یک کارسینوم سلول کوچک (سرطان سلول کوچک ریه) است یا خیر، استفاده میشود. آنها همچنین میتوانند در تشخیص تومور کارسینوئید معمولی یا کارسینوئید غیر معمول نیز مفید باشند.
اگر گزارش من آزمایشهای ویژهای مانند D2-40 (podoplanin)، calretinin، WT-1، BAP-1، CEA، cytokeratin (CK) 5/6، HBME-1، Ber-EP4، TTF-1 و یا CD15 (LeuM1)را ذکر کند، به چه معناست؟
این آزمایشها گاهی اوقات برای کمک به تشخیص اینکه آیا توموری که سطح ریه را در بر میگیرد مزوتلیوما (mesothelioma) یا آدنوکارسینوم ریه است، استفاده میشود.
اگر گزارش من به EGFR، K-RAS، ALK، BRAF، ROS1، RET، MET، HER2 یا NTRK اشاره کند، چه؟
ممکن است آزمایشهایی برای جستجوی تغییرات ژنی یا پروتئینی خاص در سلولهای سرطانی سلول غیر کوچک ریه انجام شود که میتواند بر نحوه انتخاب بهترین روش درمان سرطان تأثیر بگذارد. این آزمایشها میتوانند به شما کمک کنند که آیا ممکن است از درمان با یک داروی درمانی هدفمند سود ببرید یا خیر. در مورد اینکه چگونه نتایج آزمایشات شما ممکن است بر روند درمانتان تأثیر بگذارد بهتر است با پزشک خود صحبت کنید.
اگر گزارش من PD-L1 را ذکر کند چه؟
این آزمایش برای جستجوی پروتئین PD-L1 بر روی سلولهای سرطانی سلول غیر کوچک ریه انجام میشود. این میتواند به شما کمک کند تا بفهمید که آیا ممکن است از درمان با یک داروی ایمونوتراپی بهره مند شوید یا خیر. در مورد اینکه چگونه نتایج آزمایشات شما ممکن است بر روند درمانتان تأثیر بگذارد بهتر است با پزشک خود صحبت کنید.
اگر سرطان من مزوتلیومای بدخیم (malignant mesothelioma) نامیده شود به چه معناست؟

مزوتلیوماها از نظر فنی سرطان ریه نیستند زیرا از سلولهای ریه ایجاد نمیشوند. آنها از پوشش بیرونی ریه به نام پلورا (pleura) میآیند. این سرطانها کارسینوم نیستند.
مزوتلیومها اغلب بر اساس نحوه ظاهر آنها در زیر میکروسکوپ با عباراتی مانند ویژگیهای اپیتلیال (epithelial)، دوکی (spindled)، سارکوماتوئید (sarcomatoid) یا ترکیبی اپیتلیال و سلولهای دوکی توصیف میشوند. مزوتلیوما ممکن است با قرار گرفتن در معرض آزبست مرتبط باشد.
اگر گزارش من بگوید کارسینوم متاستاتیک (metastatic carcinoma) در ریه وجود دارد به چه معناست؟
سرطانهایی که از سایر اندامها شروع میشوند اغلب به ریه گسترش مییابند (متاستاز میکنند). سرطانهایی که به ریه گسترش مییابند هنوز با توجه به جایی که در آن شروع شده اند نامگذاری میشوند - آنها سرطان ریه محسوب نمیشوند. به عنوان مثال، اگر یک آدنوکارسینوم کولون (سرطان روده بزرگ) به ریه گسترش یابد، همچنان سرطان روده بزرگ است و سرطان ریه نیست. این موضوع مهم است زیرا شیمی درمانی برای آدنوکارسینوم ریه با شیمی درمانی برای آدنوکارسینوم روده بزرگ متفاوت است.
اگر گزارش من یکی از عبارات زیر را نیز داشته باشد: اسکار، آمفیزم، تغییرات آمفیزماتوز یا التهاب، به چه معناست؟
همه اینها اصطلاحاتی برای تغییرات غیر سرطانی هستند که آسیب شناس ممکن است زیر میکروسکوپ ببیند. معمولاً هنگامی که این اصطلاحات در بیوپسی یا برداشتن رزکسیون (resection) که حاوی سرطان نیز میباشد، یافت شوند، مهم نیستند.
مراحل تومور کارسینوئید ریه
پس از اینکه فردی مبتلا به تومور کارسینوئید ریه تشخیص داده شد، پزشکان سعی میکنند بفهمند که آیا سرطان گسترش یافته است یا خیر و اگر چنین است، این گسترش تا چه حد است. این فرآیند مرحله بندی (staging) نامیده میشود. مرحله سرطان، میزان سرطان در بدن را توصیف میکند. این کار به تعیین اینکه سرطان چقدر جدی است و بهترین روش درمان آن کمک میکند. پزشکان همچنین هنگام صحبت در مورد آمار بقا و زنده مانی از مرحله سرطان استفاده میکنند.
مراحل اولیه مرحله 0 است. سایر مراحل اصلی از I (1) تا IV (4) متغیر است. برخی از آنها با استفاده از حروف یا اعداد بیشتر تقسیم میشوند. به عنوان یک قاعده، هر چه مرحله پایین تر باشد، سرطان کمتر گسترش یافته است. عدد بالاتر، مانند مرحله IV، به معنای گسترش بیشتر سرطان است. در یک مرحله، یک حرف (یا عدد) قبلی به معنای مرحله پایین تر است. اگرچه تجربه سرطان هر فرد منحص ربه فرد است اما سرطانهایی که مراحل مشابهی دارند، چشم انداز مشابهی نیز دارند و اغلب به روشی مشابه درمان میشوند.
مرحله چگونه تعیین میشود؟
سیستم مرحله بندی که اغلب برای تومورهای کارسینوئید ریه استفاده میشود، سیستم TNM کمیته مشترک آمریکایی سرطان (American Joint Committee on Cancer یا AJCC) است که بر اساس 3 اطلاعات کلیدی است:
- اندازه و وسعت تومور اصلی (T): اندازه تومور چقدر است؟ آیا به ساختارها یا اندامهای مجاور رشد کرده است؟
- گسترش به غدد لنفاوی مجاور (N): آیا سرطان به غدد لنفاوی مجاور سرایت کرده است؟
- گسترش (متاستاز) به نقاط دور دست (M): آیا سرطان به اندامهای دور گسترش یافته است؟ (شایع ترین محل انتشار کبد است.)
اعداد یا حروف بعد از T، N و M جزئیات بیشتری در مورد هر یک از این عوامل ارائه میدهند. اعداد بالاتر به معنای پیشرفته تر بودن سرطان است. هنگامی که دسته بندیهای T، N و M یک فرد مشخص شد، این اطلاعات در فرآیندی به نام گروه بندی مرحله ای (stage grouping) با یکدیگر ترکیب میشوند تا یک مرحله کلی را تعیین کنند.
یک سیستم مرحله بندی جداگانه برای تومورهای کارسینوئید ریه وجود ندارد. این روش از همان طبقه بندی سرطان ریه سلول غیر کوچک و سرطان ریه سلول کوچک استفاده میکند. سیستم توضیح داده شده در زیر جدیدترین نسخه سیستم AJCC است که از ژانویه 2018 قابل اجرا است.
به تومورهای کارسینوئید ریه معمولاً بر اساس نتایج معاینات فیزیکی، بیوپسی، آزمایشهای تصویر برداری و هر آزمایش دیگری که انجام شده است، یک مرحله بالینی (clinical stage) داده میشود. (به مبحث آزمایشات مربوط به تومورهای کارسینوئید ریه مراجعه کنید.) اگر جراحی انجام شود، مرحله پاتولوژیک (pathologic stage، که مرحله جراحی یا surgical stage نیز نامیده میشود) با بررسی بافت برداشته شده در طول عمل تعیین میشود.
مرحله بندی تومورهای کارسینوئید ریه میتواند پیچیده باشد، بنابراین از پزشک خود بخواهید آن را به روشی که شما درک میکنید برایتان توضیح دهد.
میزان بقا و زنده مانی برای تومورهای کارسینوئید ریه
میزان بقا میتواند به شما این ایده را بدهد که چند درصد از افراد مبتلا به همان نوع و مرحله سرطان، مدت معینی (معمولاً 5 سال) پس از تشخیص هنوز زنده هستند. آنها نمیتوانند به شما بگویند که چقدر زنده خواهید ماند اما ممکن است به شما کمک کنند تا درک بهتری از احتمال موفقیت روند درمانی خود داشته باشید.
به خاطر داشته باشید که میزان بقا تخمینی است و اغلب بر اساس نتایج قبلی تعداد زیادی از افرادی است که سرطان خاصی داشتند اما این اعداد نمیتوانند پیش بینی کنند که در مورد فرد خاصی چه اتفاقی خواهد افتاد. این آمار میتواند گیج کننده باشد و ممکن است شما را به پرسیدن سوالات بیشتری سوق دهد. پزشک شما با وضعیت شما آشناست. بپرسید چگونه این اعداد ممکن است برای شما اعمال شوند.
نرخ بقای نسبی 5 ساله چیست؟
نرخ بقای نسبی، افراد مبتلا به همان نوع و مرحله تومور کارسینوئید ریه را با افراد در کل جمعیت مقایسه میکند. به عنوان مثال، اگر میزان بقای نسبی 5 ساله برای مرحله خاصی از تومور کارسینوئید ریه 90 درصد باشد، به این معنی است که احتمال زنده ماندن در افراد مبتلا به آن سرطان برای حداقل 5 سال پس از تشخیص نسبت به افرادی که به این بیماری مبتلا نیستند، به طور متوسط حدود 90 درصد است.
این اعداد از کجا میآیند؟
انجمن سرطان آمریکا برای ارائه آمار بقای انواع مختلف سرطان به اطلاعات پایگاه داده نظارت، اپیدمیولوژی و نتایج نهایی (SEER یا Surveillance, Epidemiology, and End Results) که توسط موسسه ملی سرطان (National Cancer Institute یا NCI) نگهداری میشود، متکی است.
پایگاه داده SEER نرخ بقای نسبی 5 ساله تومور کارسینوئید ریه در ایالات متحده را بر اساس میزان گسترش سرطان دنبال میکند. با این حال، پایگاه داده SEER سرطانها را بر اساس مراحل AJCC TNM (مرحله 1، مرحله 2، مرحله 3 و غیره) گروه بندی نمیکند. در عوض، سرطانها را به مراحل موضعی، منطقه ای و دور دسته بندی میکند:
- موضعی (Localized): هیچ نشانه ای از گسترش سرطان به خارج از ریه وجود ندارد.
- منطقه ای (Regional): سرطان در خارج از ریه به ساختارها یا غدد لنفاوی مجاور گسترش یافته است.
- دور (Distant): سرطان به قسمتهای دور بدن مانند مغز، کبد، استخوانها یا سایر ریهها گسترش یافته است.
نرخ بقای نسبی 5 ساله برای تومور کارسینوئید ریه
این اعداد بر اساس اطلاعات افرادی است که بین سالهای 2011 تا 2017 مبتلا به تومورهای کارسینوئید ریه تشخیص داده شده اند.
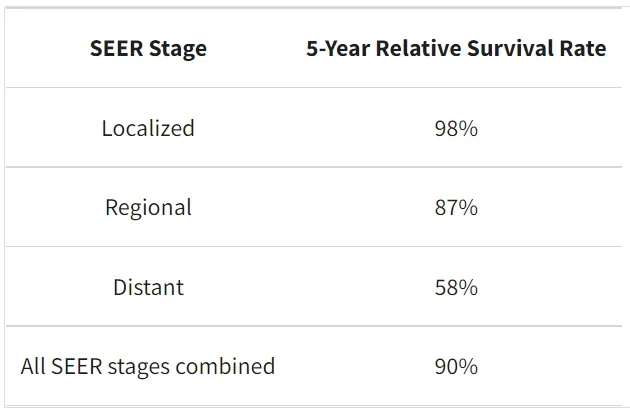
این اعداد شامل اطلاعات افراد دارای کارسینوئیدهای معمولی و غیر معمول میشود اما انتظار میرود میزان بقا برای کارسینوئیدهای معمولی کمی بهتر باشد و در کل برای کارسینوئیدهای آتیپیک خوب نباشد.
درک اعداد
- این اعداد فقط برای مرحله سرطان در هنگام اولین تشخیص صدق میکند. اگر سرطان رشد کند، گسترش یابد یا پس از درمان عود کند، بعداً اعمال نمیشوند.
- این اعداد همه چیز را در نظر نمیگیرند. میزان بقا بر اساس میزان گسترش سرطان گروه بندی میشود اما سن، سلامت کلی، نوع تومور کارسینوئید ریه، میزان واکنش سرطان به درمان و سایر عوامل نیز میتوانند بر روی دیدگاه شما تأثیر بگذارند.
- افرادی که اکنون با تومورهای کارسینوئید ریه تشخیص داده میشوند، ممکن است چشم انداز بهتری نسبت به این اعداد داشته باشند. روشهای درمانی با گذشت زمان بهبود مییابند و این اعداد بر اساس اطلاعات افرادی است که حداقل پنج سال زودتر تشخیص داده و درمان شده اند.
جراحی (Surgery) برای درمان تومورهای کارسینوئید ریه
جراحی روش درمانی اصلی تومورهای کارسینوئید ریه در صورت امکان است. اگر تومور گسترش نیافته باشد، اغلب میتوان آن را تنها با جراحی درمان کرد.
انواع جراحی ریه
برای درمان (و احتمالاً بهبود کامل) تومورهای کارسینوئید ریه میتوان از عملهای مختلفی استفاده کرد. این عملها نیاز به بیهوشی عمومی دارند (حالتی که در خواب عمیق هستید) و معمولاً از طریق یک برش جراحی بین دندهها در کنار قفسه سینه (به نام توراکوتومی یا thoracotomy) انجام میشوند.
- پنومونکتومی (Pneumonectomy): کل ریه برداشته میشود.
- لوبکتومی (Lobectomy): کل بخش (لوب) ریه برداشته میشود.
- قطعه برداری (Segmentectomy) یا برداشتن گوه: بخشی از یک لوب برداشته میشود.
- برداشتن آستینی (Sleeve resection): بخشی از یک راه هوایی بزرگ برداشته میشود. یک تومور در یک راه هوایی بزرگ را به صورت توده روی آستین پیراهن، حدود یک یا دو اینچ بالای مچ تصور کنید. این جراحی مانند بریدن آستین بالا و پایین توده و دوختن آستین کوتاه شده است. زمانی که بتوان این جراحی را به جای پنومونکتومی انجام داد، میتوان عملکرد ریه را به میزان بیشتری حفظ کرد.

با هر یک از این عملها، غدد لنفاوی مجاور نیز برداشته میشوند تا گسترش احتمالی سرطان بررسی شود.
نوع عملی که پزشک شما توصیه میکند به اندازه و محل تومور و میزان عملکرد ریههای شما بستگی دارد. افرادی که ریههایشان سالمتر است، میتوانند در برابر برداشتن بافتهای ریوی بیشتری مقاومت کنند.
هنگامی که از عمل جراحی بیدار میشوید، یک لوله (tubes) از قفسه سینه شما خارج میشود و به یک قوطی مخصوص وصل میشود تا مایع و هوای اضافی خارج شود. هنگامی که تخلیه مایع و نشت هوا کاهش یابد، لوله (ها) برداشته میشود. به طور کلی، بسته به نوع جراحی که انجام میشود، مدت زمان حضور شما در بیمارستان پس از جراحی میتواند بین 3 تا 7 روز باشد.
نمونه برداری از غدد لنفاوی
در هر یک از این عملها، معمولاً غدد لنفاوی نزدیک ریهها برداشته میشوند تا گسترش احتمالی سرطان بررسی شود. این کار مهم است زیرا کارسینوئید ممکن است تا زمان تشخیص به غدد لنفاوی گسترش یابد. (این خطر برای کارسینوئیدهای آتیپیک بیشتر از کارسینوئیدهای معمولی است.) اگر غدد لنفاوی حاوی سرطان برداشته نشوند، خطر گسترش تومور کارسینوئید حتی به مناطق دورتر و به سایر اندامها را افزایش میدهد. اگر این اتفاق بیفتد، ممکن است دیگر نتوانید با جراحی درمان شوید. بررسی سلولهای سرطانی در غدد لنفاوی نیز میتواند نشانهای از خطر عود سرطان را ارائه دهد.
جراحی قفسه سینه با کمک ویدئویی (Video-assisted thoracic surgery یا VATS)
این یک نوع جراحی کمتر تهاجمی برای برخی از سرطانهای ریه است. در طی این عمل، یک لوله نازک و سفت با یک دوربین فیلم برداری کوچک در انتهای قفسه سینه از طریق یک برش کوچک در کنار قفسه سینه قرار داده میشود تا به جراح کمک کند تا داخل قفسه سینه را ببیند. یک یا دو برش کوچک دیگر در پوست ایجاد میشود و ابزارهای بلند از طریق این برشها برای انجام همان عملی که با استفاده از روش باز (توراکوتومی) انجام میشود، عبور داده میشود. از آن جایی که فقط برشهای کوچک لازم است، درد کمتری پس از جراحی و دوره بستری کوتاه تر در بیمارستان وجود دارد – معمولاً حدود 4 تا 5 روز.
اکثر متخصصان توصیه میکنند که فقط تومورهای کوچکتر در نزدیکی قسمت بیرونی ریه با این روش درمان شوند. به نظر میرسد میزان بهبودی پس از این جراحی مانند جراحی با برش بزرگتر باشد. اما مهم است که جراح انجام دهنده این عمل با تجربه باشد زیرا به مهارت فنی زیادی نیاز دارد.
خطرات و عوارض احتمالی جراحی ریه
عوارض احتمالی به وسعت جراحی و سلامت فرد از قبل بستگی دارد. عوارض جدی میتواند شامل خونریزی بیش از حد، عفونت زخم و ذات الریه باشد.
جراحی ریه یک عمل جراحی بزرگ است و بهبودی پس از عمل معمولا هفتهها تا ماهها طول میکشد. اگر جراحی از طریق توراکوتومی انجام شود، جراح باید دندهها را باز کند تا به ریه برسد، بنابراین ناحیه نزدیک برش تا مدتی پس از جراحی درد خواهد داشت. فعالیت شما برای حداقل یک ماه محدود خواهد بود. افرادی که به جای توراکوتومی، VATS انجام میدهند، پس از جراحی درد کمتری دارند و سریعتر بهبود مییابند.
اگر ریههای شما در شرایط خوبی هستند (به غیر از وجود سرطان)، معمولاً میتوانید پس از برداشتن یک لوب یا حتی یک ریه کامل، به فعالیتهای عادی بازگردید. اگر شما نیز بیماریهای غیر سرطانی مانند آمفیزم (emphysema) یا برونشیتیس مزمن (که در بین افرادی که به شدت سیگار میکشند، رایج است) دارید، ممکن است با انجام فعالیت بعد از جراحی دچار تنگی نفس شوید.
روشهای حمایتی (Supportive Procedures) برای علائم تومور کارسینوئید ریه
اگر نمیتوانید عمل جراحی بزرگی انجام دهید زیرا عملکرد ریه شما در سطح پایینی قرار دارد یا مشکلات پزشکی جدی دیگری دارید یا اگر سرطان بیش از حد گسترش یافته است که قابل برداشتن نیست، ممکن است از درمانهای دیگری برای تسکین برخی علائم استفاده شود.
این روشهای درمانی که روشهای تسکینی (palliative procedures) نامیده میشوند، میتوانند علائم را تسکین دهند اما سرطان را درمان نمیکنند و تنها در صورتی توصیه میشوند که نتوانید برای برداشتن کامل تومور جراحی انجام دهید. اگر با این روشها درمان میشوید، ممکن است پرتو درمانی نیز دریافت کنید.
درمان انسداد راه هوایی
اگر تومور راههای هوایی را در ریه مسدود کند، ممکن است منجر به ذات الریه یا تنگی نفس شود. برداشتن بیشتر تومور از طریق برونکوسکوپ یا از بین بردن بیشتر آن با لیزر (در انتهای برونکوسکوپی) میتواند مفید باشد. در برخی موارد، ممکن است از برونکوسکوپ برای قرار دادن استنت (لوله سفت یا stent) ساخته شده از فلز یا سیلیکون در راه هوایی پس از درمان استفاده شود تا به باز نگه داشتن آن کمک کند.
درمان تجمع مایعات
در موارد نادر، مایع میتواند در داخل قفسه سینه (خارج از ریهها) جمع شود، روی ریهها فشار بیاورد و بر تنفس تأثیر بگذارد. معمولاً یک سوزن توخالی از طریق پوست وارد فضای جنب میشود تا مایع را خارج کند. (این روش به عنوان توراسنتز یا thoracentesis شناخته میشود.) برای اکثر افراد، برداشتن مایع میتواند مشکلات تنفسی را فوراً برطرف کند اما اگر کار دیگری انجام نشود، اغلب مایع به سرعت دوباره جمع میشود.
پلورودز (Pleurodesis)
برای برداشتن مایع و جلوگیری از برگشت آن، پزشکان گاهی عملی به نام پلورودز را انجام میدهند. یک برش کوچک در پوست دیواره قفسه سینه ایجاد میشود و یک لوله توخالی در قفسه سینه قرار میگیرد تا مایع را خارج کند. سپس تالک (talc) یا دارویی مانند (doxycycline) داکسی سایکلین یا داروهای شیمی درمانی خاص (مانند بلئومایسین یا bleomycin) به داخل حفره قفسه سینه تزریق میشود.
این کار باعث میشود که پوششهای ریه (پلور احشایی یا visceral pleura) و دیواره قفسه سینه (پلورای جداری یا parietal pleura) به هم بچسبند و فضا را ببندند و تجمع بیشتر مایع را محدود کنند. لوله اغلب برای یک یا دو روز در داخل گذاشته میشود تا مایع جدیدی که ممکن است جمع شود تخلیه شود.
قرار دادن کاتتر (Catheter placement)
این روش دیگری برای کنترل تجمع مایعات است. یک سر کاتتر (لوله نازک و انعطاف پذیر) از طریق یک بریدگی کوچک در پوست در قفسه سینه قرار میگیرد و انتهای دیگر خارج از بدن باقی میماند. این کار در مطب پزشک یا بیمارستان انجام میشود. هنگامی که کاتتر در جای خود قرار گرفت، میتوان کاتتر را به یک بطری مخصوص یا دستگاه دیگری متصل کرد تا مایع به طور منظم تخلیه شود.
روشهایی برای تسکین علائم متاستازهای کبدی
اگر سرطان به کبد گسترش یابد، درمان تومورهای کبدی ممکن است به علائم کمک کند. هنگامی که تنها 1 یا 2 تومور در کبد وجود دارد، ممکن است با جراحی برداشته شوند. اگر بیش از چند تومور کبدی وجود داشته باشد (یا اگر فردی برای جراحی خیلی بیمار باشد)، ممکن است از تکنیکهای دیگری استفاده شود.
فرسایش (Ablation)
تکنیکهای ابلیشن تومورها را بدون برداشتن آنها از بین میبرند. آنها معمولاً برای تومورهای بزرگ استفاده نمیشوند و برای تومورهایی که بیش از 2 سانتی متر (کمی کمتر از یک اینچ) قطر ندارند، بهترین هستند.
- فرسایش با فرکانس رادیویی (Radiofrequency ablation یا RFA) از امواج رادیویی با انرژی بالا برای درمان استفاده میکند. یک کاوشگر نازک و سوزن مانند از طریق پوست وارد و در داخل تومور قرار میگیرد. قرار دادن پروب توسط سونوگرافی یا سی تی اسکن هدایت میشود. نوک کاوشگر جریانی با فرکانس بالا آزاد میکند که تومور را گرم کرده و سلولهای سرطانی را از بین میبرد.
- فرسایش اتانولی (Ethanol ablation، الکلی) (همچنین به عنوان تزریق اتانول از راه پوست شناخته میشود) با تزریق الکل غلیظ به طور مستقیم به تومور، سلولهای سرطانی را از بین میبرد. این کار معمولاً از طریق پوست با استفاده از سوزن انجام میشود که توسط سونوگرافی یا سی تی اسکن هدایت میشود.
- حرارت درمانی با مایکروویو (Microwave thermotherapy) از امواج مایکروویو برای گرم کردن و از بین بردن سلولهای سرطانی استفاده میکند.
- کرایوسرجری (کرایوتراپی یا Cryosurgery) تومور را با انجماد با پروب فلزی از بین میبرد. پروب با استفاده از سونوگرافی از طریق پوست وارد و به داخل تومور هدایت میشود. سپس گازهای بسیار سرد از طریق پروب عبور داده میشود تا تومور منجمد شود و سلولهای سرطانی از بین بروند. این روش ممکن است برای درمان تومورهای بزرگتر در مقایسه با سایر تکنیکهای فرسایش استفاده شود اما گاهی اوقات نیاز به بیهوشی عمومی (حالتی که در خواب هستید) دارد.
آمبولیزاسیون (Embolization)
آمبولیزاسیون شریانی (همچنین به عنوان آمبولیزاسیون ترانس شریانی یا transarterial embolization یا TAE شناخته میشود): این روش گزینه دیگری برای تومورهایی است که نمیتوان آنها را به طور کامل حذف کرد. میتوان از آن برای تومورهای بزرگتر (تا حدود 5 سانتی متر یا 2 اینچ) استفاده کرد.
این تکنیک با مسدود کردن شاخه شریان کبدی که ناحیه کبد حاوی تومور را تغذیه میکند، جریان خون به سلولهای سرطانی را کاهش میدهد. جریان خون با تزریق موادی که شریان را مسدود میکند (یا کاهش میدهد) مسدود میشود. اکثر سلولهای سالم کبد تحت تأثیر قرار نمیگیرند زیرا خون خود را از ورید باب (portal vein) دریافت میکنند.
در این روش یک کاتتر در شریان داخلی ران قرار داده میشود و به سمت کبد هدایت میشود. سپس یک رنگ به جریان خون تزریق میشود تا پزشک بتواند مسیر کاتتر را از طریق آنژیوگرافی (angiography) – نوع خاصی از اشعه ایکس – کنترل کند. هنگامی که کاتتر در جای خود قرار گرفت، ذرات کوچکی به نام میکروسفر (microspheres) به شریان تزریق میشود تا آن را مسدود کند.
رادیوامبولیزاسیون (Radioembolization): در ایالات متحده، این کار با تزریق دانههای رادیواکتیو کوچک به شریان کبدی انجام میشود. مهرهها به سمت تومور میروند و مقدار کمی تابش را فقط در محلهای توموری منتشر میکنند.
شیمی درمانی (Chemotherapy) برای تومورهای کارسینوئید ریه
شیمی درمانی (chemo) استفاده از داروهای ضد سرطان است که به داخل رگ تزریق میشود یا از طریق دهان و به شکل خوراکی مصرف میشود. این داروها وارد جریان خون میشوند و تقریباً به تمام نواحی بدن میرسند و این موضوع درمان را برای برخی از انواع سرطان ریه که به اندامهای فراتر از ریهها گسترش یافته اند، مفید میکند.
متأسفانه، تومورهای کارسینوئید معمولاً به شیمی درمانی خیلی خوب پاسخ نمیدهند. این روش عمدتاً برای تومورهای کارسینوئیدی که به سایر اندامها گسترش یافته، علائم شدید ایجاد میکنند، به داروهای دیگر پاسخ ندادهاند یا کارسینوئیدهای غیر معمولی که به سرعت تقسیم میشوند، استفاده میشود. گاهی ممکن است بعد از جراحی داده شود.
از آن جایی که شیمی درمانی همیشه تومورهای کارسینوئیدی را کوچک نمیکند، مهم است که از پزشک خود در مورد میزان احتمال مفید بودن آن و اینکه آیا مزایای آن بیشتر از خطر عوارض جانبی است، سؤال کنید.
برخی از داروهای شیمی درمانی که ممکن است برای کارسینوئیدهای پیشرفته ریه استفاده شوند عبارتند از:
- اتوپوزید (VP-16)
- سیس پلاتین (Cisplatin)
- کربوپلاتین (Carboplatin)
- تموزولوماید (Temozolomide)
- اگزالیپلاتین(Oxaliplatin)
- 5-فلوئورواوراسیل (5-FU)
- استرپتوزوسین (Streptozocin)
داروهای شیمی درمانی را میتوان با هم یا به تنهایی و اغلب همراه با انواع دیگر داروها استفاده کرد. داروهای شیمی درمانی/ترکیبی که اغلب استفاده میشود شامل کربوپلاتین/اتوپوزید، سیس پلاتین/اتوپوزید، تموزولوماید و اگزالی پلاتین است.
پزشکان به صورت دورهای شیمی درمانی را انجام میدهند و هر دوره درمان پس از یک دوره استراحت به بدن اجازه میدهد تا بازیابی شود. سیکلهای شیمی درمانی معمولاً 3 تا 4 هفته طول میکشد و دوره درمان اولیه معمولاً 4 تا 6 سیکل است. شیمی درمانی اغلب برای بیمارانی که وضعیت سلامت ضعیفی دارند توصیه نمیشود اما سن بالا به خودی خود مانعی برای دریافت شیمی درمانی نیست.
عوارض جانبی احتمالی شیمی درمانی
داروهای شیمی درمانی به سلولهایی که به سرعت در حال تقسیم هستند حمله میکنند، به همین دلیل است که آنها علیه سلولهای سرطانی عمل میکنند. اما سلولهای دیگر، مانند سلولهای مغز استخوان (جایی که سلولهای خونی جدید ساخته میشوند)، پوشش داخلی دهان و روده و فولیکولهای مو نیز به سرعت تقسیم میشوند. این سلولها همچنین تحت تأثیر شیمی درمانی قرار میگیرند که میتواند منجر به بروز عوارض جانبی شود.
عوارض جانبی شیمی درمانی به نوع و دوز داروهای داده شده و مدت زمان مصرف آنها بستگی دارد. عوارض جانبی رایج میتواند شامل موارد زیر باشد:
- ریزش مو
- زخمهای دهانی
- از دست دادن اشتها
- تهوع و استفراغ
- اسهال یا یبوست
- افزایش احتمال عفونت (به دلیل داشتن گلبولهای سفید بسیار کم)
- کبودی یا خونریزی آسان (به دلیل داشتن تعداد بسیار کم پلاکت خون)
- خستگی (به دلیل داشتن گلبولهای قرمز بسیار کم)
این عوارض معمولا پس از پایان روند درمان از بین میروند. اغلب راههایی برای جلوگیری یا کاهش این عوارض وجود دارد. به عنوان مثال، میتوان داروهایی برای کمک به پیشگیری یا کاهش تهوع و استفراغ تجویز کرد.
برخی از داروها میتوانند عوارض جانبی دیگری نیز داشته باشند. به عنوان مثال، سیس پلاتین میتواند به پایانههای عصبی آسیب برساند (عارضهای به نام نوروپاتی یا neuropathy). این حالت ممکن است به علائمی (عمدتاً در دستها و پاها) مانند درد، سوزش یا سوزن سوزن شدن، حساسیت به سرما یا گرما یا ضعف منجر شود. در بیشتر موارد، پس از قطع روند درمان، این مشکل از بین میرود اما ممکن است در برخی افراد مدت زیادی طول بکشد.
باید به تیم پزشکی خود در مورد هر گونه عوارض جانبی یا تغییری که در حین شیمی درمانی متوجه آن میشوید اطلاع دهید تا بتوان به سرعت آنها را درمان کرد. در برخی موارد، دوز داروهای شیمی درمانی ممکن است نیاز به کاهش داشته باشد یا روند درمان باید به تعویق بیفتد یا متوقف شود تا اثرات بدتر نشود.
سایر درمانهای دارویی برای تومورهای کارسینوئید ریه
برای افراد مبتلا به تومورهای متاستاتیک کارسینوئید ریه، چندین دارو میتوانند به کنترل علائم و رشد تومور کمک کنند.
آنالوگهای سوماتواستاتین (Somatostatin analogs)
این داروها مربوط به سوماتوستاتین هستند، هورمونی طبیعی که به نظر میرسد به کند کردن رشد سلولهای عصبی غدد کمک میکند. آنها به ویژه در افرادی که دارای سندرم کارسینوئید هستند (گر گرفتگی صورت، اسهال، خس خس سینه، ضربان قلب سریع) و در افرادی که تومورهای آنها در اسکن گیرنده سوماتوستاتین (somatostatin receptor scintigraphy یا SRS) نشان داده میشود، مفید هستند.
اکتروتید (Octreotide) در درمان علائم سندرم کارسینوئید مفید است. گاهی اوقات اکتروتید میتواند به طور موقت تومورهای کارسینوئیدی را کوچک کند اما آنها را درمان نمیکند.
نسخه اصلی اکتروتید (Sandostatin) حداقل دو بار در روز به شکل زیر پوستی (زیر جلدی) تزریق میشود. برخی افراد یاد میگیرند که این تزریق را خودشان در خانه انجام دهند. یک نسخه طولانی اثر دارو (Sandostatin LAR) یک بار در ماه توسط پزشک یا پرستار شما به عضله تزریق میشود.
بسته به شدت علائم، این دارو به برخی از افراد در شروع اولین دوره درمانی هر روز تزریق میشود. هنگامی که پزشک دوز صحیح را پیدا کرد، ممکن است از تزریق ماهانه با اثر طولانی تر استفاده شود.
عوارض جانبی میتواند شامل درد یا سوزش در محل تزریق، گرفتگی معده، حالت تهوع، استفراغ، سردرد، سرگیجه و خستگی باشد.
لانروتید (Lanreotide) دارویی شبیه به اکترئوتید است. ماهی یکبار زیر پوست تزریق میشود. ممکن است توسط پزشک یا پرستار شما تزریق شود یا ممکن است نحوه تزریق را در خانه یاد بگیرید. عوارض جانبی مشابه اکترئوتید است، اگرچه درد در محل تزریق کمتر شایع است.
داروهای هدفمند (Targeted drugs)
در سالهای اخیر، داروهای ضد سرطانی که متفاوت از داروهای شیمی درمانی استاندارد هستند، برای برخی از انواع سرطان ساخته شده است. این داروها قسمتهای خاصی از سلولهای سرطانی را هدف قرار میدهند. آنها گاهی اوقات در حالی که شیمی درمانی مفید نیست، مفید هستند. آنها اغلب عوارض جانبی متفاوتی نسبت به شیمی درمانی دارند.
نشان داده شده است که داروی هدفمند، اورولیموس (Afinitor)، به درمان تومورهای پیشرفته کارسینوئید ریه کمک میکند. میتوان آن را با داروهای سوماتوستاتین مانند اکتروتید یا بدون آنها استفاده کرد. عوارض جانبی شایع عبارتند از اسهال، خستگی، زوائد پوستی، زخمهای دهانی و تورم پاها یا بازوها.
پرتو درمانی (Radiation Therapy) برای تومورهای کارسینوئید ریه
پرتو درمانی استفاده از پرتوهای پرانرژی (مانند اشعه ایکس) یا ذرات رادیواکتیو برای از بین بردن سلولهای سرطانی است.
جراحی روش درمانی اصلی اکثر تومورهای کارسینوئیدی است اما پرتو درمانی ممکن است برای کسانی که به دلایلی نمیتوانند جراحی کنند، گزینه مناسبی باشد. همچنین ممکن است پس از جراحی در برخی موارد اگر احتمال برداشتن برخی از تومورها وجود داشته باشد، تجویز شود. پرتو درمانی همچنین میتواند برای کمک به تسکین علائمی مانند درد در صورت گسترش سرطان به استخوانها یا سایر نواحی استفاده شود.
پرتو درمانی خارجی (External beam radiation therapy)
پرتو درمانی خارجی از دستگاهی استفاده میکند که پرتو را به قسمت خاصی از بدن میرساند. این نوع پرتویی است که اغلب برای تومورهای کارسینوئید ریه استفاده میشود.
قبل از شروع روند درمانهای شما، تیم پرتو درمانی زوایای مناسب برای نشانه گیری پرتوها و دوز مناسب تابش را تعیین میکند. روند درمان بسیار شبیه گرفتن عکس اشعه ایکس است اما دوز پرتو قوی تر است. این روش به خودی خود بدون درد است. هر جلسه درمانی فقط چند دقیقه طول میکشد اما زمان تنظیم – قرار دادن شما در وضعیت مناسب برای روند درمان – معمولاً بیشتر طول میکشد. اغلب، پرتو درمانی 5 روز در هفته و به مدت چند هفته انجام میشود اما این دوره ممکن است بر اساس دلیلی که انجام میشود متفاوت باشد.
عوارض جانبی اصلی پرتو درمانی ریه، خستگی (fatigue) و تغییرات پوستی موقتی مانند آفتاب سوختگی است که در آن اشعه از پوست عبور میکند. اگر دوزهای بالا داده شود، پرتو درمانی میتواند به مرور زمان باعث ایجاد بافت اسکار (زخم مانند) در ریهها شود که ممکن است منجر به مشکلات تنفسی و افزایش خطر ذات الریه شود.
داروهای رادیواکتیو
نوع دیگری از پرتو درمانی از داروهای حاوی ذرات رادیواکتیو استفاده میکند. این نوع روش درمانس، درمان با رادیونوکلئید گیرنده پپتیدی (peptide receptor radionuclide therapy یا PRRT) نامیده میشود و ممکن است در درمان برخی از تومورهای کارسینوئیدی گسترده مفید باشد. Lutetium (Lu-177) dotatate (Lutathera) یک PRRT است که برای بیماران مبتلا به تومورهای عصبی غدد درون ریز دستگاه گوارش و پانکراس تأیید شده است اما میتواند برای برخی از تومورهای کارسینوئید ریه که گیرنده سوماتوستاتین دارند نیز در نظر گرفته شود.
Lu-177 یک ماده رادیو اکتیو است. این ماده توسط دوتات (dotatate) به سلولهای سرطانی منتقل میشود، جایی که به سلولهای تومور کارسینوئید متصل میشود. این کار به پزشکان اجازه میدهد تا دوزهای بالایی از اشعه را مستقیماً به تومورها برسانند. این دارو به صورت انفوزیون داخل وریدی (IV) داده میشود.
شایع ترین عوارض جانبی عبارتند از تهوع، مشکلات کلیوی و کبدی، کاهش شمارش سفید خون، تعداد کم پلاکتها و استفراغ.
از آن جایی که این روش درمانی شامل پرتوهایی است که به جریان خون تزریق میشود، دستورالعملهای خاصی در مورد چگونگی به حداقل رساندن قرار گرفتن در معرض پرتو در طول درمان و پس از درمان به شما داده میشود.
درمان کارسینوئید ریه بر اساس نوع و میزان بیماری
درمان تومورهای کارسینوئید ریه تا حد زیادی به نوع (معمولی در مقابل غیر معمول) و وسعت سرطان بستگی دارد. عوامل دیگری مانند سلامت کلی فرد و توانایی مقاومت در برابر جراحی نیز مهم هستند.
بسیاری از پزشکان از سیستم مرحله بندی TNM (به مبحث مراحل تومور کارسینوئید ریه مراجعه کنید) برای توصیف رسمی وسعت این سرطانها استفاده میکنند. اما برای اهداف درمانی، اکثر پزشکان از سیستم ساده تری استفاده میکنند و این تومورها را به 2 گروه تقسیم میکنند:
- تومورهای قابل برداشت (Resectable tumors): آنهایی که با جراحی قابل درمان هستند.
- تومورهای غیر قابل برداشت (Unresectable tumors): آنهایی که نمیتوان آنها را به طور کامل با جراحی برداشت.
تومورهای کارسینوئید ریه قابل برداشت
تومورهای کارسینوئید قابل برداشت خیلی فراتر از جایی که شروع شده اند، گسترش نیافته اند و میتوانند به طور کامل حذف شوند. در سیستم مرحله بندی TNM، این نوع شامل اکثر سرطانهای مرحله I، II و IIIA میشود.
برای افرادی که به اندازه کافی سالم هستند که بتوانند جراحی را تحمل کنند، این سرطانها با جراحی درمان میشوند. وسعت جراحی بستگی به نوع تومور کارسینوئید و اندازه و محل سرطان دارد. کارسینوئیدهای آتیپیک ممکن است به جراحی گسترده تری نسبت به کارسینوئیدهای معمولی نیاز داشته باشند.
معمولاً غدد لنفاوی مجاور نیز برداشته میشوند، به خصوص اگر کارسینوئید غیر معمول داشته باشید.
اکثر بیماران مبتلا به تومورهای کارسینوئید ریه قابل برداشت تنها با جراحی درمان میشوند و به درمانهای دیگری نیاز ندارند. برخی از متخصصان درمان بیشتر را برای افراد مبتلا به کارسینوئید غیر معمول که به غدد لنفاوی گسترش یافته، توصیه میکنند. این دوره درمانی میتواند شیمی درمانی، پرتو درمانی یا هر دو باشد. اما مشخص نیست که آیا دورههای درمانی اضافه شده احتمال عود سرطان را کاهش میدهند یا به افراد کمک میکنند تا عمر طولانیتری داشته باشند.
تومورهای کارسینوئید ریه غیر قابل برداشت
تومورهای کارسینوئیدی غیر قابل برداشت عبارتند از آنهایی که بیش از حد رشد کرده اند یا بیش از حد گسترش یافته اند که به طور کامل توسط جراحی برداشته شوند (شامل برخی از موارد مرحله IIIA، اکثر سرطانهای مرحله IIIB و مرحله IV) و همچنین تومورهای موجود در افرادی که به اندازه کافی برای جراحی سالم نیستند.
روند درمان بستگی به مرحله سرطان، جایی که سرطان در آن قرار دارد، اینکه آیا یک کارسینوئید معمولی است یا غیر معمول و اینکه آیا شما علائم سندرم کارسینوئید را دارید یا خیر، بستگی دارد.
برای سرطانهای مرحله IIIA در افرادی که نمیتوانند جراحی شوند، متخصصان معمولاً پرتو درمانی را برای درمان کارسینوئیدهای معمولی و شیمی درمانی و پرتو درمانی را برای کارسینوئیدهای غیر معمول توصیه میکنند.
برخی از انواع درمانهای سیستمیک اغلب برای سرطانهای پیشرفته تر (مراحل IIIB و IV)، گاهی همراه با پرتو درمانی توصیه میشود. آنالوگهای سوماتواستاتین مانند اکترئوتید (Sandostatin) یا لانروتید (Somatuline) میتوانند برای بیمارانی که سندرم کارسینوئید دارند یا تومورهای آنها در سینتی گرافی گیرنده سوماتوستاتین (somatostatin receptor scintigraphy یا OctreoScan) دیده میشود مفید باشد. شیمی درمانی و درمان هدفمند نیز گزینههای مناسبی هستند.
به طور کلی، کارسینوئیدهای معمولی تمایل به رشد آهستهای دارند و شیمی درمانی اغلب موفقیت آمیز نیست. اگر فقط تعداد کمی تومور دارید که قابل برداشتن هستند، جراحی (هم در ریه و هم در محل متاستاز) احتمالا بهترین گزینه شما خواهد بود.
تومورهای کارسینوئید ریه معمولاً ابتدا به کبد گسترش مییابند. اگر کارسینوئید فقط به کبد شما گسترش یافته است اما نمیتوان آن را با جراحی استاندارد خارج کرد، گزینه دیگر ممکن است پیوند کبد باشد. این یک عمل بسیار پیچیده است که اکثر پزشکان هنوز آن را آزمایشی میدانند. این جراحی فقط در چند مرکز پیوند انجام میشود.
اگر کارسینوئید در کبد شما باشد و علائم ایجاد کند، روشهایی مانند فرسایش یا آمبولیزاسیون شریان کبدی ممکن است مفید باشد. این روشها ممکن است علائم یا رشد سرطان را کاهش دهند اما بعید است که منجر به درمان شوند. این درمانها به تفصیل در مبحث روشهای حمایتی برای علائم تومور کارسینوئید ریه مورد بحث قرار گرفته اند.
برای افرادی که سرطانشان در مراحل اولیه قرار دارند و نمیتوانند جراحی کنند، اکثر پزشکان پرتو درمانی را برای کارسینوئیدهای معمولی و شیمی درمانی به همراه پرتو درمانی برای کارسینوئیدهای غیر معمول توصیه میکنند.
از پرتو درمانی خارجی نیز میتوان برای تسکین علائم ناشی از تومورها مانند درد استخوان استفاده کرد. برای بیماریهای گسترده تر، داروهای رادیواکتیو ممکن است مفید باشند.
تومورهای کارسینوئیدی عود کننده (Recurrent carcinoid tumors)
هنگامی که سرطان پس از درمان باز میگردد، عود (recurrence) نامیده میشود. عود میتواند موضعی (در همان جایی که شروع شده است یا نزدیک آن) یا دور (به اندامهایی مانند کبد یا استخوان گسترش یابد) باشد.
تومورهای کارسینوئیدی گاهی ممکن است عود کنند – حتی چندین سال پس از درمان اولیه. اگر این اتفاق بیفتد، گزینههای درمانی بیشتر به این بستگی دارد که سرطان کجاست و چه درمانهایی قبلاً استفاده شده است. سرطانهایی که به صورت موضعی یا تنها در 1 یا 2 ناحیه عود میکنند، گاهی اوقات میتوانند با جراحی بیشتر درمان شوند. اگر جراحی گزینه مناسبی نباشد، ممکن است پرتو درمانی، شیمی درمانی یا سایر داروها امتحان شود. از آن جایی که درمان سرطانهای عود کننده اغلب دشوار است، آزمایشهای بالینی انواع جدید روشهای درمانی ممکن است گزینه خوبی باشد.
مترجم: فاطمه فریادرس




سلام سرطان کارسنیوسم ریہ اگر مثبت باشہ درمان دارہ
سلام با پزشک خود مشورت کنید
با سلام عمل قلب الویت دارد یا درمان سرطان ریه؟
تنها با پزشک خود مشورت کنید
سلام خواستم ببینم تفسیر نتیجه آزمایش مادرم چگونه است
به پزشک مراجعه کنید
جواب پاتولوژی ریهTTF_1مثبت وP63منفی شده الان جواب سرطان ریه س؟
به پزشک متخصص مراجعه کنید
با درود و تشکر از مطلب مفید تان
مادرم من حدود ۶ ماه با علائمی همچون گزگز دست ها و پاها و داغ شدن و سوزش و قرمز شدن و تنگی نفس و بی اشتهایی مفرط و ضعف شدید درگیر بود که در نهایت تشخیص دادن که دادن که تومور کارسینوئید داره ! حدود دوهفته پیش عمل جراحی انجام شد ولی کماکان علائم قبل رو داره ! به شدت داغ میشه ، عرق میکنه و ضعف شدید داره ، توی سرش میسوزه و هیچ تغییری نکرده ! متاسفانه ما تو کشور کانادا هستیم و مادر من پزشک خانواده نداره و اینجا دسترسی به پزشک مثل ایران نیست ! به نظر شما دارویه خاصی وجود داره که بتونه از بروز این علائم جلوگیری کنه ؟
سلام، این مسئله را فقط پزشک متخصص میتواند حل کند.
وقت بخیر هزینه بیوانفورماتیک آنلاین برای ژنتیک چند هست
سلام، جهت اطلاع از جزئیات بیشتر این دوره اینجا کلیک کنید.