مقدمهای بر سارکوم رحم
سرطان زمانی شروع میشود که سلولهای بدن شروع به رشد خارج از کنترل میکنند. سارکوم رحم سرطانی است که در ماهیچهها و بافتهای پشتیبان رحم (womb) شروع میشود. در مقایسه با انواع دیگر سرطانهای رحم، سارکوم رحم نوعی نادر است.
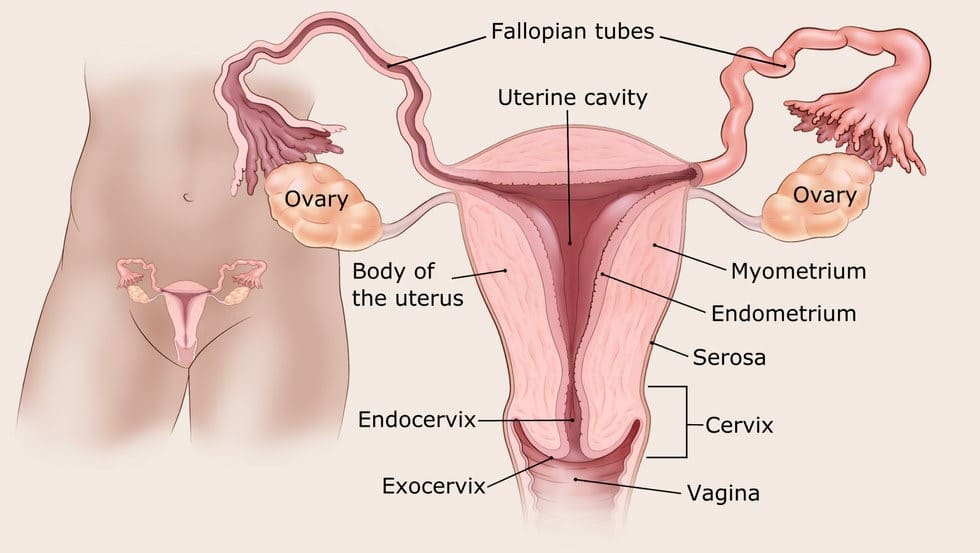
رحم (uterus)
رحم اندامی توخالی است که به طور معمول به اندازه و شکل یک گلابی متوسط است.
- در انتهای پایینی رحم، دهانه رحم (cervix) قرار دارد که در بالای واژن جای گرفته است.
- قسمت فوقانی رحم، بدن آن است و به بدنه (corpus) نیز معروف است.
بدنه رحم دارای 3 لایه است.
- لایه یا پوشش داخلی آندومتر (endometrium) است.
- سروزا (serosa) لایه ای از بافت است که قسمت بیرونی رحم را پوشانده است.
- در وسط یک لایه ضخیم از عضله به نام میومتر (myometrium) وجود دارد. این لایه عضلانی برای بیرون راندن کودک در هنگام زایمان لازم است.
سرطانهای رحم و آندومتر
سارکومها سرطانهایی هستند که از بافتهایی مانند ماهیچه، چربی، استخوان و بافت فیبری (ماده ای که تاندونها و رباطها را تشکیل میدهد) شروع میشوند. سرطانهایی که از سلولهای اپیتلیال شروع میشوند – سلولهایی که بیشتر اندامها را پوشانده یا پوشش میدهند – کارسینوم (carcinomas) نامیده میشوند.
بیش از 95 درصد سرطانهای رحم کارسینوم هستند. اگر کارسینوم از دهانه رحم شروع شود، سرطان دهانه رحم است. کارسینومهایی که از آندومتر، پوشش داخلی رحم شروع میشوند، کارسینوم آندومتر هستند. اطلاعات مربوط به این انواع سرطان در مبحث سرطان دهانه رحم و سرطان آندومتر (رحم) پوشش داده شده است.
نوع دیگری از سرطان که در رحم شروع میشود کارسینوسارکوم (carcinosarcoma) نام دارد. این سرطانها از اندومتر شروع میشوند و دارای ویژگیهای سارکوم و کارسینوم هستند. این سرطانها به عنوان تومورهای مزودرم مختلط بدخیم (malignant mixed mesodermal tumors) یا تومورهای مختلط بدخیم مولرین (malignant mixed mullerian tumors) شناخته میشدند. کارسینوسارکوم رحم در مبحث سرطان آندومتر (رحم) پوشش داده شده است.
انواع سارکوم رحم
بیشتر سارکومهای رحمی بر اساس نوع سلولی که در آن شروع میشوند در یک دسته قرار میگیرند:
لیومیوسارکوم رحم (LMS یا Uterine leiomyosarcoma)
این تومورها از لایه ماهیچه ای رحم (میومتر) شروع میشوند. آنها رایج ترین نوع سارکوم هستند. این تومورها میتوانند به سرعت رشد کرده و گسترش یابند.
سارکوم استرومایی آندومتر (Endometrial stromal sarcoma یا ESS)
تومورهای ESS در بافت همبند پشتیبان (استروما) پوشش داخلی رحم (اندومتر) شروع میشوند.
به تومورهای ESS اغلب درجه ای داده میشود که به درک سرعت احتمال رشد و گسترش آن کمک میکند.
- اگر تومور درجه پایین باشد، سلولهای سرطانی فقط کمی متفاوت از سلولهای طبیعی به نظر میرسند و تومور تمایل به رشد آهسته دارد. زنان مبتلا به تومورهای ESS درجه پایین نسبت به زنان مبتلا به سایر انواع سارکوم رحم، چشم انداز (وضعیت آتی) بهتری دارند. بیشتر تومورهای ESS درجه پایین نیز مانند برخی از سرطانهای سینه پروتئینهایی به نام گیرندههای استروژن (estrogen receptors یا ER) و یا گیرندههای پروژسترون (progesterone receptors یا PR) دارند. داشتن این پروتئینها اغلب به این معنی است که داروهای هورمونی خاصی میتوانند به درمان این نوع سارکومهای رحمی کمک کنند.
- تومور ESS با درجه بالا به این معنی است که سلولهای سرطانی بسیار متفاوت از سلولهای طبیعی به نظر میرسند و تومور به سرعت در حال رشد است. این نوع تومور ESS اغلب زمانی پیدا میشود که تومور از قبل بزرگ بوده و یا گسترش یافته باشد. درمان این تومورها اغلب سخت تر است.
سارکوم تمایز نیافته (Undifferentiated sarcoma)
این سرطانها از اندومتر یا میومتر شروع میشوند. آنها به سرعت رشد میکنند و گسترش مییابند و تمایل به داشتن چشم انداز (وضعیت آتی) ضعیفی دارند.
آدنوسارکوم (Adenosarcoma)
این نوع سارکوم دارای سلولهای غدهای طبیعی است که با سلولهای سرطانی استروما (بافت همبند پشتیبان) مخلوط میشوند. اینها معمولاً سرطانهای با درجه پایین هستند و معمولاً پیش آگهی (چشم انداز) خوبی دارند.
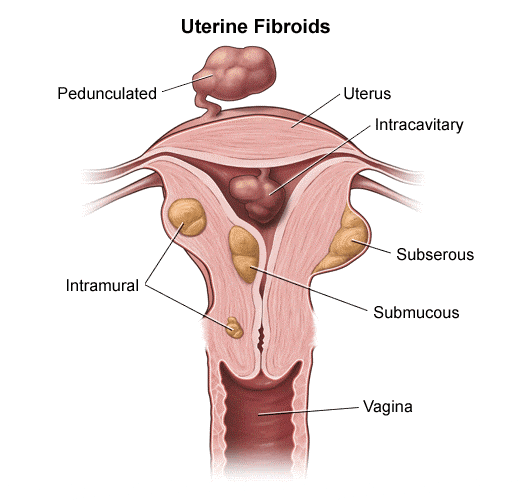
تومورهای خوش خیم رحم
چندین نوع تومور خوش خیم (نه سرطانی) نیز میتوانند در بافتهای همبند رحم ایجاد شوند. این تومورها مانند لیومیومها (leiomyomas)، آدنوفیبرومها (adenofibromas) و آدنومیومها (adenomyomas) به عنوان انواع تومورهای فیبروئید (fibroid tumors) نیز شناخته میشوند. در بسیاری از افراد، این تومورها نیازی به درمان ندارند. اما اگر مشکلاتی مانند درد لگن، خونریزی شدید، تکرر ادرار یا یبوست ایجاد شود، ممکن است نیاز به درمان باشد.
در برخی موارد فقط تومور برداشته میشود و بقیه رحم در جای خود باقی میماند. این جراحی را میومکتومی (myomectomy) مینامند. روشهای درمانی دیگر این تومورهای خوش خیم را با مسدود کردن رگهای خونی تغذیه کننده آنها، کشتن سلولهای توموری با جریان الکتریکی یا انجماد آنها با نیتروژن مایع، از بین میبرند.
گزینه دیگر برداشتن کل رحم با نوعی جراحی به نام هیسترکتومی (hysterectomy) است.
آمار کلیدی برای سارکوم رحم
سارکومهای رحم نادر هستند و حدود 2 تا 5 درصد از تمام سرطانهای رحم را تشکیل میدهند. شایع ترین انواع سارکوم رحم لیومیوسارکوم و سارکوم استرومای اندومتر (ESS) هستند.
بیشتر سارکومهای رحم در افراد بالای 40 سال اتفاق میافتد و میانگین سن تشخیص حدود 60 سال است.
زنان سیاه پوست دو برابر زنان سفید پوست به لیومیوسارکوم رحم مبتلا میشوند اما نه به سایر انواع سارکوم رحم.
علائم و نشانههای سارکوم رحم
برخی علائم ممکن است نشان دهند که شما سارکوم رحم دارید. اما این علائم همیشه به این معنی نیست که یک زن مبتلا به سارکوم رحم است.
اغلب آنها به دلیل وجود چیز دیگری مانند تغییرات غیر سرطانی در رحم (مانند فیبروم)، رشد بیش از حد قبل از سرطان آندومتر یا کارسینوم آندومتر ایجاد میشوند. با این حال، اگر این مشکلات را دارید، در اسرع وقت به پزشک مراجعه کنید تا علت آن را بیابید و دورههای درمانی لازم را دریافت کنید.
خونریزی غیر طبیعی یا لکه بینی
اکثر افرادی که مبتلا به سارکومهای رحمی تشخیص داده میشوند، خونریزی غیر طبیعی دارند (خونریزی بین قاعدگی، خونریزی بیشتر در طول دوره یا خونریزی پس از یائسگی). این علامت اغلب ناشی از شرایطی غیر از سرطان است اما مهم است که هر گونه خونریزی غیر طبیعی را فورا بررسی کنید.
اگر یائسگی را پشت سر گذاشته اید، هر گونه خونریزی واژینال یا لکه بینی غیر طبیعی است و باید فوراً به متخصص مراقبتهای بهداشتی و پزشکی خود اطلاع دهید.
ترشحات واژن
برخی از زنان مبتلا به سارکوم رحمی دارای ترشحات واژنی هستند که خون ندارد. ترشح اغلب نشانه عفونت یا بیماری غیر سرطانی دیگری است اما میتواند نشانه سرطان نیز باشد. هر گونه ترشح غیر طبیعی باید توسط یک ارائه دهنده مراقبتهای بهداشتی و پزشکی بررسی شود.
إحساس درد و یا وجود توده
برخی از زنان مبتلا به سارکوم رحم ممکن است درد در لگن یا شکم و یا توده ای (برآمدگی) داشته باشند که میتواند احساس شود. شما یا پزشکتان ممکن است بتوانید توده را در رحم خود احساس کنید یا ممکن است احساس پری در شکم و یا لگن خود داشته باشید.
مشکلات ادرار یا روده
توده ای در لگن ممکن است به مثانه فشار بیاورد که میتواند باعث ادرار کردن بیشتر از حد معمول شود. همچنین ممکن است رودهها را مختل کرده و باعث یبوست شود.
چه چیزی باعث سارکوم رحم میشود؟
پزشکان دقیقاً نمیدانند چه چیزی باعث ایجاد بیشتر سارکومهای رحمی میشود اما عوامل خطرزازای خاصی شناسایی شده اند. تحقیقات به کسب اطلاعات بیشتر در مورد این بیماری نادر کمک میکند.
دانشمندان همچنان به تحقیق در مورد تغییرات در DNA ژنهای خاصی که به تبدیل سلولهای طبیعی رحم به سارکوم کمک میکند، ادامه میدهند.
مثلا:
- تغییراتی در ژنهای RB1، TP53 و PTEN در لیومیوسارکوم رحمی مشاهده شده است.
- سارکوم استرومایی اندومتر درجه پایین (ESS) اغلب با یک ژن غیر طبیعی به نام JAZF 1-SUZ12 مرتبط است.
- سارکوم استرومایی اندومتر با درجه بالا (ESS) با ژن غیر طبیعی YWHAE-NUTM مرتبط است.
عوامل خطرزا برای سارکوم رحم
عامل خطرزا هر چیزی است که شانس ابتلا به بیماری مانند سرطان را افزایش دهد. سرطانهای مختلف عوامل خطرزای متفاوتی دارند. برخی از عوامل خطرزا مانند سیگار کشیدن را میتوان تغییر داد. دیگر عوامل، مانند سن یا سابقه خانوادگی فرد، قابلیت تغییر ندارند.
داشتن یک عامل خطرزا یا حتی چندین عامل، به این معنی نیست که شما به این بیماری مبتلا خواهید شد. بسیاری از افرادی که به این بیماری مبتلا میشوند ممکن است عوامل خطرزا شناخته شده کمی داشته باشند یا اصلا چنین عواملی در آنها وجود نداشته باشد.
اگرچه این نوع سرطان بسیار نادر است اما چند عامل خطرزا برای افزایش خطر ابتلا به سارکوم رحم در زنان شناخته شده است.
پرتو درمانی لگن
تابش به لگن میتواند خطر ابتلا به سارکوم رحم را افزایش دهد. این امر گاهی پس از اینکه فردی برای درمان سرطان دهانه رحم یا سرطان رکتوم تحت پرتو درمانی قرار گرفته است، دیده شده است. این سرطانها معمولاً 5 تا 25 سال پس از پرتو درمانی تشخیص داده میشوند.
رتینوبلاستوما مادرزادی (ارثی) یا Congenital retinoblastoma

زنانی که در دوران کودکی دچار نوعی سرطان چشم به نام رتینوبلاستوما مادرزادی (ارثی) شدهاند، خطر ابتلا به سارکومهای بافت نرم از جمله سارکومهای رحمی در آنها افزایش مییابد.
سابقه خانوادگی سرطان کلیه
یک سندرم سرطان خانوادگی نادر به نام لیومیوماتوز ارثی (hereditary leiomyomatosis) و سرطان سلول کلیه (renal cell cancer یا HLRCC) با افزایش خطر ابتلا به سارکوم رحم مرتبط است.
تاموکسیفن (Tamoxifen)
اگرچه این خطر اندک است اما زنانی که تاموکسیفن را برای پیشگیری یا درمان سرطان سینه مصرف میکنند، خطر ابتلا به سارکوم رحم را در خود افزایش میدهند. این سارکومها اغلب 2 تا 5 سال پس از شروع تاموکسیفن ظاهر میشوند. اگر تاموکسیفن مصرف میکنید، پزشکان توصیه میکنند که معاینات لگنی منظم و آزمایشات بیشتری را در صورت داشتن خونریزی غیر طبیعی از رحم انجام دهید.
آیا سارکوم رحم قابل پیشگیری است؟
اکثر موارد سارکوم رحم قابل پیشگیری نیستند.
پرتو درمانی لگن
اگرچه تشعشعات لگنی خطر ابتلا به سارکوم رحم را افزایش میدهد اما فواید پرتوهای لگنی در درمان سایر سرطانها بسیار بیشتر از خطر ابتلا به سرطان نادری مانند سارکوم رحمی است.
تاموکسیفن
خطر ابتلا به سارکوم رحم در حین مصرف تاموکسیفن اندک است و در صورت مصرف آن اقدامات خاصی برای جلوگیری از سارکوم رحم وجود ندارد. اما پزشکان به احتمال زیاد با معاینات منظم لگن شما را از نزدیک زیر نظر خواهند داشت و از شما میخواهند که در صورت شروع خونریزی غیر طبیعی از رحم، در اسرع وقت مراقبتهای پزشکی را دریافت کنید.
آیا سارکوم رحم زودهنگام پیدا میشود؟
گاهی اوقات، دانستن علائم و نشانههای سارکوم رحم و مراجعه فوری به یک متخصص مراقبتهای بهداشتی میتواند به یافتن آن در مراحل اولیه (زمانی که کوچک بوده و گسترش نیافته است) کمک کند اما بسیاری از سارکومهای رحمی قبل از ظاهر شدن علائم و نشانهها به مرحله پیشرفته میرسند.
تستهای غربالگری
غربالگری به آزمایشی برای یافتن بیماری مانند سرطان در افرادی که علائم بیماری را ندارند، اشاره دارد. در حال حاضر هیچ آزمایش غربالگری یا آزمایش دیگری برای یافتن سارکوم رحم در زنان بدون علامت وجود ندارد.
تستهای غربالگری مورد استفاده برای سرطان دهانه رحم، مانند تست پاپ یا تست HPV (ویروس پاپیلومای انسانی یا human papillomavirus) برای سارکوم رحم موثر نیستند.
با این حال، تست پاپ برای یافتن سرطانهای اولیه دهانه رحم (قسمت پایینی رحم) بسیار خوب است.
تست سارکوم رحم
اگر علائم سارکوم رحم دارید، اولین قدم مراجعه به پزشک است.
سابقه پزشکی و معاینه فیزیکی
پزشک از شما در مورد سابقه پزشکی شخصی و خانوادگیتان سوال خواهد کرد. همچنین از شما در مورد علائم، عوامل خطرزا و سایر مشکلات سلامتی سؤال میشود. یک معاینه فیزیکی و لگنی برای بررسی اینکه آیا رحم بزرگتر از حد طبیعی است نیز انجام میشود.
اگر پزشک بر اساس علائم و یا معاینه شما مشکوک به وجود سرطان باشد، ممکن است به شما گفته شود که به آزمایشات دیگری نیاز دارید و همچنین به متخصص زنان یا پزشک متخصص در سرطانهای دستگاه تناسلی زنان (به نام انکولوژیست زنان) ارجاع داده شوید.
آزمایشات برای تشخیص سارکوم رحم
بیوپسی آندومتر (Endometrial biopsy) و نمونه برداری از بافت
برای یافتن دلیل خونریزی غیر طبیعی، یک قطعه کوچک از بافت پوششی رحم (آندومتر) برداشته شده و در آزمایشگاه به دقت بررسی میشود. همچنین میتوان بافت را با اتساع و کورتاژ (D&C یا dilation and curettage) برداشت. برای توضیح نحوه انجام این کار به مطالب زیر مراجعه کنید.
این روشها به پزشک اجازه میدهند تا مشاهده کند که آیا خونریزی ناشی از رشد بیش از حد سلولها در آندومتر (هیپرپلازی یا hyperplasia) است که سرطان، کارسینوم آندومتر، سارکوم رحم یا مشکل دیگری نیست. آزمایشها سارکومهای استرومایی آندومتر را پیدا میکنند اما تعداد مناسب لیومیوسارکومها (LMS) را تشخیص نمیدهند.
این آزمایشها اغلب LMSها را پیدا نمیکنند زیرا این سرطانها در لایه ماهیچهای دیواره رحم شروع میشوند، نه پوشش داخلی. برای یافتن با بیوپسی آندومتر یا D&C، LMSها باید از لایه میانی (عضله) به پوشش داخلی رحم گسترش یافته باشند. در بیشتر موارد، تنها راه برای تشخیص LMS، برداشتن آن با جراحی است. بسیاری از سارکومهای رحمی در حین یا بعد از عمل جراحی به عنوان آنچه که تومورهای فیبروم خوش خیم هستند، تشخیص داده میشوند.
بیوپسی آندومتر (Endometrial biopsy)
در این روش یک لوله بسیار نازک و انعطاف پذیر از طریق دهانه رحم وارد رحم میشود. سپس با استفاده از ساکشن، نمونه یا مقدار کمی از پوشش داخلی رحم (آندومتر) از طریق لوله خارج میشود. ساکشن حدود یک دقیقه یا کمتر طول میکشد و ممکن است بیش از یک بار انجام شود تا بافت کافی به دست آید. این کار شباهت زیادی به دردهای شدید قاعدگی دارد و در صورت تایید پزشک، یک ساعت قبل از بیوپسی میتوان با مصرف یک داروی ضد التهابی غیراستروئیدی مانند ایبوپروفن به درد آن کمک کرد. این روش معمولا در مطب پزشک انجام میشود.
هیستروسکوپی (Hysteroscopy)
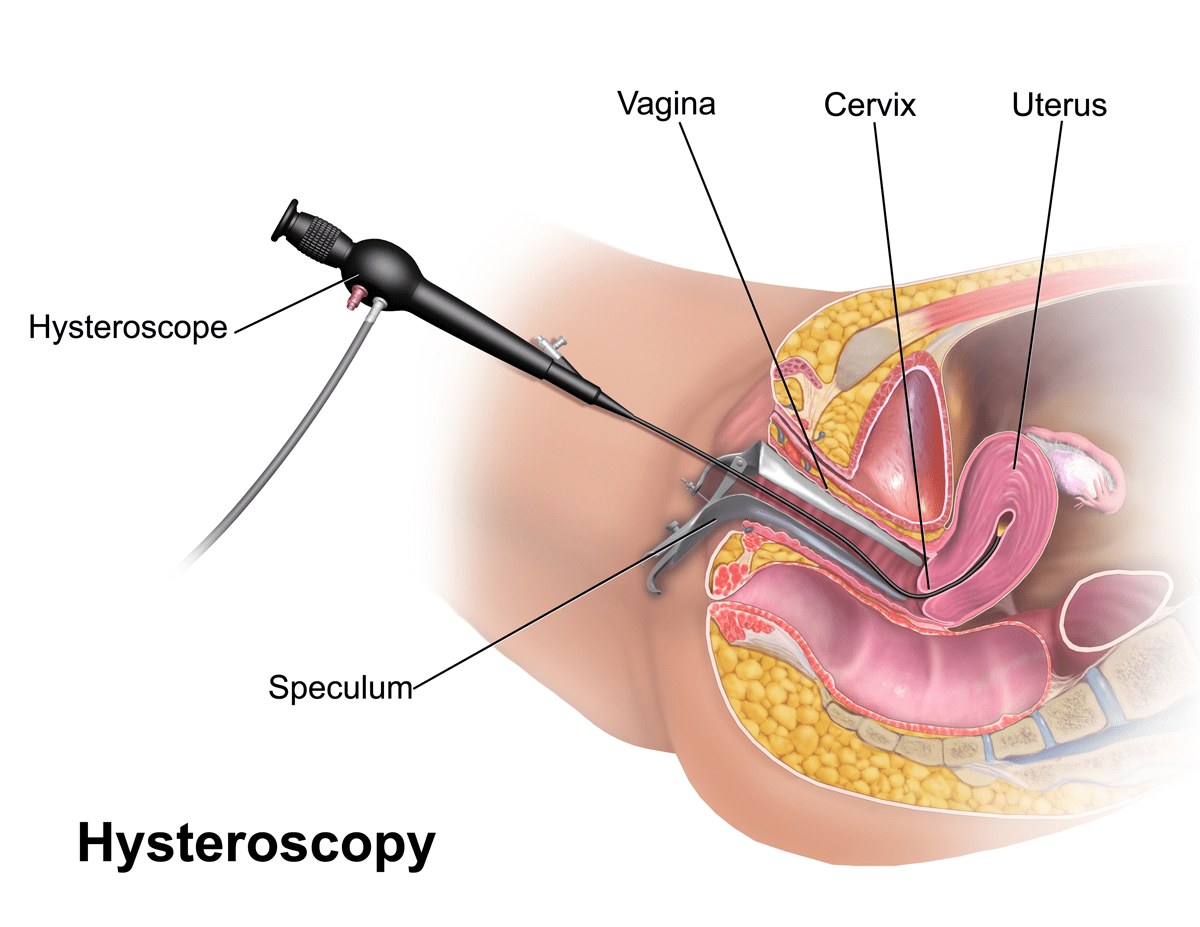
این روش به پزشکان اجازه میدهد تا به داخل رحم نگاه کنند. یک دوربین بلند نازک (به نام هیستروسکوپ یا hysteroscope) که نرم و انعطاف پذیر یا سفت است از طریق دهانه رحم وارد رحم میشود. برای مشاهده بهتر، رحم با پر کردن آن با آب نمک (سالین) یا گاز منبسط میشود.
این کار به پزشک اجازه میدهد هر چیزی را که غیر طبیعی به نظر میرسد، مانند سرطان یا پولیپ، ببیند و آن را خارج کند یا نمونهای از بافت (بیوپسی) بگیرد. اگر پزشک فقط آن ناحیه را بررسی کند، این روش را میتوان در حالی که بیمار بیدار است با استفاده از بی حسی موضعی (داروی بی حسی) انجام داد.
اما اگر بافت، پولیپ یا توده زیادی برداشته شود، از بیهوشی عمومی یا منطقه ای استفاده میشود. (بیهوشی عمومی به این معنی است که داروهایی به شما داده میشود که شما را به خواب عمیقی میبرد و از احساس درد جلوگیری میکند. بی حسی منطقه ای یک بلوک عصبی است که یک ناحیه از بدن را بی حس میکند).
دیلاتاسیون و کورتاژ (Dilation and curettage یا D&C)
اگر بیوپسی آندومتر امکان پذیر نباشد یا نتایج بیوپسی آندومتر مشخص نباشد (به این معنی که نمیتوانند به طور قطعی تشخیص دهند که سرطان وجود دارد)، معمولاً روشی به نام اتساع و کورتاژ (D&C) انجام میشود. D&C یک روش جراحی است که معمولاً در ناحیه جراحی سرپایی یک کلینیک یا بیمارستان انجام میشود.
این عمل در حالی انجام میشود که زن تحت بیهوشی عمومی یا منطقه ای یا آرام بخش است (دارو در ورید تزریق میشود تا او را خواب آلود کند). در D&C، دهانه رحم گشاد میشود (باز میشود) و از یک ابزار جراحی مخصوص برای برداشتن بافت آندومتر از داخل رحم استفاده میشود تا بتوان آن را در آزمایشگاه بررسی کرد.
ممکن است هیستروسکوپی نیز انجام شود. برخی از زنان بعد از این روش گرفتگی و ناراحتی خفیف تا متوسطی دارند.
سیستوسکوپی (Cystoscopy) و پروکتوسکوپی (proctoscopy)
اگر زنی علائم یا علائمی دارد که نشان میدهد سارکوم رحم به مثانه یا رکتوم گسترش یافته است، تصویربرداری میتواند به تأیید این موضوع کمک کند. به ندرت ممکن است از دوربین یا لوله روشن برای مشاهده داخل این اندامها استفاده شود. این معاینات سیستوسکوپی (برای مشاهده در مثانه) و پروکتوسکوپی (برای مشاهده رکتوم) نامیده میشوند و تنها در صورتی انجام میشوند که تصویر برداری مفید نباشد.
تستهای آزمایشگاهی بیوپسی و سایر نمونهها
هر نمونه بافت یا بیوپسی در آزمایشگاه به دقت بررسی میشود تا مشخص شود آیا سرطان وجود دارد یا خیر. اگر سرطان یافت شود، گزارش آزمایشگاهی نشان میدهد که کارسینوم یا سارکوم است و نوع و درجه آن مشخص میشود.
درجه تومور
به سلولهای سرطانی زمانی که از بدن خارج شده و در آزمایشگاه بررسی میشوند، یک درجه داده میشود.
درجه بر اساس این است که سلولهای سرطانی چقدر شبیه سلولهای طبیعی هستند. درجه برای کمک به پیش بینی نتیجه شما (پیش آگهی) و کمک به تشخیص اینکه چه روشهای درمانی ممکن است بهترین کار را برای شما انجام دهند، استفاده میشود.
- یک عدد درجه پایین (low-grade number) معمولاً به این معنی است که سرطان کندتر رشد میکند و احتمال انتشار آن کمتر است.
- یک عدد درجه بالا (high-grade number) به معنای سرطانی با رشد سریعتر است که احتمال گسترش آن بیشتر است.
به عنوان مثال، سارکومهای درجه بالا تمایل به رشد و گسترش سریع تر از سارکومهای درجه پایین دارند.
وضعیت گیرنده هورمونی
نمونه بافت یا بیوپسی نیز ممکن است برای بررسی اینکه آیا سلولهای سرطانی گیرندههای استروژن و پروژسترون دارند، آزمایش شود. این گیرندههای هورمونی در بسیاری از سارکومهای استرومایی اندومتر و برخی لیومیوسارکومها یافت میشوند.
سرطانهایی که گیرندههای استروژن دارند بیشتر با استروژن رشد میکنند، در حالی که سرطانهایی که گیرندههای پروژسترون دارند، اگر در معرض پروژسترون قرار گیرند اغلب رشد نمیکنند.
در صورت درمان با داروهای هورمونی خاص، این سرطانها ممکن است رشد خود را متوقف کنند (یا حتی کوچک شوند). در صورتی که سرطان گیرندههای استروژن یا پروژسترون دارد، ممکن است از داروهای هورمونی نیز برای جلوگیری از عود سرطان پس از درمان اولیه (عود) استفاده شود. بررسی این گیرندهها به پیش بینی سرطانهایی که ممکن است از درمان هورمونی سود ببرند، کمک میکند.
تستهای تصویر برداری
سونوگرافی ترانس واژینال (Transvaginal ultrasound)
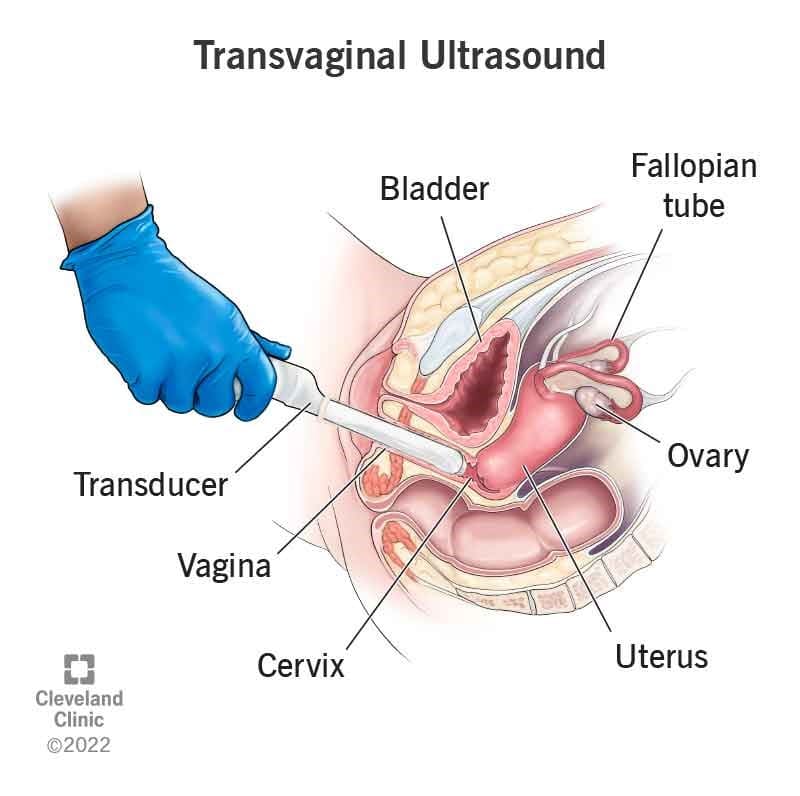
در آزمایشات اولتراسوند از امواج صوتی برای گرفتن عکس از قسمتهایی از بدن استفاده میشود. برای سونوگرافی ترانس واژینال، یک کاوشگر که امواج صوتی را منتشر میکند در واژن قرار میگیرد. امواج صوتی برای ساختن تصاویری از رحم و سایر اندامهای لگن استفاده میشود. این تصاویر اغلب میتوانند نشان دهند که آیا تومور یا توده ای وجود دارد و آیا به میومتر (لایه عضلانی رحم) حمله میکند.
برای سونوگرافی هیستروگرام (sonohysterogram) یا سونوگرافی انفوزیون سالین (saline infusion sonogram)، آب نمک (سالین) از طریق یک لوله کوچک قبل یا در طول سونوگرافی ترانس واژینال وارد رحم میشود. این کار به پزشک اجازه میدهد تا تغییرات در دیواره رحم را با وضوح بیشتری ببیند.
توموگرافی کامپیوتری (Computed tomography)
سی تی اسکن یک آزمایش اشعه ایکس است که تصاویر مقطعی دقیقی از بدن شما میسازد. سی تی اسکن به ندرت برای تشخیص سارکوم رحم استفاده میشود اما ممکن است برای مشاهده اینکه آیا سرطان به سایر اندامها گسترش یافته است یا خیر نیز مفید باشد.
بیوپسی سوزنی با هدایت CT (CT-guided needle biopsy): از سی تی اسکن نیز میتوان برای هدایت سوزن بیوپسی دقیقاً به ناحیه غیر طبیعی یا تومور استفاده کرد. برای این روش، بیمار روی میز سی تی اسکن میماند در حالی که پزشک سوزن بیوپسی را از طریق پوست وارد و به سمت تومور حرکت میدهد.
سی تی اسکن تا زمانی که سوزن در داخل تومور قرار گیرد تکرار میشود. سپس نمونه بیوپسی سوزنی برداشته شده و در آزمایشگاه به دقت بررسی میشود. این کار برای بیوپسی تومورهای داخل رحمی انجام نمیشود اما ممکن است برای بیوپسی مناطقی که شبیه متاستاز هستند (گسترش سرطان) استفاده شود.
تصویر برداری رزونانس مغناطیسی (Magnetic resonance imaging)
اسکنهای MRI همچنین تصاویر مقطعی از داخل بدن شما میسازد اما به جای اشعه ایکس از امواج رادیویی و آهنرباهای قوی استفاده میکند. اسکن MRI میتواند به تشخیص اینکه آیا تومور رحم شبیه سرطان است یا خیر، کمک میکند اما برای تشخیص قطعی هنوز نیاز به بیوپسی است. همچنین میتواند به بررسی اینکه آیا بافت سرطانی پس از جراحی باقی مانده است یا اینکه سرطان به ساختارهای مجاور تبدیل شده است کمک کند که میتواند برای ایجاد یک برنامه درمانی کمک کننده باشد.
اسکن ام آر آی نیز در جستجوی سرطانی که به مغز و نخاع گسترش یافته، بسیار مفید است.
اسکن توموگرافی گسیل پوزیترون (Positron emission tomography scan)
در اسکن PET، شکل کمی رادیو اکتیو نوعی قند (معروف به FDG) به خون تزریق شده و عمدتاً در سلولهای سرطانی جمع میشود.
اسکن PET/CT: اغلب اسکن PET با سی تی اسکن با استفاده از یک دستگاه مخصوص که میتواند هر دو را همزمان انجام دهد ترکیب میشود. این کار به پزشک اجازه میدهد تا مناطق با رادیو اکتیویته بالاتر در اسکن PET را با تصویر دقیقتری در سیتی اسکن مقایسه کند.
اسکن PET/CT میتواند برای بیماران مبتلا به سارکوم رحم مفید باشد، اگر پزشک شما فکر میکند سرطان ممکن است گسترش یافته باشد اما نمیداند این گسترش در کجاست.
اشعه ایکس قفسه سینه
ممکن است برای مشاهده اینکه آیا سارکوم رحم به ریهها گسترش یافته و به عنوان بخشی از آزمایش قبل از جراحی، یک عکس رادیوگرافی از قفسه سینه انجام شود. اگر مورد مشکوکی مشاهده شود، پزشک ممکن است آزمایشات بیشتری را تجویز کند.
مراحل سارکوم رحم
پس از تشخیص سارکوم رحمی در یک زن، پزشکان سعی میکنند بفهمند که آیا این نوع سرطان گسترش یافته است یا خیر و اگر چنین است، این گسترش تا کجا ادامه پیدا کرده است. این فرآیند مرحله بندی (staging) نامیده میشود. مرحله سرطان میزان گسترش سرطان در بدن را توصیف کرده و به تعیین بهترین روش برای درمان آن کمک میکند. پزشکان همچنین هنگام صحبت در مورد آمار بقا از مرحله سرطان استفاده میکنند.
مراحل سارکوم رحم از مرحله I (1) تا IV (4) متغیر است. به عنوان یک قاعده، هرچه این عدد کمتر باشد، سرطان کمتر گسترش یافته است. عدد بالاتر، مانند مرحله IV، به معنای گسترش بیشتر سرطان است. گاهی اوقات، ممکن است یک مرحله با استفاده از حروف، بیشتر تقسیم شود. حرف قبلی به معنای مرحله پایین تر است. اگرچه تجربه سرطان هر فرد منحصر به فرد است اما سرطانهایی که مراحل مشابه دارند، چشمانداز مشابهی دارند و اغلب به روشی مشابه نیز درمان میشوند.
مرحله چگونه تعیین میشود؟
سیستمهای مورد استفاده برای مرحله بندی سارکوم رحم، سیستم FIGO (فدراسیون بین المللی زنان و زایمان یا International Federation of Gynecology and Obstetrics) و (American Joint Committee on Cancer یا AJCC) کمیته مشترک آمریکایی در سیستم مرحله بندی سرطان TNM اساساً یکسان هستند.
هر دو آنها این سرطان را بر اساس 3 عامل مرحله بندی (طبقه بندی) میکنند:
- وسعت (اندازه) تومور (T): اندازه سرطان چقدر است؟ آیا سرطان از رحم به داخل لگن یا اندامهایی مانند مثانه یا راست روده رشد کرده است؟
- گسترش به غدد لنفاوی مجاور (N): آیا سرطان به غدد لنفاوی مجاور سرایت کرده است؟
- گسترش (متاستاز) به نقاط دوردست (M): آیا سرطان به غدد لنفاوی یا اندامهای دور گسترش یافته است؟
اعداد یا حروف بعد از T، N و M جزئیات بیشتری در مورد هر یک از این عوامل ارائه میدهند. اعداد بالاتر به معنای پیشرفته تر بودن سرطان است. هنگامی که دسته بندیهای T، N و M یک فرد مشخص شد، این اطلاعات در فرآیندی به نام گروه بندی مرحله ای (stage grouping) با یکدیگر ترکیب میشوند تا یک مرحله کلی را تعیین کنند.
سیستمهای مرحله بندی از مرحله پاتولوژیک (pathologic stage، که مرحله جراحی نیز نامیده میشود) استفاده میکند. این مرحله با بررسی بافت برداشته شده در طی یک عمل مشخص میشود. گاهی اوقات، اگر جراحی امکان پذیر نباشد، به جای آن به سرطان یک مرحله بالینی (clinical stage) داده میشود. این مرحله بر اساس نتایج یک معاینه فیزیکی، بیوپسی و آزمایشات تصویر برداری بدون جراحی است.
مرحله بندی سارکوم رحم میتواند پیچیده باشد، بنابراین از پزشک خود بخواهید آن را به گونه ای که شما درک میکنید، برایتان توضیح دهد.
میزان بقا برای سارکوم رحم
میزان بقا میتواند به شما این ایده را بدهد که چند درصد از افراد مبتلا به همان نوع و مرحله سرطان تا مدت معینی (معمولاً 5 سال) پس از تشخیص هنوز زنده هستند. آنها نمیتوانند به شما بگویند که چقدر زنده خواهید ماند اما ممکن است به شما کمک کنند تا درک بهتری از احتمال موفقیت روند درمانی خود داشته باشید.
به خاطر داشته باشید که میزان بقا عددی تخمینی است و اغلب بر اساس نتایج قبلی تعداد زیادی از افرادی است که سرطان خاصی داشتند اما آنها نمیتوانند پیش بینی کنند که در مورد فرد خاصی چه اتفاقی خواهد افتاد. این آمار میتواند گیج کننده باشد و ممکن است شما را به پرسیدن سوالات بیشتری سوق دهد. پزشکتان با وضعیت شما آشناست. از وی بپرسید چگونه این اعداد ممکن است برای شما اعمال شوند.
نرخ بقای نسبی 5 ساله چیست؟
نرخ بقای نسبی افراد با همان نوع و مرحله سارکوم رحم را با افراد موجود در کل جمعیت مقایسه میکند. به عنوان مثال، اگر میزان بقای نسبی 5 ساله برای مرحله خاصی از سارکوم رحم 90 درصد باشد، به این معنی است که احتمال زنده مانی افرادی که به آن سرطان مبتلا هستند برای 5 سال آینده پس از تشخیص نسبت به افرادی که به آن سرطان مبتلا نیستند، به طور متوسط حدود 90 درصد است.
این اعداد از کجا میآیند؟
انجمن سرطان آمریکا برای ارائه آمار بقای انواع مختلف سرطان به اطلاعات پایگاه داده نظارت، اپیدمیولوژی و نتایج نهایی (Surveillance, Epidemiology, and End Results یا SEER) که توسط موسسه ملی سرطان (NCI یا National Cancer Institute) نگهداری میشود، متکی است.
پایگاه داده SEER نرخ بقای نسبی 5 ساله سارکوم رحم در ایالات متحده را بر اساس میزان گسترش سرطان دنبال میکند. با این حال، پایگاه داده SEER سرطانها را بر اساس مراحل FIGO یا AJCC TNM (مرحله 1، مرحله 2، مرحله 3 و غیره) گروه بندی نمیکند. در عوض، سرطانها را به مراحل موضعی، منطقه ای و دور دسته بندی میکند:
- موضعی (Localized): هیچ علامتی وجود ندارد که سرطان به خارج از رحم گسترش یافته باشد.
- منطقه ای (Regional): سرطان در خارج از رحم به ساختارها یا غدد لنفاوی مجاور گسترش یافته است.
- دور (Distant): سرطان به قسمتهای دورتر بدن مانند ریهها، کبد یا استخوانها گسترش یافته است.
نرخ بقای نسبی 5 ساله برای سارکوم رحم
این اعداد بر اساس اطلاعات زنانی به دست آمده است که بین سالهای 2011 و 2017 مبتلا به سارکوم رحم تشخیص داده شده است. این میزان بقا بر اساس نوع سارکوم رحم متفاوت است (لیومیوسارکوم، سارکوم تمایز نیافته، سارکوم استرومای آندومتر – درجه پایین).
لیومیوسارکوم (Leiomyosarcoma)

سارکوم تمایز نیافته (Undifferentiated sarcoma)

درک اعداد
- این اعداد فقط برای مرحله سرطان در هنگام اولین تشخیص صدق میکند. اگر سرطان رشد کند، گسترش یابد یا پس از درمان عود کند، بعداً اعمال نمیشوند.
- این اعداد همه چیز را در نظر نمیگیرند. میزان بقا بر اساس میزان گسترش سرطان گروه بندی میشود، اما سن، سلامت کلی، درجه تومور، نوع تومور، میزان واکنش سرطان به روند درمان و سایر عوامل نیز میتوانند بر روی دیدگاه شما تأثیر بگذارند.
- افرادی که در حال حاضر مبتلا به سارکوم رحم تشخیص داده میشوند، ممکن است چشم انداز بهتری نسبت به این اعداد داشته باشند. روشهای درمانی با گذشت زمان بهبود مییابند و این اعداد بر اساس اطلاعات افرادی به دست آمده اند که حداقل پنج سال زودتر تشخیص داده شده و درمان شده اند.
درمان سارکوم رحم
اگر سارکوم رحم در شما تشخیص داده شده است، تیم مراقبت از سرطان گزینههای درمانیتان را با شما در میان میگذارد. مهم است که مزایای هر گزینه درمانی را در مقابل خطرات و عوارض جانبی احتمالی بسنجید.
سارکوم رحم چگونه درمان میشود؟
برخی از گزینههای درمانی رایج برای زنان مبتلا به سارکوم رحم عبارتند از:
جراحی (Surgery) برای سارکوم رحم
جراحی روش درمانی اصلی سارکوم رحم در مراحل اولیه است. هدف از جراحی برداشتن تمام سرطان در یک روش و در صورت امکان به صورت یک تکه است. این کار معمولاً به معنای برداشتن کل رحم با دهانه رحم (هیسترکتومی کامل) است. در برخی موارد، لولههای فالوپ، تخمدانها و بخشی از واژن نیز ممکن است نیاز به برداشتن داشته باشند.
برخی از غدد لنفاوی یا سایر بافتها نیز ممکن است خارج شوند تا ببینند آیا سرطان به خارج از رحم گسترش یافته است یا خیر. آنچه انجام میشود به نوع و درجه سرطان و میزان گسترش آن بستگی دارد. (به مبحث نحوه مرحله بندی سارکوم رحم مراجعه کنید) سلامت کلی و سن بیمار نیز از عوامل مهم هستند.
در برخی موارد، آزمایشهایی که قبل از جراحی انجام میشود، به پزشک اجازه میدهد تا از قبل عمل را برنامه ریزی کند. این آزمایشها شامل مطالعات تصویر برداری مانند سونوگرافی، سی تی اسکن یا ام آر آی و همچنین معاینه لگن، بیوپسی آندومتر و یا D&C است.
در موارد دیگر، جراح باید بر اساس آن چه که در طول جراحی پیدا میکند، تصمیم بگیرد که چه کاری باید انجام شود. به عنوان مثال، گاهی اوقات هیچ راهی برای اطمینان از سرطانی بودن تومور تا زمانی که در طی جراحی برداشته نشود، وجود ندارد.
هیسترکتومی کامل (Total hysterectomy)

در این جراحی کل رحم (بدنه رحم و دهانه رحم) برداشته میشود. بافت همبند شل اطراف رحم (به نام پارامتریوم یا parametrium)، بافتی که رحم و ساکروم را به هم متصل میکند (رباطهای رحمی خاجی یا uterosacral ligaments) و واژن برداشته نمیشود. برداشتن تخمدانها و لولههای فالوپ بخشی از هیسترکتومی نیست – به طور رسمی این یک روش جداگانه است که به عنوان سالپنگو اوفورکتومی دوطرفه (BSO یا bilateral salpingo-oophorectomy) شناخته میشود. BSO اغلب همراه با هیسترکتومی در همان عمل انجام میشود (به مطالب زیر مراجعه کنید).
اگر رحم از طریق یک برش (incision) در جلوی شکم (belly) برداشته شود، به این جراحی هیسترکتومی شکمی (abdominal hysterectomy) گفته میشود. هنگامی که رحم از طریق واژن برداشته میشود، هیسترکتومی واژینال (vaginal hysterectomy) نامیده میشود. هنگامی که از طریق برشهای کوچک روی شکم با استفاده از لاپاراسکوپ برداشته میشود، هیسترکتومی لاپاراسکوپی (laparoscopic hysterectomy) نامیده میشود.
لاپاراسکوپ یک لوله نازک دارای یک منبع نور است که در انتهای آن یک دوربین فیلم برداری قرار دارد. میتوان آن را از طریق یک برش کوچک در شکم وارد بدن کرد و به پزشک اجازه میدهد بدون ایجاد برش بزرگ، داخل بدن را ببیند.
پزشک میتواند از ابزارهای بلند و نازکی استفاده کند که از طریق برشهای کوچک دیگر وارد میشوند تا عملکرد خود را داشته باشند. زمانی که پزشک در حال انجام هیسترکتومی واژینال است، گاهی از لاپاراسکوپ برای کمک به برداشتن رحم استفاده میشود. به این عمل هیسترکتومی واژینال با کمک لاپاراسکوپی (laparoscopic assisted vaginal hysterectomy) میگویند.
همچنین میتوان رحم را از طریق شکم با لاپاراسکوپ خارج کرد، گاهی اوقات با رویکرد رباتیک که در آن جراح در پانل کنترل در اتاق عمل مینشیند و بازوهای ربات را برای عمل حرکت میدهد. روشهای لاپاراسکوپی زمان بهبودی کوتاه تری نسبت به هیسترکتومی شکمی دارند اما برای همه بیماران امکان پذیر نیستند. با جراح خود در مورد نحوه انجام جراحی و اینکه چرا این روش بهترین برنامه برای شماست، صحبت کنید.
اگر غدد لنفاوی یا سایر اندامها نیاز به مشاهده، برداشتن یا آزمایش داشته باشند، میتوان این کار را از طریق همان برش هیسترکتومی شکمی یا هیسترکتومی لاپروسکوپیک انجام داد. اگر هیسترکتومی از طریق واژن انجام شود، میتوان غدد لنفاوی را پس از هیسترکتومی با استفاده از لاپاراسکوپ برداشت.
برای این روش از بیهوشی عمومی یا منطقه ای استفاده میشود. این کار به این معنی است که بیمار در خواب عمیق است یا از کمر به پایین بی حس و آرام شده است.
برای هیسترکتومی شکمی، مدت بستری در بیمارستان معمولاً 3 تا 5 روز است. بهبودی کامل حدود 4 تا 6 هفته طول میکشد. فردی که تحت عمل لاپاراسکوپی یا هیسترکتومی واژینال قرار میگیرد، معمولاً میتواند در همان روزی که جراحی انجام میشود به خانه برود و بهبودی اغلب 2 تا 3 هفته طول میکشد.
پس از هیسترکتومی، زن نمیتواند باردار شود و بچه به دنیا بیاورد. عوارض جراحی نادر است اما میتواند شامل خونریزی، عفونت زخم و آسیب به سیستم ادراری (مثانه و یا حالب) یا روده باشد.
هیسترکتومی رادیکال (Radical hysterectomy)
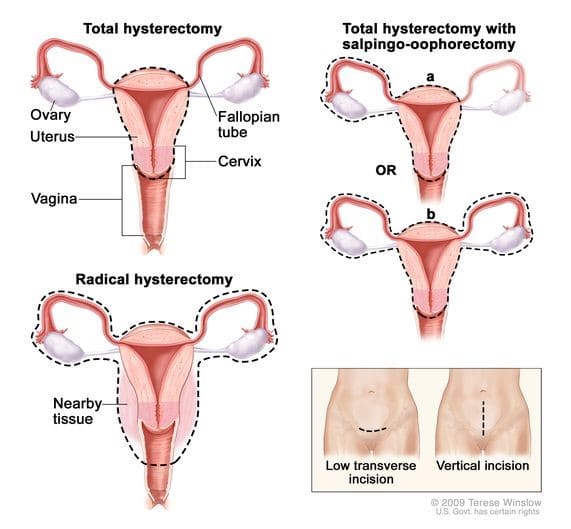
در این عمل کل رحم و همچنین بافتهای کنار رحم و دهانه رحم (پارامتریوم و رباطهای رحمی خاجی) و قسمت بالایی واژن (نزدیک دهانه رحم) برداشته میشود. این عمل اغلب برای سارکوم رحم استفاده نمیشود اما اگر به نظر برسد تومور به بافتهای مجاور گسترش یافته است، ممکن است مورد نیاز باشد.
هیسترکتومی رادیکال اغلب از طریق یک برش جراحی شکمی با لاپروسکوپ با رویکرد رباتیک (که در آن جراح در پانل کنترل در اتاق عمل مینشیند و بازوهای ربات را برای عمل حرکت میدهد) یا بدون آن انجام میشود اما میتوان آن را از طریق واژن نیز انجام داد. در اکثر افرادی که هیسترکتومی رادیکال انجام میدهند، برخی از غدد لنفاوی را نیز از طریق برش شکمی یا با لاپاراسکوپ برداشته میشود. هیسترکتومی رادیکال با استفاده از بیهوشی عمومی انجام میشود.
از آن جایی که با هیسترکتومی رادیکال بافت بیشتری نسبت به هیسترکتومی کامل برداشته میشود، ممکن است مدت زمان بستری در بیمارستان طولانی تر باشد.
بعد از این جراحی فرد نمیتواند باردار شود و بچه به دنیا بیاورد.
عوارض مرتبط با هیسترکتومی رادیکال میتواند شامل خونریزی، عفونت زخم و آسیب به سیستم ادراری (مثانه و یا حالب) یا روده باشد. اگر برخی از اعصاب مثانه آسیب دیده باشد، اغلب به کاتتر برای تخلیه مثانه برای مدتی پس از جراحی نیاز است. این امر معمولا با گذشت زمان بهتر میشود و کاتتر را میتوان بعدا خارج کرد.
سالپنگو اوفورکتومی دوطرفه (BSO یا Bilate ral salpingo-oophorectomy)
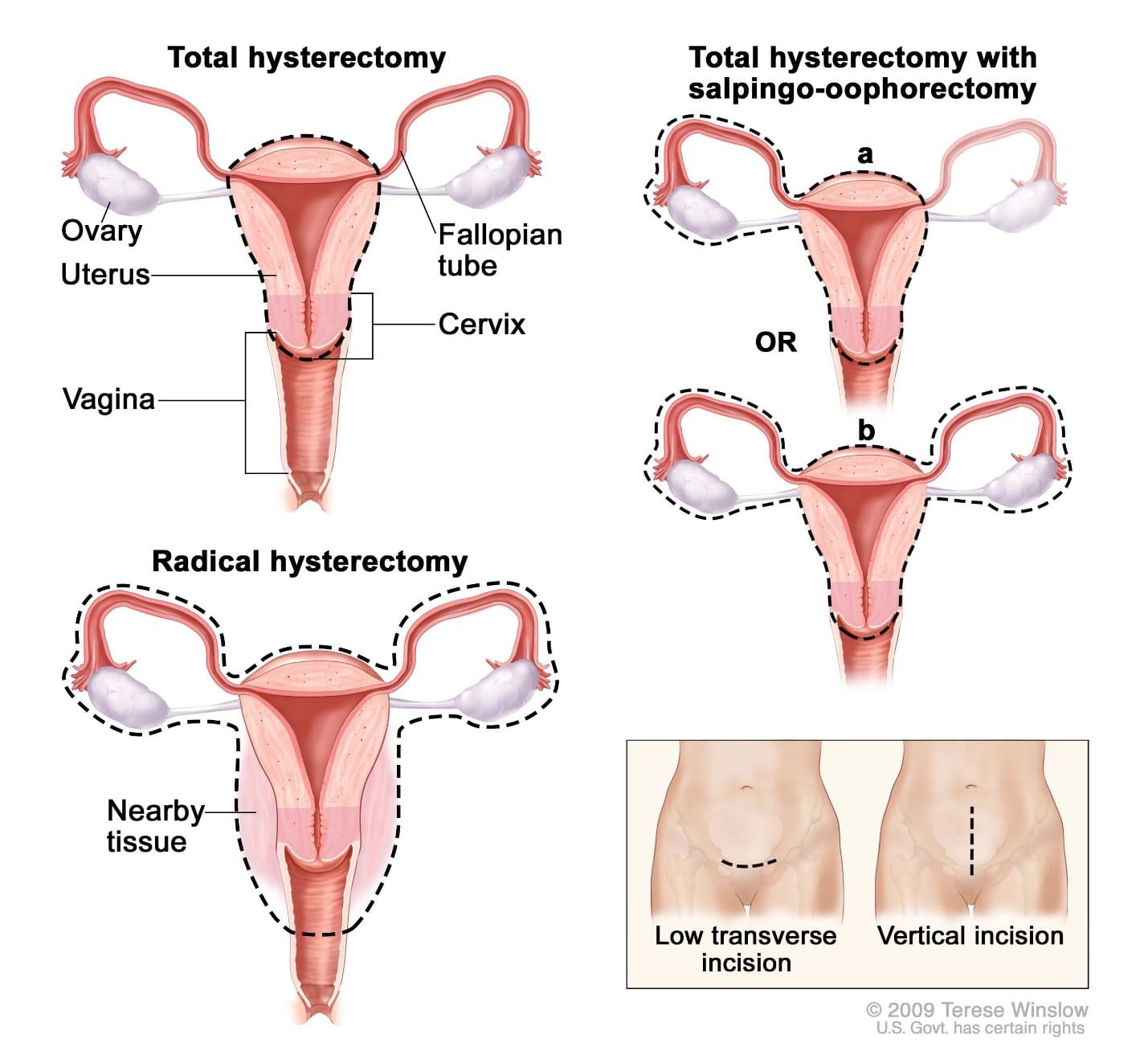
در این عمل هم لولههای فالوپ و هم هر دو تخمدان برداشته میشود. در روند درمان سارکوم رحم، این عمل معمولاً همزمان با برداشتن رحم انجام میشود. اگر هر دو تخمدان شما برداشته شوند و اگر قبلاً این کار را نکرده باشید، یائسه خواهید شد.
جراحی غدد لنفاوی
گاهی اوقات در حین جراحی به نظر میرسد که سرطان ممکن است به خارج از رحم گسترش یافته باشد یا غدد لنفاوی مجاور در آزمایشهای تصویربرداری متورم به نظر برسند. در این مورد، جراح شما ممکن است تشریح غدد لنفاوی یا نمونه برداری از غدد لنفاوی را انجام دهد که غدد لنفاوی را در لگن و یا اطراف آئورت (شریان اصلی که از قلب به سمت پایین در امتداد پشت شکم و لگن کشیده میشود) برمیدارد.
سپس این غدد لنفاوی در آزمایشگاه بررسی میشوند تا بررسی شوند که آیا سلولهای سرطانی دارند یا خیر. اگر سرطان در غدد لنفاوی یافت شود، به این معنی است که سرطان قبلاً به خارج از رحم گسترش یافته است. وجود سرطان در غدد لنفاوی اغلب با پیش آگهی (چشم انداز) ضعیف تری همراه است.
این عمل از طریق همان برش جراحی در شکم انجام میشود که هیسترکتومی شکمی (abdominal hysterectomy) یا هیسترکتومی لاپروسکوپیک (laproscopic hysterectomy) نامیده میشود. اگر هیسترکتومی واژینال انجام شده باشد، غدد لنفاوی را میتوان با جراحی لاپاراسکوپی برداشت.
در حالی که در برخی از افراد ممکن است غدد لنفاوی در حین جراحی برای سارکوم رحم برداشته شود، هنوز مشخص نیست که آیا این امر باعث بهبود وضعیت آتی آنها میشود (مگر اینکه گرهها دارای سلولهای سرطانی باشند). مطالعاتی برای کمک به پاسخ به این سوال در حال انجام است.
یک عارضه جانبی برداشتن غدد لنفاوی در لگن، میتواند منجر به تجمع مایع در پاها شود که به آن ادم لنفاوی (lymphedema) میگویند. اگر پس از جراحی پرتو درمانی داده شود، احتمال بروز این اتفاق بیشتر است.
سایر روشهایی که ممکن است در حین جراحی انجام شود:
- Omentectomy: امنتوم (omentum) لایه ای از بافت چربی است که محتویات شکم را مانند پیش بند میپوشاند. سرطان گاهی به این بافت سرایت میکند. هنگامی که این بافت برداشته میشود، آمنتکتومی (omentectomy) نامیده میشود. گاهی اوقات در صورتی که سرطان در آنجا گسترش یافته باشد یا به عنوان بخشی از مرحله بندی، امنتوم همزمان با انجام هیسترکتومی برداشته میشود.
- بیوپسی صفاقی (Peritoneal biopsies): به بافت پوشاننده لگن و شکم، صفاق (peritoneum) میگویند. بیوپسی صفاقی قطعات کوچکی از این پوشش را برای بررسی سلولهای سرطانی جدا میکند.
- شستشوی لگن (Pelvic washings): در این روش، جراح حفرههای شکم و لگن را با آب نمک (سالین) “شستشو” داده، آن را جمع آوری میکند و سپس مایع را به آزمایشگاه میفرستد تا ببیند آیا سلولهای سرطانی در آن وجود دارد یا خیر.
- تومور زدایی (Tumor debulking): اگر سرطان در سراسر شکم گسترش یافته باشد، جراح ممکن است تلاش کند تا حد ممکن تومور را خارج کند. به این حالت حجم زدایی (debulking) میگویند. برای برخی از انواع سرطان، حجم زدایی میتواند به درمانهای دیگر (مانند پرتو درمانی یا شیمی درمانی) کمک کند.
تاثیرات جنسی جراحی
اگر در دوران پیش از یائسگی هستید، برداشتن رحم، خونریزی قاعدگی را متوقف میکند. اگر تخمدانهای شما نیز برداشته شوند، یائسه خواهید شد. این امر میتواند منجر به خشکی واژن و درد در حین رابطه جنسی شود. این علائم را میتوان با درمانهای غیر هورمونی یا در برخی موارد، درمان با استروژن بهبود بخشید. درمان با استروژن برای همه زنان مبتلا به سارکوم رحم ایمن نیست.
در حالی که تغییرات فیزیکی و عاطفی میتواند بر میل جنسی تأثیر بگذارد، این روشهای جراحی مانع از ایجاد احساس لذت جنسی زن نمیشود. یک زن برای داشتن رابطه جنسی یا رسیدن به ارگاسم نیازی به تخمدان یا رحم ندارد. اگر سرطان در حین رابطه جنسی باعث درد یا خونریزی شده باشد، عمل جراحی میتواند زندگی جنسی زنان را بهبود بخشد.
پرتو درمانی (Radiation Therapy) برای سارکوم رحم
پرتو درمانی از اشعه ایکس یا ذرات پرانرژی برای از بین بردن سلولهای سرطانی یا کند کردن رشد آنها استفاده میکند.
برای درمان سارکوم رحم میتوان از پرتو درمانی به روشهای زیر استفاده کرد:
- پس از جراحی (پرتو درمانی کمکی یا adjuvant radiation) ممکن است به کاهش احتمال بازگشت سرطان در لگن کمک کند. این روش ممکن است برای سرطانهایی که درجه بالایی دارند یا زمانی که سلولهای سرطانی در غدد لنفاوی یافت میشوند، انجام شود. کل لگن یا بخشی از لگن ممکن است با پرتو درمانی خارجی درمان شود (به مطالب زیر مراجعه کنید). گاهی اوقات میدان تحت تشعشع شامل ناحیه ای از شکم به نام میدان پاراآئورت (para-aortic field) نیز میشود. این ناحیه اطراف آئورت (شریان اصلی) است. براکی تراپی (پرتو درمانی داخلی یا Brachytherapy) نیز ممکن است در برخی موارد پس از جراحی استفاده شود (به مطالب زیر مراجعه کنید).
- اگر به دلیل وجود سایر مشکلات سلامتی امکان انجام جراحی وجود نداشته باشد، ممکن است این روش به تنهایی یا همراه با شیمی درمانی به عنوان درمان اصلی استفاده شود.
- این روش ممکن است برای درمان مشکلات ناشی از رشد تومور استفاده شود اما برای درمان سرطان در نظر گرفته نشده است. به عنوان مثال، پرتو درمانی را میتوان برای کوچک کردن توموری که با فشار دادن روی اعصاب و رگهای خونی مجاور باعث درد و تورم میشود، استفاده کرد. این روش مراقبت حمایتی (supportive care) یا تسکین دهنده (palliative care) نامیده میشود.
به نظر میرسد پرتو درمانی به جلوگیری از عود برخی از سارکومهای رحمی پس از جراحی کمک میکند اما اطلاعات کافی برای دانستن اینکه آیا میتواند به فرد کمک کند تا عمر طولانی تری داشته باشد، وجود ندارد.
انواع پرتو درمانی
دو نوع پرتو درمانی ممکن است برای سارکوم رحم استفاده شود:
- پرتو درمانی خارجی (External beam radiation therapy)
- پرتو درمانی داخلی (Internal radiation therapy) یا براکی تراپی (brachytherapy)
گاهی اوقات از براکی تراپی و پرتو درمانی خارجی با هم استفاده میشود. اینکه چه مقدار از لگن باید در معرض پرتو درمانی قرار گیرد و نوع(های) پرتوهای مورد استفاده به وسعت بیماری بستگی دارد.
پرتو درمانی خارجی (External beam radiation therapy)
پرتو درمانی خارجی (EBRT) رایج ترین نوع درمان برای سارکوم رحم است. این روش پرتوها را از خارج از بدن روی سرطان متمرکز میکند.
EBRT بسیار شبیه گرفتن عکس اشعه ایکس است اما تابش قوی تر است. دستگاهی تشعشعات و پرتوها را روی ناحیه مبتلا به سرطان متمرکز میکند. این روش به خودی خود بدون درد است اما ممکن است عوارض جانبی ایجاد کند. هر جلسه درمانی فقط چند دقیقه طول میکشد، اما زمان تنظیم – قرار دادن شما در موقعیت مناسب برای انجام روند درمانی – معمولاً بیشتر طول میکشد.
این نوع درمان معمولاً 5 روز در هفته به مدت 4 یا 5 هفته انجام میشود. پرتو درمانی واقعی کمتر از 30 دقیقه طول میکشد. گاهی اوقات، یک قالب مخصوص لگن و کمر به صورت سفارشی ساخته میشود تا مطمئن شوید که فرد برای هر جلسه درمانی دقیقاً در موقعیت مشابهی قرار دارد.
براکی تراپی (Brachytherapy)
براکی تراپی که به عنوان پرتو درمانی داخلی نیز شناخته میشود، روش دیگری برای ارسال پرتو است. به جای هدف گیری پرتوهای تشعشعی از خارج از بدن، دستگاهی حاوی مواد رادیواکتیو در داخل بدن نزدیک به تومور قرار میگیرد. افرادی که با این نوع پرتوها درمان میشوند، پس از برداشتن ایمپلنت، حاوی رادیواکتیو نیستند.
پس از هیسترکتومی، بافتهای قسمت بالایی واژن ممکن است نیاز به درمان داشته باشند. در این شرایط، مواد رادیواکتیو وارد واژن میشوند. به این روش براکی تراپی واژینال (vaginal brachytherapy) میگویند.
در صورت نیاز به براکی تراپی واژینال، روند درمان در مجموعه پرتو درمانی بیمارستان یا مرکز درمانی انجام میشود. حدود 6 تا 8 هفته پس از هیسترکتومی، جراح یا انکولوژیست رادیواکتیو یک سیلندر مخصوص (اپلیکاتور) را در واژن قرار میدهد. طول سیلندر (و مقدار قسمت واژن درمان شده) میتواند متفاوت باشد اما قسمت بالایی واژن همیشه درمان میشود. سپس گلولههای مواد رادیواکتیو داخل اپلیکاتور قرار میگیرد. با این روش درمانی، ساختارهای مجاور، مانند مثانه و رکتوم، کمتر در معرض اشعه قرار میگیرند.
2 نوع براکی تراپی وجود دارد: نرخ با دوز کم (low-dose rate یا LDR) و نرخ با دوز بالا (HDR یا high-dose rate).
در براکی تراپی LDR، گلولههای تشعشعی معمولاً به مدت 1 تا 4 روز در یک دوره زمانی باقی میمانند. بیمار باید خیلی بی حرکت بماند تا اپلیکاتور در طول درمان حرکت نکند، بنابراین معمولاً در بیمارستان با استراحت کامل در تخت نگهداری میشوند. ممکن است بیش از یک جلسه درمانی مورد نیاز باشد.
در براکی تراپی HDR، تابش شدیدتر است. آن را به همان روش LDR انجام میدهند اما دوز بالاتری از تشعشع به جای چند روز در طول چند ساعت داده میشود. از آن جایی که اپلیکاتور برای مدت زمان کوتاه تری در دسترس است، معمولاً میتوانید همان روز به خانه بروید. برای سرطانهای رحم، براکی تراپی HDR اغلب روزانه یا هفتگی در مجموع حدود 3 دوز انجام میشود.
عوارض جانبی پرتو درمانی
عوارض جانبی کوتاه مدت
عوارض کوتاه مدت پرتو درمانی عبارتند از:
- احساس خستگی (fatigue)
- تهوع و استفراغ
- مدفوع شل یا اسهال
- تحریک مثانه
- تغییرات پوستی
- شمارش خون پایین
تغییرات پوستی در ناحیه تحت درمان ممکن است مانند آفتاب سوختگی به نظر برسد. همان طور که پرتو از طریق پوست به هدف خود میرسد، ممکن است به سلولهای پوست آسیب برساند. این امر میتواند باعث تحریک ناحیه شود که از قرمزی خفیف تا تغییر رنگ دائمی یا تیره شدن پوست متغیر است. پوست ممکن است مایعی را آزاد کند که میتواند منجر به عفونت شود، بنابراین باید مراقب تمیز کردن و محافظت از ناحیه در معرض اشعه باشد.
همین نوع آسیبی که میتواند برای پوست رخ دهد، میتواند در داخل واژن با براکی تراپی اتفاق بیفتد. تا زمانی که خونریزی زیاد نباشد، فرد میتواند در طول پرتو درمانی به رابطه جنسی ادامه دهد. اما اندام تناسلی خارجی و واژن ممکن است در اثر لمس زخم و حساس شوند و بسیاری تصمیم میگیرند برای مدتی رابطه جنسی را متوقف کنند تا این ناحیه بهبود یابد.
پرتو درمانی همچنین میتواند مثانه را تحریک کند و ممکن است باعث بروز مشکلات ادراری شود. تحریک مثانه که سیستیت پرتویی (radiation cystitis) نامیده میشود، میتواند باعث ناراحتی و میل به دفع مکرر ادرار شود.
تقریباً تمام عوارض جانبی را میتوان با داروها درمان کرد و بسیاری از آنها به مرور زمان و پس از پایان روند درمان از بین میروند. اگر عوارض جانبی ناشی از تشعشعات را دارید، آن را با تیم مراقبت از سرطان خود در میان بگذارید. کارهایی وجود دارد که میتوانید برای رهایی از این علائم یا پیشگیری از آنها انجام دهید.
عوارض طولانی مدت پرتو درمانی
پرتو درمانی همچنین میتواند عوارض جانبی ایجاد کند که برای مدت طولانی ادامه یابند.
پرتو درمانی همچنین ممکن است باعث ایجاد بافت اسکار در واژن شود. اگر بافت اسکار واژن را کوتاهتر یا باریکتر کند، این وضعیت تنگی واژن (vaginal stenosis) نامیده میشود. این عارضه میتواند رابطه جنسی واژینال را دردناک کند. کشش دیوارههای واژن چندین بار در هفته میتواند به جلوگیری از بروز این مشکل کمک کند.
این کار را میتوان با داشتن رابطه جنسی 3 تا 4 بار در هفته یا با استفاده از گشاد کننده واژن (یک لوله پلاستیکی یا لاستیکی که بسیار شبیه تامپون است و برای کشیده کردن واژن استفاده میشود) انجام داد. با این حال، خشکی واژن و درد در رابطه جنسی میتواند از مشکلات طولانی مدت پس از پرتو درمانی باشد.
تشعشعات لگنی میتوانند به تخمدانها آسیب برسانند و در نتیجه یائسگی زودرس (premature) ایجاد شود. اما اکثر زنانی که برای سارکوم رحم تحت درمان قرار میگیرند، به طور طبیعی یا در نتیجه جراحی برای درمان سرطان، یائسگی را پشت سر گذاشتهاند.
تابش به لگن میتواند خروج مایع از پاها را مسدود کند و منجر به تورم پا شود. به این حالت ادم لنفاوی (lymphedema) میگویند. این عارضه در کسانی که غدد لنفاوی را در حین جراحی برداشته اند، شایع تر است.
تشعشعات لگنی همچنین میتواند استخوانها را ضعیف کند و منجر به شکستگی لگن یا استخوان لگن شود. اگر تشعشعات لگنی داشته اید، در صورت داشتن درد لگن، فورا با پزشک خود تماس بگیرید. چنین دردی ممکن است ناشی از شکستگی، سرطان عود کننده یا بروز سایر شرایط جدی باشد، مانند سیستیت هموراژیک (hemorrhagic cystitis، آسیب به مثانه با خون در ادرار) یا پروکتیت پرتویی (radiation proctitis، آسیب به راست روده با خون در مدفوع).
شیمی درمانی (Chemotherapy) برای سارکوم رحم
شیمی درمانی (Chemotherapy) استفاده از داروهای ضد سرطان برای درمان سرطان است. این داروها را میتوان از طریق دهان و به صورت قرص مصرف یا با سوزن در ورید یا ماهیچه تزریق کرد. این داروها وارد جریان خون میشوند و میتوانند تقریباً به تمام نقاط بدن برسند و این موضوع این روش درمانی را برای از بین بردن سلولهای سرطانی در بیشتر قسمتهای بدن مفید میکند. این امر شیمی درمانی را به یک درمان مفید برای سرطانی تبدیل میکند که به خارج از رحم گسترش یافته است.
همه زنان مبتلا به سارکوم رحم به شیمی درمانی نیاز ندارند اما چند موقعیت وجود دارد که ممکن است شیمی درمانی توصیه شود:
- ممکن است پس از جراحی (درمان کمکی) از شیمی درمانی برای جلوگیری از عود سرطان در آینده استفاده شود.
- در صورتی که قادر به انجام عمل جراحی نباشید، ممکن است از شیمی درمانی به عنوان روش درمانی اصلی برای درمان سرطان استفاده شود.
- گاهی اوقات ممکن است از شیمی درمانی برای کنترل سارکوم رحمی که به سایر قسمتهای بدن گسترش یافته یا پس از جراحی عود کرده است، استفاده شود. در این مورد، هدف ممکن است کاهش علائم و تلاش برای جلوگیری از رشد تومور باشد.
شیمی درمانی ممکن است برای انواع خاصی از سارکوم رحم موثر نباشد. برخی از انواع سارکوم رحم به برخی داروها و ترکیبات دارویی پاسخ بهتری میدهند. نقش شیمی درمانی و همچنین بهترین داروهای شیمی درمانی برای استفاده مشخص نیست. با این حال، بسیاری از آزمایشات بالینی در حال بررسی این موضوع هستند.
برخی از داروهایی که معمولا برای درمان سارکوم رحم استفاده میشوند، عبارتند از:
- دوکسوروبیسین (آدریامایسین یا Adriamycin)
- Docetaxel (Taxotere)
- جمسیتابین (جمزار یا Gemzar)
- ایفوسفامید (Ifex)
- داکاربازین (DTIC)
- Vinorelbine (Navelbine)
- دوکسوروبیسین لیپوزومی (دوکسیل یا Doxil)
- اپی روبیسین (Ellence)
- تموزولوماید (Temodar)
- ترابکتدین (Yondelis)
گاهی اوقات بیش از یک دارو استفاده میشود. به عنوان مثال، جمسیتابین و دوستاکسل اغلب با هم برای درمان لیومیوسارکوم استفاده میشوند.
عوارض جانبی شیمی درمانی برای سارکوم رحم
این داروها سلولهای سرطانی را از بین میبرند اما میتوانند به برخی از سلولهای طبیعی نیز آسیب برسانند. این همان چیزی است که باعث بروز عوارض جانبی بسیاری میشود. عوارض جانبی شیمی درمانی به داروهای خاص، مقدار مصرف و مدت زمان درمان بستگی دارد.
بسیاری از عوارض جانبی کوتاه مدت هستند و پس از پایان دوره درمان از بین میروند، اما برخی از آنها میتوانند طولانی مدت یا حتی دائمی باشند. مهم است که اگر عوارض جانبی دارید به تیم مراقبتهای بهداشتی و پزشکی خود اطلاع دهید زیرا اغلب راههایی برای کاهش آن وجود دارد.
برخی از عوارض جانبی رایج شیمی درمانی عبارتند از:
- تهوع و استفراغ
- از دست دادن اشتها
- ریزش مو
- زخمهای دهانی
- احساس خستگی (fatigue)
شیمی درمانی میتواند به سلولهای تولید کننده خون مغز استخوان آسیب برساند و منجر به کاهش تعداد سلولهای خونی شود. این امر میتواند باعث بروز موارد زیر شود:
- افزایش احتمال عفونت ناشی از کمبود گلبولهای سفید (نوتروپنی یا neutropenia)
- مشکلات خونریزی یا کبودی ناشی از کمبود پلاکت خون (ترومبوسیتوپنی یا thrombocytopenia)
- احساس خستگی یا تنگی نفس به دلیل تعداد کم گلبولهای قرمز خون (کم خونی یا anemia)
برخی از عوارض جانبی ناشی از شیمی درمانی میتواند برای مدت طولانی باقی بماند. به عنوان مثال، داروی دوکسوروبیسین میتواند به مرور زمان به عضله قلب آسیب برساند. با افزایش دوز کل دارو، احتمال آسیب قلبی افزایش مییابد، بنابراین پزشکان میزان مصرف دوکسوروبیسین را محدود میکنند.
هورمون درمانی (Hormone Therapy) برای سارکوم رحم
هورمون درمانی استفاده از هورمونها یا داروهای مسدود کننده هورمون برای درمان سرطان است. بخشی از تشخیص سارکوم رحم شامل آزمایشهایی است که سلولهای سرطانی را بررسی میکنند تا ببینند آیا گیرندههایی (پروتئینها) دارند که هورمونها میتوانند به آنها متصل شوند.
اگر آنها این گیرندهها (استروژن و یا پروژسترون) را داشته باشند، درمان هورمونی ممکن است گزینه خوبی باشد. هورمون درمانی عمدتاً برای درمان سارکومهای استرومایی اندومتر با درجه پایین (ESS) استفاده میشود و به ندرت برای انواع دیگر سارکومهای رحمی مورد استفاده قرار میگیرد.
مهار کنندههای آروماتاز (Aromatase inhibitors)
پس از برداشتن تخمدانها، یا کار نکردن آنها (پس از یائسگی)، مقداری استروژن هنوز در بافت چربی ساخته میشود. این منبع اصلی استروژن بدن میشود. داروهایی به نام مهار کنندههای آروماتاز میتوانند از ساخت این استروژن جلوگیری کنند.
نمونههایی از مهارکنندههای آروماتاز عبارتند از لتروزول (Femara)، آناستروزول (Arimidex) و exemestane (Aromasin). این داروها اغلب برای درمان سرطان سینه استفاده میشوند اما در درمان سارکوم استرومایی اندومتر با درجه پایین، آدنوسارکوم یا سایر سارکومهایی که گیرندههای استروژن و یا پروژسترون دارند نیز مفید هستند. این داروها فقط برای کسانی مفید هستند که تخمدانهای آنها حذف شده یا دیگر کار نمیکند (مانند دوران پس از یائسگی).
عوارض جانبی میتواند شامل هر یک از علائم یائسگی، مانند گر گرفتگی و خشکی واژن و همچنین درد مفاصل یا عضله باشد. اگر این داروها برای مدت طولانی (سالها) مصرف شوند، میتوانند استخوانها را ضعیف کرده و گاهی منجر به استئوپنی (osteopenia) یا پوکی استخوان (osteoporosis) شوند.
پروژستینها (Progestins)
پروژستینها داروهایی هستند که مانند هورمون پروژسترون عمل میکنند. پروژستینهایی که اغلب برای درمان سارکومهای رحمی مثبت استروژن و یا پروژسترون مثبت استفاده میشوند مژسترول (Megace) و مدروکسی پروژسترون (Provera) هستند. هر دوی این داروها قرصهایی هستند که هر روز باید مصرف شوند.
عوارض جانبی میتواند شامل افزایش سطح قند خون در بیماران دیابتی باشد. گر گرفتگی، تعریق شبانه و افزایش وزن (به دلیل احتباس مایعات و افزایش اشتها) نیز رخ میدهد. به ندرت، لختههای خونی جدی در افرادی که پروژستین مصرف میکنند ممکن است رخ دهد.
آگونیستهای هورمون آزاد کننده گنادوتروپین (Gonadotropin-releasing hormone agonists)
آگونیستهای هورمون آزاد کننده گنادوتروپین (GNRH) داروهایی هستند که برای کاهش سطح استروژن در زنانی که در دوران پیش از یائسگی هستند (هنوز پریود میشوند یا یائسه نشده اند) استفاده میشوند. قبل از یائسگی، تقریباً تمام استروژن زن توسط تخمدانها ساخته میشود. این داروها در تخمدانها از ساخت استروژن جلوگیری میکنند. نمونههایی از آگونیستهای GNRH عبارتند از گوسرلین (Zoladex) و لوپرولید (Lupron). این داروها هر 1 تا 3 ماه به صورت تزریقی به عضله تزریق میشوند.
عوارض جانبی میتواند شامل هر یک از علائم یائسگی مانند گر گرفتگی و خشکی واژن باشد. اگر این داروها برای مدت طولانی مصرف شوند، میتوانند استخوانها را ضعیف کرده و گاهی منجر به پوکی استخوان شوند.
درمان دارویی هدفمند (Targeted Drug Therapy) برای سارکوم رحم
دارو درمانی هدفمند از داروهایی استفاده میکند که پروتئینهای سلولهای سرطانی را هدف قرار میدهند یا به سمت آنها هدایت میشوند که به رشد، گسترش و عمر طولانیتر آنها کمک میکنند. تحقیقات نشان داده است که برخی از سارکومهای رحمی پروتئینهای خاصی میسازند یا تغییرات ژنی دارند که میتوان با داروهای خاصی برای از بین بردن سلولهای سرطانی یا کاهش رشد آنها، هدف قرار داده شوند. بسیاری از این داروها را میتوان به صورت قرص مصرف کرد و عوارض جانبی آنها با شیمی درمانی (گاهی اوقات با شدت کمتر) متفاوت است.
برخی از داروهای هدفمند، به عنوان مثال، آنتی بادیهای مونوکلونال (monoclonal antibodies)، به بیش از یک روش برای کنترل سلولهای سرطانی عمل میکنند و همچنین ممکن است به عنوان ایمونوتراپی در نظر گرفته شوند زیرا سیستم ایمنی را تقویت میکنند.
مهار کنندههای کیناز (Kinase inhibitors)
کینازها پروتئینهایی در سلول (یا روی سطح آن) هستند که به طور معمول سیگنالهایی را به بقیه سلول میفرستند، مثلا به سلول میگویند تا رشد کند. داروهایی که کینازهای خاص (مهار کنندههای کیناز) را مسدود میکنند، میتوانند به توقف یا کند کردن رشد برخی تومورها کمک کنند.
پازوپانیب (Votrient) یک داروی هدفمند است که ممکن است برای درمان لیومیوسارکوم گسترش یافته یا پس از درمان استفاده شود.
عوارض جانبی شامل فشار خون بالا، اسهال، حالت تهوع، سردرد، استفراغ و تغییرات پوستی است. عوارض جانبی جدی تر میتواند شامل خونریزی در ریه یا ایجاد سوراخ در روده باشد.
درمان هدفمند برای درمان بسیاری از انواع سرطان استفاده میشود اما هنوز برای درمان سارکوم رحم روشی جدید است.
مهار کنندههای TRK
برخی از سارکومهای رحم تغییراتی را در یکی از ژنهای NTRK دارند. این تغییر ژن باعث میشود آنها پروتئینهای TRK غیر طبیعی بسازند که میتواند منجر به رشد غیرطبیعی سلول و بروز سرطان شود.
لاروترکتینیب (Vitrakvi) و انترکتینیب (Rozlytrek) داروهایی هستند که پروتئینهای TRK را هدف قرار میدهند. این داروها را میتوان برای درمان سارکومهای پیشرفته یا عود کننده (سرطانی که عود کرده است) با تغییرات ژن NTRK استفاده کرد.
این داروها به صورت قرص، یک یا دو بار در روز مصرف میشوند.
عوارض جانبی رایج مهار کنندههای TRK شامل درد عضلات و مفاصل، سرفه، سرگیجه، خستگی، حالت تهوع، استفراغ، یبوست، تب، درد شکم و اسهال است.
مهار کنندههای PARP
Olaparib (Lynparza)، rucaparib (Rubraca) و niraparib (Zejula) مهار کنندههای PARP هستند. این داروها با مسدود کردن مسیر PARP، ترمیم DNA آسیب دیده را برای سلولهای تومور دارای ژن غیر طبیعی BRCA که اغلب منجر به مرگ این سلولها میشود، سخت میکنند. اگر مشخص نیست که جهش BRCA را دارید، پزشک ممکن است قبل از شروع درمان با یکی از این داروها، خون یا بزاق شما را آزمایش کند تا مطمئن شود که این جهش را در سلولهای خود دارید.
کمتر از 10 درصد از زنان مبتلا به لیومیوسارکوم رحمی دارای جهش BRCA2 هستند. کسانی که این کار را انجام میدهند ممکن است از یکی از این مهار کنندههای PARP سود ببرند.
Olaparib (Lynparza)، rucaparib (Rubraca) و niraparib (Zejula) ممکن است برای درمان لیومیوسارکوم پیشرفته رحم، معمولاً پس از انجام شیمی درمانی استفاده شوند.
همه این داروها روزانه به صورت خوراکی، به صورت قرص یا کپسول مصرف میشوند.
ایمونوتراپی (Immunotherapy) برای سارکوم رحم
ایمونوتراپی از داروها برای تقویت سیستم ایمنی بدن فرد برای شناسایی و تخریب موثرتر سلولهای سرطانی استفاده میکند. ایمونوتراپی معمولاً روی پروتئینهای خاصی که در سیستم ایمنی دخیل هستند برای تقویت پاسخ ایمنی کار میکند.
عوارض جانبی این داروها با شیمی درمانی متفاوت است.
برخی از داروهای ایمونوتراپی، به عنوان مثال، آنتی بادیهای مونوکلونال، به بیش از یک روش برای کنترل سلولهای سرطانی عمل میکنند و همچنین ممکن است به عنوان درمان دارویی هدفمند در نظر گرفته شوند زیرا پروتئین خاصی را روی سلول سرطانی مسدود میکنند تا از رشد آن جلوگیری کنند.
ایمونوتراپی برای درمان برخی از انواع سارکوم رحم استفاده میشود.
مهار کنندههای ایست بازرسی ایمنی (Immune checkpoint inhibitors) برای سارکوم رحم
بخش مهمی از سیستم ایمنی، توانایی آن در جلوگیری از حمله به سلولهای طبیعی بدن است. برای انجام این کار، بدن از پروتئینها (یا «نقاط بازرسی یا checkpoints ») روی سلولهای ایمنی استفاده میکند که برای شروع پاسخ ایمنی باید روشن (یا خاموش شوند). داروهایی که این پروتئینهای ایست بازرسی را مسدود میکنند (به نام مهار کنندههای ایست بازرسی یا immune checkpoint inhibitors) ممکن است برای درمان برخی از سارکومهای رحمی استفاده شوند.
مهار کننده PD-1
پمبرولیزوماب (Keytruda) دارویی است که PD-1 (پروتئینی روی سلولهای T سیستم ایمنی که به طور معمول به آنها از حمله به سایر سلولهای بدن کمک میکند) را هدف قرار میدهد. این داروها با مسدود کردن PD-1، پاسخ ایمنی در برابر سلولهای سرطانی را تقویت میکنند. این امر اغلب میتواند تومورها را کوچک کرده یا رشد آنها را کند کند.
پمبرولیزوماب ممکن است گزینه ای برای درمان برخی از سارکومهای پیشرفته رحم باشد، معمولاً پس از آزمایش سایر روشهای درمانی یا زمانی که هیچ گزینه درمانی خوب دیگری در دسترس نیست و اگر سلولهای سرطانی دارای بار جهش توموری بالا (TMB-H) باشند، به معنای اینکه سلولهای سرطانی جهشهای ژنی زیادی دارند، سلولهای تومور را میتوان برای این تغییرات ژنی آزمایش کرد.
این دارو یک انفوزیون داخل وریدی (IV) است و به طور معمول هر 3 یا 6 هفته تجویز میشود.
عوارض جانبی احتمالی مهار کنندههای ایست بازرسی ایمنی
عوارض جانبی این داروها میتواند شامل خستگی، سرفه، حالت تهوع، زوائد پوستی، کم اشتهایی، یبوست و اسهال باشد.
سایر عوارض جانبی جدی تر که کمتر رخ میدهند:
واکنشهای انفوزیونی (Infusion reactions): برخی از افراد ممکن است در حین مصرف این داروها واکنش انفوزیونی داشته باشند. این حالت مانند یک واکنش آلرژیک است و میتواند شامل تب، لرز، برافروختگی صورت، زوائد پوستی، خارش پوست، احساس سرگیجه، خس خس سینه و مشکل در تنفس باشد. مهم است که در صورت داشتن هر یک از این علائم در حین مصرف این داروها فوراً به پزشک یا پرستار خود اطلاع دهید.
واکنشهای خود ایمنی (Autoimmune reactions): این داروها یکی از محافظتهای سیستم ایمنی بدن را از بین میبرند. گاهی اوقات سیستم ایمنی شروع به حمله به سایر قسمتهای بدن میکند که میتواند باعث مشکلات جدی یا حتی تهدید کننده زندگی در ریهها، رودهها، کبد، غدد هورمون ساز، کلیهها یا سایر اندامها شود.
بسیار مهم است که هر گونه عوارض جانبی جدید را به سرعت به تیم مراقبتهای بهداشتی و پزشکی خود گزارش دهید. در صورت بروز عوارض جانبی جدی، ممکن است لازم باشد تا روند درمان قطع شود و ممکن است دوزهای بالایی از کورتیکواستروئیدها (corticosteroids) برای سرکوب سیستم ایمنی خود دریافت کنید.
درمان سارکوم رحم، بر اساس نوع و مرحله
روش درمانی اصلی سارکوم رحمی در مراحل اولیه، جراحی برای برداشتن رحم، گاهی همراه با لولههای فالوپ و تخمدانها است. در موارد خاص ممکن است غدد لنفاوی برداشته و بررسی شوند. جراحی ممکن است با درمان با پرتو درمانی، شیمی درمانی یا هورمون درمانی انجام شود. دارو درمانی و ایمونوتراپی هدفمند نیز ممکن است در سرطانهای پیشرفته استفاده شود.
زنانی که به دلیل داشتن سایر مشکلات سلامتی یا گسترش سرطان نمیتوانند جراحی کنند، با پرتو درمانی، شیمی درمانی یا هورمون درمانی درمان میشوند. اغلب ترکیبی از این روشهای درمانی استفاده میشود.
از آن جایی که سارکوم رحم نادر است، مطالعه آن به خوبی دشوار بوده است. اکثر متخصصان موافقند که شرکت در یک کار آزمایی بالینی یک روش درمانی جدید در صورت وجود باید برای هر نوع یا مرحله ای از سارکوم رحم در نظر گرفته شود.
لیومیوسارکوم و سارکوم تمایز نیافته
مراحل I (1) و II (2)
اکثر زنان برای برداشتن رحم (هیسترکتومی) و همچنین لولههای فالوپ و تخمدانها (سالپنگو اوفورکتومی دوطرفه) جراحی میکنند. تخمدانها ممکن است در زنانی که هنوز دورههای قاعدگی منظمی دارند برداشته نشود.
اگر گرههای متورم در آزمایشهای تصویر برداری دیده یا در حین عمل احساس شوند، ممکن است تشریح غدد لنفاوی لگنی و پاراآئورت یا نمونه برداری از غدد لنفاوی لاپاروسکوپی انجام شود. در طی عمل جراحی، اندامهای نزدیک رحم و غشای نازکی که حفرههای لگنی و شکمی را میپوشاند (که صفاق نامیده میشود) بررسی میشوند تا مشخص شود آیا سرطان به خارج از رحم گسترش یافته است یا خیر.
برخی از سرطانهای مرحله I ممکن است پس از جراحی نیاز به درمان بیشتری نداشته باشند. نظارت (که فرد بعد از جراحی از نزدیک تحت نظر باشد) یک گزینه است. در موارد دیگر، اگر احتمال بازگشت سرطان زیاد باشد، ممکن است پس از جراحی به پرتو درمانی با شیمی درمانی یا بدون آن نیاز باشد.
این روش درمان کمکی نامیده میشود. هدف جراحی از بین بردن تمام سرطان است اما جراح فقط میتواند آنچه را که دیده میشود حذف کند. سلولهای سرطانی که خیلی کوچک هستند و نمیتوان آنها را دید، ممکن است باقی بمانند. دورههای درمانی انجام شده پس از جراحی میتواند به کشتن آن سلولهای سرطانی کمک کند تا فرصت رشد پیدا نکنند.
برای لیومیوسارکوم (LMS) رحم، پرتو درمانی کمکی ممکن است شانس رشد مجدد سرطان در لگن (به نام عود موضعی) را کاهش دهد اما به نظر نمیرسد که به افراد کمک کند تا بیشتر عمر کنند.
از آن جایی که سرطان همچنان میتواند در ریهها یا سایر اندامهای دور برگردد و عود کند، برخی از متخصصان توصیه میکنند که برای سرطانهای مرحله دوم، شیمی درمانی پس از جراحی (شیمی درمانی کمکی) انجام شود. گاهی اوقات شیمی درمانی برای مرحله یک LMS نیز توصیه میشود اما زیاد مشخص نیست که واقعا مفید است. نتایج حاصل از مطالعات با استفاده از شیمی درمانی کمکی در مراحل اولیه LMS امیدوار کننده بوده است اما تاکنون به نظر نمیرسد که به افزایش طول عمر کمکی کرده باشد. مطالعات بر روی درمان کمکی در حال انجام است.
مرحله III (3)
جراحی زمانی انجام میشود که جراح احساس کند میتواند تمام سرطان را از بین ببرد. این روش شامل برداشتن رحم (هیسترکتومی)، برداشتن لولههای فالوپ و تخمدانها (سالپنگو اوفورکتومی دوطرفه)، سایر اندامهایی که با تومور درگیر هستند و تشریح غدد لنفاوی یا نمونه برداری است. اگر تومور به واژن گسترش یافته باشد، بخشی (یا حتی تمام) واژن نیز باید برداشته شود.
پس از جراحی، درمان با پرتو یا شیمی درمانی ممکن است برای کاهش احتمال عود سرطان ارائه شود.
در افرادی که بیش از حد برای انجام عمل جراحی بیمار (به دلیل سایر مشکلات پزشکی) هستند، ممکن است شیمی درمانی، پرتو درمانی یا شیمی پرتویی انجام شود.
مرحله چهارم (4)
سرطانهای مرحله IVA به اندامها و بافتهای مجاور مانند مثانه یا رکتوم و شاید به غدد لنفاوی مجاور گسترش یافته اند. این سرطانها ممکن است با جراحی به طور کامل از بین بروند و این معمولاً در صورت امکان انجام میشود. اگر سرطان را نتوان به طور کامل حذف کرد، ممکن است پرتو درمانی به تنهایی یا به دنبال شیمی درمانی داده شود.
سرطانهای مرحله IVB در خارج از لگن، اغلب به ریهها، کبد یا استخوان گسترش یافته اند. هیچ درمان استانداردی برای این سرطانها وجود ندارد. شیمی درمانی ممکن است بتواند تومورها را برای مدتی کوچک کند. پرتو درمانی و به دنبال آن شیمی درمانی نیز ممکن است یک گزینه باشد.
این سرطانها همچنین ممکن است با دارو درمانی هدفمند یا ایمونوتراپی درمان شوند، در صورتی که سایر روشهای درمانی مؤثر نباشند.
سارکوم استرومایی آندومتر
مراحل I (1) و II (2)
سارکوم استرومایی آندومتر در مراحل اولیه معمولاً با جراحی درمان میشود: هیسترکتومی (حذف رحم) با سالپنگو اوفورکتومی دو طرفه (برداشتن هر دو لوله فالوپ و هر دو تخمدان) یا بدون آن.
به برخی از زنان جوان که هنوز دورههای قاعدگی منظمی دارند، ممکن است این گزینه داده شود که تخمدانهای خود را حفظ کنند. اگر غدد لنفاوی لگن در آزمایشهای تصویر برداری متورم به نظر برسند یا در طول عمل غیر طبیعی به نظر برسند، ممکن است برداشته شوند اما نشان داده نشده است که این امر به زنان کمک میکند تا بیشتر عمر کنند.
پس از جراحی، اکثر زنان مبتلا به سرطان مرحله I (1) به دوره درمانی بیشتری نیاز ندارند. این زنان را میتوان از نزدیک برای یافتن هرگونه نشانه ای مبنی بر بازگشت سرطان بررسی کرد. زنان مبتلا به سرطان مرحله II (2) ممکن است با هورمون درمانی و گاهی پرتو درمانی به لگن درمان شوند. اینها میتوانند شانس عود سرطان را کاهش دهند اما نشان داده نشده است که به بیماران کمک میکنند تا عمر طولانیتری داشته باشند. این نوع سارکوم رحم به خوبی به شیمی درمانی پاسخ نمیدهد و اغلب در این مراحل اولیه استفاده نمیشود.
زنانی که بیش از حد برای انجام جراحی بیمار (ناشی از سایر شرایط پزشکی) هستند، ممکن است با پرتو درمانی و یا هورمون درمانی درمان شوند.
مرحله III (3)
جراحی زمانی انجام میشود که جراح بتواند تمام سرطان را از بین ببرد. این کار شامل برداشتن رحم (هیسترکتومی)، و همچنین برداشتن لولههای فالوپ و تخمدانها (سالپنگو اووفورکتومی دوطرفه) است. اگر غدد لنفاوی متورم به نظر برسند ممکن است برداشته شوند. اگر تومور به واژن گسترش یافته باشد، بخشی (یا حتی تمام) واژن نیز باید برداشته شود.
زنان مبتلا به سارکوم استرومایی آندومتر ممکن است پس از جراحی تحت پرتو درمانی، هورمون درمانی یا هر دو قرار گیرند. در صورتی که سایر درمانها مؤثر واقع نشوند، ممکن است از شیمی درمانی استفاده شود.
زنانی که بیش از حد برای انجام عمل جراحی بیمار ( ناشی از سایر شرایط پزشکی) هستند ممکن است با پرتو درمانی، شیمی درمانی و یا هورمون درمانی درمان شوند.
مرحله IV (4)
سرطانهای مرحله IVA به اندامها و بافتهای مجاور مانند مثانه یا رکتوم گسترش یافته اند. این سرطانها ممکن است به طور کامل با جراحی از بین بروند و معمولاً در صورت امکان این کار انجام میشود. اگر نتوان تمام سرطان را برداشت، ممکن است پرتو درمانی به تنهایی یا به دنبال شیمی درمانی داده شود. هورمون درمانی نیز یک گزینه است.
سرطانهای مرحله IVB در خارج از لگن، اغلب به ریهها، کبد یا استخوان گسترش یافته اند. هورمون درمانی میتواند به درمان این نوع سرطانها کمک کند. شیمی درمانی و پرتو درمانی نیز گزینههایی برای کمک به کاهش علائم هستند. دارو درمانی هدفمند و ایمونوتراپی نیز ممکن است بسته به ویژگیهای خاص سرطان توصیه شود.
سارکوم عود کننده رحم (Recurrent uterine sarcoma)
اگر سرطان پس از درمان عود کند، سرطان عود کننده (recurrent cancer) نامیده میشود. اگر سرطان در همان مکان قبلی برگردد، به آن عود موضعی (local recurrence) میگویند. برای سارکوم رحم، رشد مجدد سرطان به صورت تومور در لگن یک عود موضعی است. اگر سرطان در قسمت دیگری از بدن مانند کبد یا ریهها برگشت کند، عود دور (distant recurrence) نامیده میشود.
اگر سارکوم رحم عود کند، اغلب در چند سال اول پس از درمان عود میکند.
گزینههای درمانی برای سارکوم عود کننده رحم مانند سرطانهای مرحله IV (4) است. اگر بتوان سرطان را برداشت، ممکن است جراحی انجام شود. اگر قبلاً انجام نشده باشد، ممکن است از پرتو درمانی برای کاهش اندازه تومور و تسکین علائم تومورهای بزرگ لگن استفاده شود. شیمی درمانی، درمان دارویی هدفمند، ایمونوتراپی یا هورمون درمانی اغلب در صورت عود سارکوم رحم مورد نیاز است. کاهش علائم ناشی از سرطان، مراقبت تسکینی یا حمایتی نامیده میشود.
اگر سارکوم رحم عود کرد، ممکن است بخواهید در یک کار آزمایی بالینی (مطالعات علمی درمانهای امیدوار کننده) شرکت کنید که یک روش شیمی درمانی جدید یا سایر روشهای درمانی را آزمایش میکند.
مطالب مرتبط:
- سرطان آلت تناسلی (Penile Cancer) چیست؟
- سرطان بیضه (testicular cancer) چیست؟
- سرطان آندومتر (Endometrial Cancer) چیست؟
مترجم: فاطمه فریادرس




باسلام.پاتالوژی من بعد جراحی هیستروسکوپی تشخیص سارکوم داده.یعنی احتمال گشترش سرطان در جاهای دیگه ی بدن هست
لطفا به پزشک معالج خودتان مراجعه نمایید تا روند درمان را برایتان پیش ببرن
سایت خوب با مقالاتی بسیار بی نظیری دارین
باسلام وقت بخیر من سال قبل عمل هیستروکتومی با حفظ یک تخمدان بدلیل لیومیو سارکوم رحمی انجام دادم که نسبتا بزرگ هم بود سوالم اینه که احتمال عود چقدر هست در اینده البته ۲بار سال قبل اسکن باو بدون تزریق انجام دادم که جوابشون سالم بود
با سلام
در این موارد فقط با پزشک متخصص مشورت کنید