بیماری ها، عمومی، ویدیو های آموزشی، ویکی ژن
سرخک چیست؟ علائم، تشخیص، پیشگیری و درمان
سرخک چیست؟
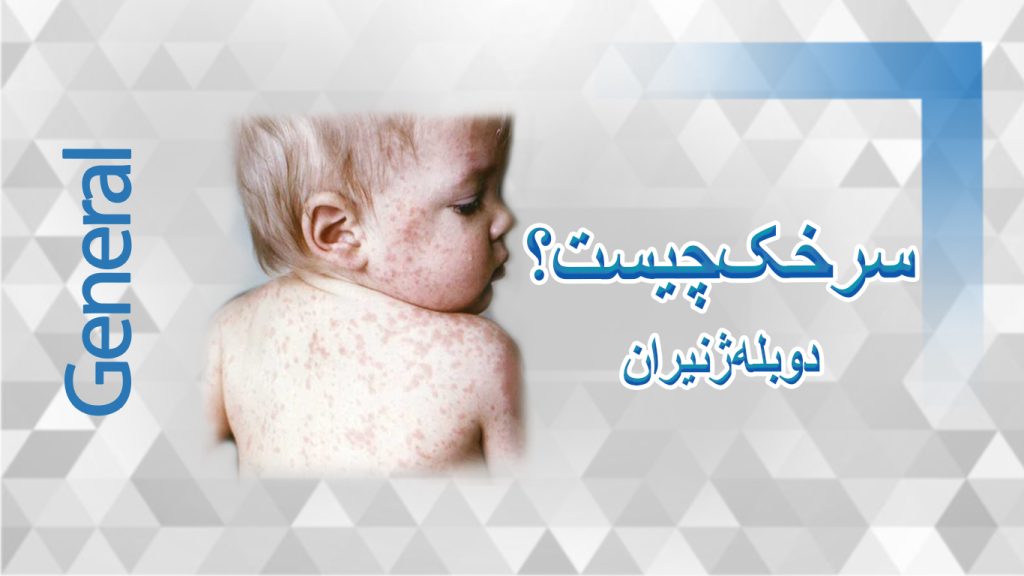
سرخک ویروسی به شدت مسری است و علائمی مانند قرمزی چشم، تب، آبریزش بینی و سرفه و به دنبال آن راشهایی که چند روز بعد روی صورت ظاهر میشود، ایجاد میکند. کارشناسان بهداشت امیدوارند روزی این بیماری را ریشهکن کنند، اما متأسفانه، سرخک همچنان یک نگرانی بزرگ در سراسر جهان است.

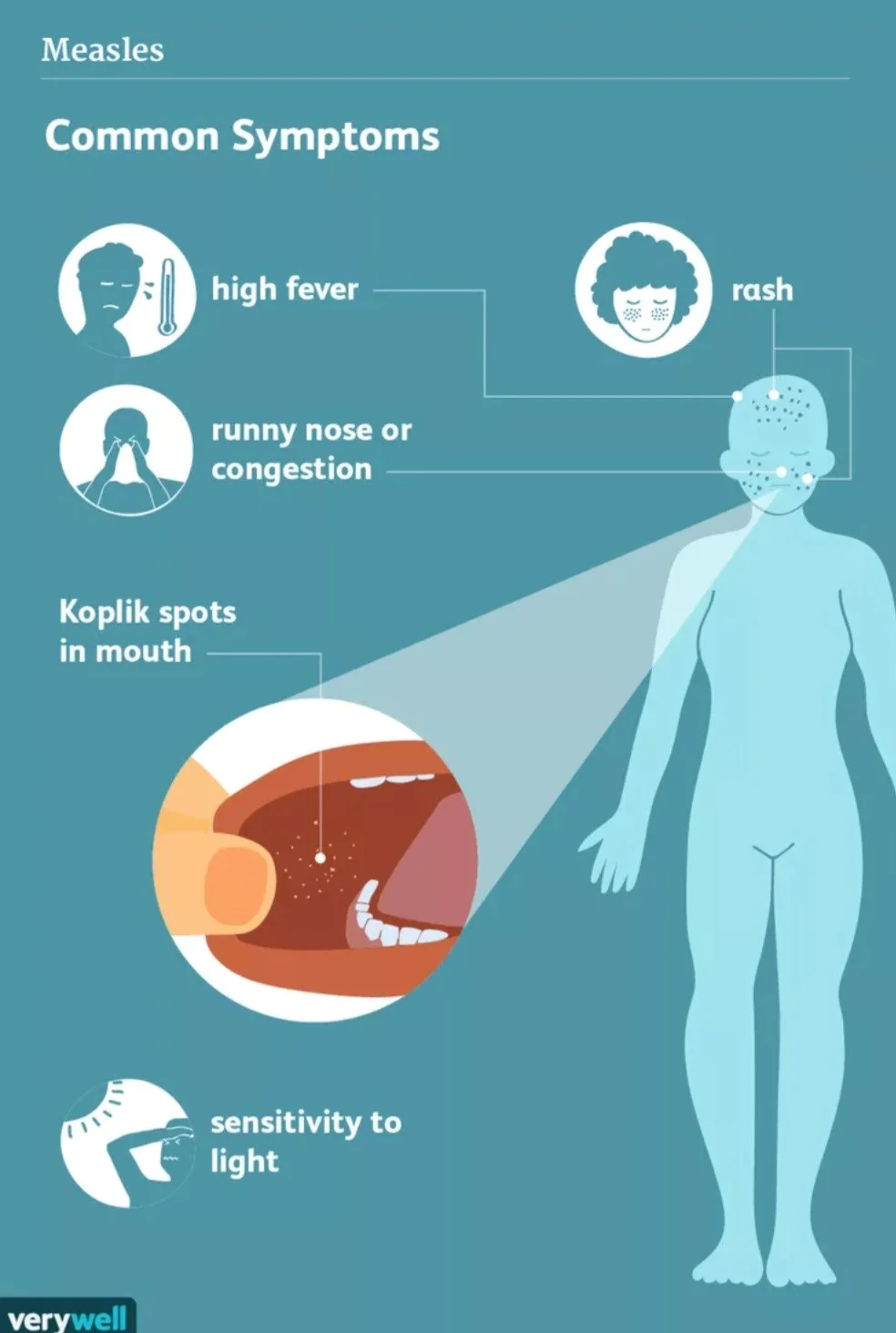
علائم سرخک
این روزها زیاد شاهد گسترش سرخک نیستیم، اما در سالهای اخیر این بیماری بازگشته است. علائم و نشانههایی مانند تب، سرفه خشک، حساسیت به نور و بثورات پوستی معمولاً بیش از یک هفته پس از قرار گرفتن در معرض آن ظاهر میشوند.
با توجه به خطر عفونت گوش، ذات الریه و سایر عوارض بالقوه، مهم است که با ویژگیهای این بیماری آشنا باشید. اگر فکر میکنید به آن مبتلا هستید به دنبال مراقبتهای پزشکی باشید.
بدیهی است که بیشتر نگرانی برای افرادی است که واکسینه نشدهاند. شیوع بیماری همچنان ممکن است رخ دهد و ویروس در سفر به کشورهای دیگر قابل انتقال است.
علائم مکرر
بعید است که بتوانید به اطلاعات جزئی دربارهی سرخک اعتماد کنید، این احتمال وجود دارد که پزشک شما هرگز آن را تشخیص نداده باشد. به همین دلیل، مطالعه در مورد ویروس میتواند بسیار مفید باشد.
حدود 7 تا 14 روز پس از قرار گرفتن در معرض فرد مبتلا به سرخک، افراد بدون ایمنی نسبت به سرخک ممکن است علائم سرخک در آنها بروز کند، که برخی از آنها شبیه آنفولانزا هستند، از جمله:
- تب، که معمولاً از درجه پایین شروع میشود و هر روز افزایش مییابد و در روز چهارم یا پنجم بیماری به 104 یا 105 درجه میرسد و چند روز بعد پایین میآید.
- سرفه خشک
- آبریزش بینی، عطسه
- چشمهای قرمز و آبریزش ناشی از ورم ملتحمه
- فوتوفوبیا (حساسیت به نور)
- اشتهای ضعیف
- تورم غدد
- لکههای کوپلیک، لکههای کوچک و قرمز روشن با نقطه مرکزی سفید مایل به آبی که اغلب در داخل دهان، داخل گونهها و روی کام دیده میشوند.
- سه تا پنج روز بعد، پس از شروع تب و سایر علائم سرخک، فرد مبتلا به این بیماری دچار بثورات سرخک میشود.
سرخک از چهار روز قبل از ظهور بثورات تا چهار روز پس از ظهور آن مسری است.
راش سرخک
اگرچه بسیاری از عفونتهای ویروسی دوران کودکی با بثورات پوستی همراه است، بثورات سرخک دارای ویژگیهایی است که آن را از بثورات ویروسی متفاوت میکند. بر خلاف بسیاری از عفونتهای ویروسی دیگر، مانند روزئولا و آبله مرغان، که به طور معمول از تنه شروع شده، بثورات سرخک از صورت و سر شروع میشود.
سایر مواردی که باید در مورد بثورات سرخک مراقب باشید:
- این بثورات قرمز و لکهدار طی سه روز در بدن شما یا فرزندتان پخش میشود و در نهایت پس از شروع دور خط مو به دستها و پاها میرسد.
- معمولاً حدود پنج تا شش روز طول این روند طول خواهد کشید.
- بعد از گذشت سه تا چهار روز، وقتی که آن را فشار میدهید، بثورات ممکن است دیگر سفید نباشند.
- نواحی که بثورات سرخک در آنها شدیدتر بود ممکن است شروع به کنده شدن کنند.
- هنگامی که بثورات شروع به از بین رفتن کند، به همان ترتیبی که شروع شده محو میشود. ابتدا در اطراف خط رویش مو و صورت، بعد تنه و در آخر اندامها از بین میرود.
- همچنین، برخلاف برخی از عفونتهای ویروسی دیگر، تب همراه با سرخک معمولاً با ایجاد بثورات ادامه مییابد.
- ممکن است شما یا فرزندتان در چند روز اول ظاهر شدن بثورات، حال بسیار بدی داشته باشید. همچنین ممکن است تا چند روز بعد که تب از بین برود، حال شما خوب نشود.
عوارض
اگرچه برخی افراد همچنان ادعا میکنند که این بیماری یک عفونت خفیف است، اما میتواند عوارض شدیدی داشته باشد. در واقع یک یا چند عارضه در حدود 30 درصد موارد رخ میدهد. تقریباً از هر 4 مورد سرخک 1 مورد در ایالات متحده منجر به بستری شدن در بیمارستان میشود.
اکثر افراد بدون درمان از این بیماری بهبود مییابند، اما برخی از آنها عوارضی دارند که نیاز به درمان دارند و متأسفانه تعدادی از افرادی که به سرخک مبتلا میشوند، که معمولاً کودک هستند، میمیرند.
افرادی که در معرض بالاترین خطر ابتلا به عوارض هستند عبارتند از:
- کودکان زیر 5 سال
- بزرگسالان بالای 20 سال
- زنان حامله
- افرادی که سیستم ایمنی ضعیفی دارند.
عوارض رایجی که ممکن است در هنگام ابتلا به این بیماری رخ دهد عبارتند از:
- عفونتهای گوش: این عفونتها در حدود 1 نفر از هر 10 کودک رخ میدهد و میتواند منجر به کاهش شنوایی شود.
- اسهال: اسهال در 1 کودک از هر 10 کودک رخ میدهد و میتواند منجر به کم آبی بدن شود.
عوارض شدیدتر این بیماری عبارتند از:
پنومونی: این عفونت ریه عامل اصلی مرگ و میر ناشی از سرخک در کودکان است. تقریباً از هر 20 کودک مبتلا به سرخک 1 نفر به ذات الریه مبتلا میشود.
آنسفالیت: این التهاب مغز است که در حدود 1 نفر از هر 1000 نفر رخ میدهد. این شامل علائم شدیدتر مانند تب، سردرد، استفراغ، سفتی گردن، تحریک مننژ، خواب آلودگی، تشنج و کما است. این عارضه سرخک معمولاً حدود شش روز پس از شروع بثورات سرخک شروع میشود و میتواند منجر به مرگ، ناشنوایی یا آسیب دائمی مغز شود.
مشکلات بارداری: این بیماری میتواند منجر به زایمان زودرس، وزن کم نوزاد هنگام تولد و حتی از دست دادن جنین شود.
پانانسفالیت اسکلروزان حاد (SSPE): این یک عارضه کشنده، اما نادر است که توسط ویروس سرخک ایجاد میشود. حدود هفت تا 10 سال پس از ابتلا به سرخک، کودکان و بزرگسالان جوان مبتلا به SSPE علائم عصبی پیشروندهای از جمله از دست دادن حافظه، تغییرات رفتاری، حرکات غیرقابل کنترل و حتی تشنج را تجربه میکنند.
با پیشرفت علائم، ممکن است کور شوند، دچار اسپاسم عضلات شوند، قادر به راه رفتن نباشند و در نهایت وضعیتشان بدتر شود. به نظر میرسد کودکانی که قبل از 2 سالگی سرخک داشتند بیشتر در معرض خطر ابتلا به این عارضه هستند. افراد مبتلا به SSPE معمولا در عرض یک تا سه سال پس از بروز اولین علائم میمیرند. خوشبختانه، همانطور که تعداد موارد سرخک در دوران پس از واکسیناسیون کاهش یافته است، تعداد مرگ و میرهای SSPE نیز کاهش یافته است.
تشنج: در 0.6٪ تا 0.7٪ افراد، تشنج همراه با تب یا بدون تب میتواند به عنوان یک عارضه سرخک رخ دهد.
مرگ: در ایالات متحده، این بیماری در حدود 0.2 درصد موارد کشنده است.
این بیماری میتواند عوارضی را در چشم شما نیز ایجاد کند، از جمله:
کراتیت: این یک عفونت یا التهاب در قرنیه، ساختار شفاف گنبدی در قسمت جلویی چشم است، رخ میدهد. علائم کراتیت عبارتند از تاری دید، درد، قرمزی، حساسیت به نور و پارگی. ممکن است احساس کنید که یک تکه شن در چشم شما وجود دارد. کراتیت میتواند یک عارضه جدی باشد، زیرا اسکارهای روی قرنیه، میتوانند برای همیشه به بینایی شما آسیب بزنند.
زخم قرنیه: اگر کراتیت شما بدتر شود، ممکن است به زخم قرنیه تبدیل شود، زخمی باز که به صورت یک نقطه سفید روی قرنیه ظاهر میشود. زخم میتواند از خود ویروس سرخک یا از عفونت باکتریایی ناشی از سرخک ایجاد شود. میتواند دردناک شود و منجر به زخم شدن قرنیه شود و در نتیجه بینایی به میزان قابل توجهی کاهش یابد یا موجب کوری شود.
رتینوپاتی: خوشبختانه، رتینوپاتی ناشی از سرخک نادر است، اما موارد ثبت شده از دست دادن چشمگیر بینایی وجود دارد زیرا سرخک میتوانو شبکیه را از بین ببرد. در این نوع رتینوپاتی، رگهای خونی نازک به نظر میرسند، عصب بینایی متورم میشود و مایع در شبکیه جمع میشود که باعث ایجاد یک الگوی ستارهمانند میشود. این میتواند باعث از دست دادن موقت یا دائمی بینایی شود.
نوریت بینایی: این نوعی التهاب عصب بینایی است، عصب بزرگی که چشم شما را به مغز متصل میکند. اگرچه این عارضه نسبتاً نادر است، اما میتواند در افرادی که به آنسفالیت ناشی از سرخک مبتلا میشوند، رخ دهد. نوریت بینایی میتواند باعث از دست دادن بینایی بصورت موقت یا دائمی شود.
نابینایی: در کشورهای در حال توسعه که کودکان واکسینه نمیشوند، این بیماری یکی از علل اصلی نابینایی در دوران کودکی است. این ناشی از یک یا چند مورد از عوارض فوق است که در اثر سوء تغذیه نیز بدتر میشود.
چه زمانی باید به پزشک مراجعه کرد؟

اگر فکر میکنید که شما یا فرزندتان در معرض سرخک قرار گرفتهاید یا جوشهایی مشکوک به سرخک روی بدنتان دیده شده، فوراً با ارائهدهنده مراقبتهای بهداشتی خود تماس بگیرید. او ممکن است نیاز به تمهیدات خاصی داشته باشد تا شما را بدون خطر سرایت بیماری به سایر افراد مستعد ملاقات کند. در خانه بمانید تا دیگران را در معرض خطر قرار ندهید و با پزشک خود در مورد زمان بازگشت به محل کار یا مدرسه صحبت کنید.
سوالات متداول
-
چه مدت پس از قرار گرفتن در معرض سرخک بیمار میشوید؟
علائم معمولاً یک هفته تا 14 روز پس از قرار گرفتن در معرض ویروس شروع میشود. علائم اولیه مشابه عفونت تنفسی است: تب، سرفه، آبریزش بینی، چشمهای تحریک شده. سپس ممکن است لکه های قرمز در دهان ایجاد شود. حدود چهار روز پس از شروع علائم اولیه، ممکن است راش ظاهر شود.
-
آیا سرخک میتواند باعث نابینایی شود؟
بله. در حالی که خطر جدی در کشورهای توسعه یافته وجود ندارد، کنترل ضعیف بیماری و سوءتغذیه در برخی کشورها، سرخک را به یکی از علل اصلی نابینایی کودکان در جهان تبدیل میکند. از دست دادن بینایی ممکن است به دلیل عوارض ناشی از کراتیت و اسکار قرنیه یا نوریت بینایی باشد.
-
آیا سرخک برای زنان باردار خطرناک است؟
بله. زنانی که در دوران بارداری به سرخک مبتلا میشوند، در معرض خطر عوارضی از جمله مردهزایی و سقط جنین هستند. این خطر در سه ماهه اول بیشتر است. نوزادان در حال رشدی که در داخل رحم قرار میگیرند ممکن است دچار نقایص مادرزادی طولانی مدت شوند که میتواند شامل ناشنوایی، آب مروارید، نقص قلبی، ناتوانیهای ذهنی و آسیب کبدی باشد.
علل و عوامل خطر سرخک
این بیماری یک عفونت ویروسی بسیار مسری است که در اثر قرار گرفتن در معرض یک فرد آلوده به ویروس ایجاد میشود. عطسه، سرفه و صحبت کردن میتواند آن را گسترش دهد. اما ویروس حتی میتواند برای مدت محدودی روی سطوح و هوا زندگی کند – به اندازهای که فرد جدیدی را آلوده کند. قبل از شروع واکسیناسیون معمول سرخک در ایالات متحده در سال 1963، سالانه حدود 3 تا 4 میلیون مورد سرخک وجود داشت.
اگرچه واکسیناسیون عملاً این بیماری را به نگرانی در گذشته در ایالات متحده تبدیل کرده است، اما هنوز هم در سایر کشورها نگران کننده است. شیوع بیماری در سراسر جهان هنوز رخ میدهد و کسانی که از این ویروس مصون نیستند میتوانند خود و دیگران را در معرض خطر قرار دهند.

علل شایع
سرخک توسط یک ویروس بسیار مسری به نام پارامیکسو ویروس ایجاد میشود. این ویروس در گلو و بینی شما تکثیر میشود. هنگامی که فرد مبتلا عطسه، سرفه یا حتی صحبت میکند، ویروس از طریق قطرات تنفسی پخش میشود. این ویروس میتواند تا دو ساعت بعد از اینکه فرد مبتلا به علائم سرخک مکان را ترک کرد، در هوا و روی سطوح زنده بماند.
به سیستم تنفسی شما حمله میکند و باعث تب و علائمی شبیه آنفولانزا میشود. سپس در سراسر بدن پخش میشود. همانطور که آنتیبادیهای شما به ویروس حمله میکنند، آسیب به دیواره رگهای خونی کوچک رخ میدهد که منجر به بثورات سرخک میشود.
یک فرد مبتلا حدود هشت روز میتواند این ویروس را به افراد دیگر انتقال دهد. یعنی چهار روز قبل تا چهار روز پس از ظاهر شدن بثورات سرخک. سرخک به حدی مسری است که یک فرد مبتلا که در معرض 10 نفر که در برابر سرخک ایمن نیستند، 9 نفر از 10 را مبتلا میکند.
تقریباً 20 درصد موارد سرخک نیاز به بستری شدن در بیمارستان دارند و حتی بیشتر به دلیل تب بالا به پزشک یا اورژانس مراجعه میکنند. اگر قرنطینه نشوند، میتواند افراد دیگری را در آن محیطها، به ویژه آنهایی که مشکلات سیستم ایمنی دارند، در معرض خطر قرار دهد.
متأسفانه، هنگامی که والدین کودکان مبتلای خود را برای مراقبتهای پزشکی میبرند، به ندرت مشکوک میشوند که سرخک دارند و چون با افراد دیگر در معرض ارتباط هستند این ویروس را بیشتر انتقال میدهند.
واکسینه شدن برای این بیماری نه تنها از شما در برابر بیماری محافظت میکند، بلکه مانع از سرایت سرخک به دیگران نیز می.شود. افراد واکسینه نشده به کشورهای دیگر که سرخک در آن شایع است سفر میکنند و آن را به کشور خود بازمیگردانند و به دیگران منتقل میکنند.
علیرغم نگرانیهای گسترده در مورد ارتباط بین واکسیناسیون و اوتیسم، مطالعات متعدد نشان دادهاند که به نظر میرسد هیچ ارتباطی بین این دو وجود ندارد.
سرخک پس از واکسیناسیون
نوع شدیدتر دیگری از این بیماری وجود دارد که سرخک غیر معمول نام دارد. این در افرادی رخ میدهد که بین سالهای 1963 و 1967 با اولین واکسن سرخک که حاوی ویروس کشته یا غیرفعال بود، واکسینه شدند. علائم شدیدتر هستند و معمولاً با تب بالا و سردرد شروع میشوند. بثورات معمولاً به جای صورت و سر از مچ دست یا مچ پا شروع میشود و ممکن است هرگز به تنه نرسد. این شکل از سرخک به نظر مسری نیست و در حال حاضر بسیار نادر است.
اکثر افرادی که هر دو واکسن سرخک، اوریون و سرخجه (MMR) را گرفتهاند در برابر سرخک مصون هستند. اگرچه از هر 100 نفری که هر دو دوز را مصرف کردهاند، 3 نفر ممکن است در صورت قرار گرفتن در معرض سرخک همچنان به این بیماری مبتلا شوند.
کارشناسان بهداشت مطمئن نیستند که چرا این اتفاق میافتد، اما میتواند به این دلیل باشد که سیستم ایمنی برخی افراد به خوبی به واکسن پاسخ نمیدهد. با این حال، اگر واکسن زدهاید و همچنان سرخک را دریافت گرفتید، که در این موارد به عنوان سرخک جهش یافته شناخته میشود، به احتمال زیاد این بیماری به این شدت نخواهد بود. همچنین کمتر مسری است.
شیوع
شیوع بیماری زمانی اتفاق میافتد که موارد بیشتری از یک بیماری در یک جامعه، منطقه جغرافیایی یا فصل اتفاق میافتد که معمولاً انتظار میرود. عوامل متعددی به محدود کردن شیوع سرخک در ایالات متحده کمک میکند، اگرچه در دهه گذشته موارد بیشتری را مشاهده کردهایم. مهمتر از همه این واقعیت است که علیرغم صحبت از معافیت واکسن به دلیل باورهای شخصی و والدین مخالف با واکسن و واکسینه نشدن فرزندانشان، ما هنوز مصونیت جمعیتی بالایی داریم.
در ایالات متحده، 91.9٪ از کودکان حداقل یک دوز از واکسن MMR را تا سن 35 ماهگی دریافت میکنند و 90.7٪ از نوجوانان دو دوز را دریافت کردهاند. در حالی که کامل نیست، اما هنوز بسیار بالاتر از بسیاری از نرخهای دیگر ایمن سازی در سراسر جهان است.
نرخ کلی واکسیناسیون پایین در بسیاری از کشورها، ایالات متحده دارای دستهای از کودکانی است که عمداً واکسینه نشدهاند. در این جوامع است که معمولاً شیوع بیماری رخ میدهد.
در سال 2019، ایالات متحده شاهد شیوع شدید سرخک با 1250 مورد تایید شده بین ژانویه تا اکتبر بود. در حالی که این اتفاق در 31 ایالت گزارش شده است، 75٪ از آنها در نیویورک، عمدتا در جوامع واکسینه نشده رخ داده است.
پیش از آن، بزرگترین شیوع بیماری در سال 2014 با 667 مورد ثبت شده سرخک در 27 ایالت گزارش شده بود. بزرگترین شیوع منطقهای، که 383 نفر از این 667 نفر را تحت تاثیر قرار داد، در جوامع عمدتاً واکسینه نشده آمیشها در اوهایو رخ داد. معلوم شد که بسیاری از این موارد به فیلیپین مربوط میشود، جایی که شیوع بزرگ سرخک نیز وجود دارد.
تعداد بسیار کمی از موارد شیوع سرخک در افرادی است که کاملاً واکسینه شدهاند. به عنوان مثال، در شیوع بیماری در اروپا در سال 2011 – زمانی که 30000 نفر به سرخک مبتلا شدند که باعث 8 مرگ، 27 مورد آنسفالیت سرخک و 1482 مورد ذات الریه شد – بیشتر موارد در افراد واکسینه نشده (82٪) یا ناقص واکسینه شده (13٪) بود.
علاوه بر بسیاری از کشورهای در حال توسعه که سرخک هنوز بومی است، شیوع بین المللی این بیماری در ژاپن، بریتانیا، فیلیپین و سایر کشورها گزارش شده است که این امر مهم این است که قبل از سفر به خارج از ایالات متحده مطمئن شوید که کاملاً واکسینه شدهاید.
نگاهی به روند یک شیوع
نگاهی دقیقتر به شیوع سرخک در سن دیگو، کالیفرنیا، در سال 2008 میتواند به شما کمک کند حتی بهتر بفهمید که در طول یکی از اینها چه اتفاقی میافتد و یک فرد مبتلا میتواند چند نفر را در معرض قرار دهد.
یک کودک 7 ساله که به دلیل داشتن اعتقاد شخصی والدینش واکسینه نشده بود، به همراه خانواده خود به سوئیس سفر کرد. یک هفته بعد از بازگشت به خانه بیمار شد اما پس از چند روز به مدرسه بازگشت. سپس دچار بثورات شد و به پزشک خانوادهاش و به دنبال آن پزشک اطفال خود مراجعه کرد و سپس به اورژانس منتقل شد، زیرا همچنان تب و بثورات شدید داشت، هر دو علائم کلاسیک سرخک.
در نهایت تشخیص داده شد که او به سرخک مبتلا شده است، اما11 کودک دیگر نیز به سرخک مبتلا شده بودند. این شامل دو خواهر و برادر او، پنج فرزند در مدرسه و چهار کودکی که در مطب پزشک اطفال حضور داشتند، بود.
هرچند به این سادگی نیست. در طول این شیوع سرخک:
سه نفر از کودکانی که مبتلا شدند کمتر از 12 ماه سن داشتند و برای واکسینه شدن بسیار کوچک بودند.
هشت کودک از 9 کودک دیگر که حداقل 12 ماه داشتند واکسینه نشده بودند زیرا والدین آنها اعتقادی به واکسن نداشتند.
حدود 70 کودک به مدت 21 روز در قرنطینه قرار گرفتند زیرا در معرض یکی از عوامل سرخک قرار داشتند و یا نمیخواستند واکسینه شوند یا اینکه برای واکسینه شدن کم سن بودند.
یکی از نوزادان مبتلا به سرخک به هاوایی سفر کرد و این نگرانی را ایجاد کرد که شیوع سرخک در آنجا نیز گسترش یابد.
در مجموع، 839 نفر در معرض ویروس سرخک قرار گرفتند که این چرخه تنها با ابتلای یک کودک شروع شد.
یکی از آنها نوزادی 10 ماهه بود که در معاینه پزشک اطفال آلوده شد، خیلی جوان بود و هنوز واکسن MMR را دریافت نکرده بود. در نهایت سه روز را در بیمارستان در شرایط بد و تهدید کنندهای سپری کرد.
عوامل خطر رایج
سن کم و واکسینه نشدن بزرگترین عامل خطر برای ابتلا به ویروس سرخک و ایجاد عوارض آن است. اگر در معرض ویروس سرخک قرار گرفتهاید و واکسینه نشدهاید، شانس ابتلا به آن 90 درصد است.
نوزادانی که به دلیل جوان بودن واکسینه نشدهاند: واکسن سرخک برای نوزادان عملکرد مناسب ندارد زیرا سیستم ایمنی آنها به اندازه کافی رشد نکرده است تا پاسخ ایمنی محافظتی مورد نیاز را به واکسن ایجاد کند. برای نوزادانی که قرار است به خارج از ایالات متحده سفر کنند، توصیه میشود که یک دوز از MMR خود را در سن 6 تا 11 ماهگی دریافت کنند بهتر است تا اینکه تا 12 تا 15 ماهگی معمولی صبر کنند.
افرادی که به دلایل پزشکی واکسینه نشدهاند: برخی از افراد به دلیل مشکلاتی مانند نقص ایمنی یا اینکه داروهای خاصی مانند داروهای شیمی درمانی یا دوزهای بالای استروئیدها مصرف میکنند، نمیتوانند واکسن MMR را دریافت کنند.
دوز ناقص واکسن: کسانی که دوز تقویت کننده دوم MMR را دریافت نکردهاند در برابر سرخک مصونیت کامل ندارند. بیشتر کودکان تا سن 4 تا 6 سالگی واکسن تقویت کننده خود را دریافت نمیکنند. به عنوان مثال، اولین دوز واکسن M-M-R II Merck حدود 93٪ موثر است، اما دومین دوز 97٪ موثر است.
واکسینه شدن کامل اما عدم ایجاد ایمنی: تقریباً در 3 درصد از افراد واکسینه شده این اتفاق میافتد.
افرادی که دچار نقص ایمنی هستند: این امر حتی اگر قبلا واکسن MMR را دریافت کرده باشند نیز صادق است.
کمبود ویتامین A: این نگرانی باعث میشود احتمال ابتلا به سرخک و سایر بیماریها ییشتر شود.
عوامل خطر در سبک زندگی
سفرهای بینالمللی و انتخاب نکردن واکسن دو عامل خطر برای ابتلا به این بیماری هستند و از عوامل مهم هستند. در سرتاسر جهان، سرخک عامل اصلی مرگ و میر کودکان زیر 5 سالی است که واکسینه نشده اند. قبل از استفاده معمول از واکسن سرخک و واکسن سرخک، اوریون و سرخجه (1971)، سرخک و عوارض ناشی از آن بالا بود. در برخی از کشورهای در حال توسعه، آنها هنوز به طور قابل توجهی بالاتر از ایالات متحده هستند.
تفاوت این است که تقریباً همه موارد سرخک به جای شیوع گسترده در ایالات متحده (مانند قبل از واکسن)، با سفر به خارج از کشور، به ویژه به کشورهای در حال توسعه مرتبط است. اکثر موارد در حال حاضر در ایالات متحده در افرادی است که خود و فرزندانشان را واکسینه نمیکنند.
سوالات متداول
-
اگر واکسینه شده باشید آیا ممکن است در خطر ابتلا به سرخک باشید؟
حدود 3 درصد از افرادی که به طور کامل با دو دوز واکسن سرخک واکسینه شدهاند، ممکن است همچنان در معرض خطر ابتلا به این ویروس باشند. اما در کل کمتر احتمال دارد که ویروس را منتشر کنند.
-
آیا میتوانید سرخک را قبل از اینکه متوجه شوید بیمار هستید منتقل کنید؟
بله. شما حدود چهار روز قبل از ظاهر شدن بثورات متمایز به سرخک مسری هستید و ممکن است سایر علائم اولیه را با سرماخوردگی جزئی اشتباه بگیرید. در آن زمان، عفونت ویروسی به راحتی از طریق هوا یا از طریق سطوح آلوده منتقل میشود.
سرخک چگونه تشخیص داده میشود؟
این بیماری که به عنوان سرخجه نیز شناخته میشود. ابتلای آن با علائم، تب، لکههایی در دهان و بثورات سرخک، و همچنین آزمایش خون تایید میشود.
نزدیک به 246 نفر در سراسر جهان که معمولاً کودک هستند، روزانه بر اثر این بیماری قابل پیشگیری جان خود را از دست میدهند.
مرگ و میرهای ناشی از سرخک اغلب در کشورهای در حال توسعه با سیستمهای بهداشتی ضعیف رخ میدهد. اما شیوع سرخک در ایالات متحده و اروپا به دلیل کاهش نرخ واکسیناسیون، روز به روز بیشتر میشود.
خودتان را چک کنید.
اگر شما یا فرزندتان علائم سرخک، به ویژه تب بالا همراه با بثورات سرخک و لکههای قرمز روشن با مراکز سفید در دهان (لکههای کوپلیک) را دارید، احتمالاً به سرخک هستید. کودکانی که واکسینه نشدهاند و در معرض عوامل ابتلا به سرخک قرار گرفتهاند یا به خارج از کشور سفر کردهاند، احتمال ابتلا به سرخک در آنها بیشتر است.
اگرچه بسیاری از بیماریهای دوران کودکی با راش همراه است، اما بثورات سرخک به راحتی از سایر بثورات قابل تشخیص است. دو تا چهار روز پس از شروع سایر علائم، بثورات روی دستها و صورت شما شروع میشود، نه روی تنه، مانند سایر بثورات ویروسی. طی چند روز بعد به بقیه بدن و پاهای شما سرایت میکند. تب شما معمولاً ادامه مییابد و ممکن است در طول دورهای که بثورات ایجاد میشوند (پنج تا شش روز طول میکشد)، حتی بیشتر شود.
اگر فکر میکنید خود یا فرزندتان به سرخک مبتلا شدهاید، فوراً با پزشک خود تماس بگیرید، اما خانهتان را ترک نکنید مگر اینکه پزشکتان از شما بخواهد. با توجه به اینکه از هر 10 فرد واکسینه نشده که در معرض عوامل ابتلا به سرخک قرار میگیرند، 9 نفر به آن مبتلا میشوند، پس میتوانید افراد زیادی را در معرض خطر قرار دهید.
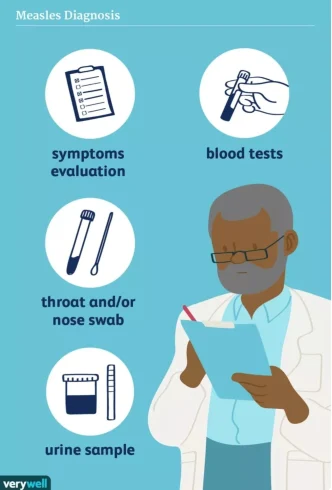
تستها و آزمایشها
پزشک شما دقیقاً همان علائم و نشانههایی را که در هنگام بررسی سرخک انجام دادید، بررسی میکند و همچنین در مورد سابقه واکسیناسیون و سفرهای شما میپرسد. حتی اگر واکسینه شده باشید، ممکن است به سرخک مبتلا شوید. اگرچه که دو دوز واکسن سرخک، اوریون و سرخجه (MMR) 94 تا 97 درصد مؤثر است. پزشک شما احتمالاً آزمایش خون از شما گرفته و سواب گلو یا بینی نیز میگیرد.
این تستها برای بررسی ایمونوگلوبولین M غیرمستقیم (IgM) مخصوص ویروس است، آنتیبادی که معمولاً حدود سه روز پس از ظاهر شدن بثورات شما وجود دارد. ممکن است آنتیبادی قبل از آن زمان ظاهر نشود، معمولاً در روز 14 به اوج خود میرسد و معمولاً حدود 30 روز پس از اولین تظاهرات بثورات، از بین میرود. همچنین ممکن است از شما نمونه ادرار گرفته شود زیرا ویروس سرخک در ادرار نیز وجود دارد.
نمونههای شما ممکن است به بخش بهداشت ایالتی شما یا مراکز کنترل و پیشگیری از بیماری (CDC) فرستاده شوند تا در آنجا کشت داده شوند تا ژنوتیپ ویروس تعیین شود. همچنین تشخیص ابتلا به ویروس سرخک یا واکنش بدن شما به واکسیناسینه شدن را مشخص میکند.
تشخیصهای افتراقی
پزشک شما ممکن است قبل از تشخیص سرخک، باید احتمال ابتلای شما به سایر بیماریها را رد کند. زیرا سرخک در ایالات متحده نسبتاً نادر است. آزمایش خون میتواند تشخیص سرخک را آسان کند. سایر بیماریهایی که پزشک شما ممکن است رد کند به مدت زمانی که علائم سرخک را نشان دادهاید بستگی دارد.
قبل از تظاهر راشها
چند روز قبل از ظاهر شدن بثورات سرخک، ممکن است به نظر برسد که یک ویروس دستگاه تنفسی مانند آنفولانزا، ویروس سنسیشیال تنفسی (RSV) یا یک راینوویروس دارید که مسئول سرماخوردگی است. دو تا سه روز پس از شروع علائم، لکههای کوپلیک ممکن است در دهان شما ظاهر شوند. آنها را میتوان با لکههای Fordyce اشتباه گرفت، که غدد چربی بزرگ شده هستند.
با این حال، تب شما در بیماری سرخک نسبت به سایر عفونتهای ویروسی بیشتر است، که این یکی از نشانههای ابتلای شما به یک عفونت ویروسی غیرمعمول است.
این بیماری همچنین میتواند با تب دنگی قبل یا بعد از ظهور بثورات اشتباه گرفته شود، اما با آزمایش خون میتوان آن را رد کرد.
بعد از ظاهر شدن راشها
هنگامیکه بثورات سه تا پنج روز پس از علائم دیگر شما ظاهر شد، بیماریهای دیگری که ممکن است پزشک شما آن را رد کند میتواند شامل موارد زیر باشد:
- سایر ویروسهایی که میتوانند باعث ایجاد بثورات شوند: عبارتند از آبله مرغان، روزئولا، سرخجه، بیماری دست و پا و دهان و پاروویروس که به عنوان بیماری پنجم نیز شناخته میشود. معمولاً، ارائه دهندگان مراقبتهای بهداشتی میتوانند به راحتی ویروسهای دیگر را با توجه به ظاهر بثورات و همچنین سایر علائم شما رد کنند.
- مخملک و سندرم شوک سمی (TSS): این عفونتهای استرپتوکوک گروه A میتوانند باعث ایجاد بثورات نیز شوند، اما مخملک با علائم دیگر شما قابل رد است؛ سندرم شوک سمی معمولاً با فشار خون پایین و مشکلات کلیوی همراه است.
- واکنش به داروها: بثورات ناشی از حساسیت بیش از حد به یک داروی خاص میتواند شبیه بثورات سرخک باشد. اما اگر اخیراً در معرض هیچ دارویی قرار نگرفتهاید، پزشک میتواند به سرعت این را رد کند. اگر هنوز سوالی وجود دارد، پس از ترک مصرف دارو مشخص میشود زیرا زمانی که دارو از سیستم بدن شما خارج شد، بثورات از بین میروند.
- مننژوکوکسمی: این عفونت باکتریایی که توسط همان نوع باکتری ایجاد میشود که باعث مننژیت میشود، ممکن است علائم بسیار مشابه سرخک از جمله بثورات پوستی داشته باشد. آزمایش خون مشخص میکند که آیا شما به این عفونت یا سرخک مبتلا هستید.
- تب خالدار کوه راکی: این بیماری باکتریایی توسط کنه منتشر میشود و همچنین علائمی مشابه سرخک از جمله بثورات پوستی دارد. با آزمایش خون یا بیوپسی پوست تشخیص داده میشود.
- مونونوکلئوز عفونی: این عفونت ویروسی که برای بسیاری از ما صرفاً به عنوان “مونو” شناخته میشود، ممکن است با علائم مشابهی، از جمله بثورات، به ویژه پس از مصرف آنتیبیوتیکهای خاص، ظاهر شود. آزمایش خون میتواند مونو را رد یا تایید کند.
سوالات متداول
-
چه بیماریهایی را میتوان با سرخک اشتباه گرفت؟
سایر بیماریهایی که باعث علائم تنفسی و بثورات پوستی میشوند ممکن است با سرخک اشتباه گرفته شوند. اینها میتواند شامل آبله مرغان، روزئولا، سرخجه، بیماری دست و پا و دهان، بیماری پنجم، مخملک، سندرم شوک سمی یا واکنش آلرژیک باشد. یک ارائه دهنده مراقبتهای بهداشتی میتواند تشخیص را بر اساس علائم، معاینه و آزمایش خون انجام دهد.
-
آزمایش تیتر برای سرخک چیست؟
آزمایش تیتر نشان میدهد که آیا آنتیبادیهای IgG در خونتان وجود دارد یا خیر، که میتواند به این معنی باشد که شما واکسینه شدهاید، نسبت به سرخک مصون هستید یا قبلاً به ویروس آلوده شدهاید و آیا بهبود یافتهاید. پزشک شما یک نمونه خون برای انجام آزمایش میگیرد.
-
آیا باید برای تشخیص سرخک به پزشک مراجعه کنم؟
بله. این بیماری در ابتدا بر اساس علائمی مانند تب، بثورات و لکههای دهان تشخیص داده میشود. با این حال، ممکن است این علائم را با سایر بیماریها اشتباه گرفت. شما باید به یک ارائه دهنده مراقبتهای بهداشتی مراجعه کنید تا تأیید کند که بیماری مانند مخملک یا مونونوکلئوز ندارید چرا که به درمانهای متفاوتی نیاز دارد.
پیشگیری از سرخک
تنها راه پیشگیری از این بیماری، تزریق واکسن سرخک، اوریون و سرخجه (MMR) است.
واکسن MMR حدود 93 درصد از سرخک محافظت میکند. دوز بوستر دوم، که در سال 1990 توصیه شد، به بهبود اثربخشی واکسن سرخک به بیش از 97٪ کمک می کند.
در حالی که همیشه مهم است که مطمئن شوید شما و اعضای خانوادهتان در مورد واکسیناسیون خود به روز هستید، به ویژه در مورد سرخک مهم است که این کار را قبل از سفر به خارج از ایالات متحده انجام دهید.
موارد سرخک در ایالات متحده از زمان برنامه واکسیناسیون سرخک که در سال 1963 آغاز شد تا بیش از 99 درصد کاهش یافته است. نگرانی درباره بسیاری از کشورهای جهان (در حال توسعه و غیره) همچنان وجود دارد.
واکسیناسیون
بهترین راه برای جلوگیری از این بیماری این است که با تزریق واکسن MMR در برابر این بیماری بسیار مسری مصونیت پیدا کنید.
از آنجاییکه کودکان معمولاً در 12 تا 15 ماهگی (نخستین دوز) و دوباره در 4 تا 6 سالگی (دوز تقویت کننده) با واکسن MMR واکسینه میشوند، به خاطر داشته باشید که این بدان معناست که نوزادان قبل از آن در معرض خطر ابتلا به سرخک هستند. پس از دریافت اولین واکسن MMR، کودکان نوپا و پیشدبستانی نیز در معرض خطر ابتلا به سرخک هستند، زیرا پس از تزریق اولین واکسن MMR فقط تا حدی مصونیت به وجود میآید.
چه کسانی باید واکسینه شوند؟
واکسن MMR برای همه کودکان توصیه میشود. واکسن اول باید حدود 12 تا 15 ماهگی و واکسن دوم در سنین 4 تا 6 سالگی درست قبل از ورود به مهدکودک تزریق شود. کودکی که قصد دارد قبل از واکسینه شدن به خارج از کشور سفر کند، باید توسط پزشک متخصص اطفال ویزیت شود تا واکسن اولیه را دریافت کند.
بزرگسالانی که واکسینه نشدهاند باید حداقل یک دوز دریافت کنند. کسانی که در بخش مراقبتهای بهداشتی یا در محیط مدرسه یا دانشگاه کار میکنند در معرض خطر بیشتری قرار دارند و باید دو دوز را ظرف 28 روز از یکدیگر دریافت کنند.
اگر قصد بارداری دارید، باید با پزشک خود مشورت کنید تا از مصونیت نسبت به سرخک مطمئن شوید، زیرا ابتلا به این بیماری در دوران بارداری میتواند برای فرزند شما بسیار خطرناک باشد. اگر ایمنی ندارید، حداقل یک ماه قبل از بارداری یک دوز MMR دریافت کنید. CDC میگوید دریافت نسخه M-M-R II واکسن MMR در هنگام شیردهی بیخطر است.
اگر قصد دارید در دوران شیردهی با پریوریکس واکسینه شوید، با پزشک خود مشورت کنید. مشخص نیست که آیا اجزای این واکسن MMR در شیر انسان دفع می شود یا خیر.
بزرگسالان
والدینی که در جریان آخرین شیوع سرخک هستند، احتمالاً مشاهده کردهاند که فقط کودکان واکسینه نشده نیستند که به این بیماری مبتلا میشوند. بزرگسالانی که در برابر سرخک واکسینه نشدهاند، یا به احتمال زیاد، کاملاً واکسینه نشدهاند، اغلب در حین سفر به خارج از ایالات متحده به سرخک مبتلا شدهاند.
درست مانند بچهها، بزرگسالانی که در سال 1957 یا بعد از آن متولد شدهاند، اگر قرار است در معرض عوامل سرخک قرار بگیرند یا قصد دارند به خارج از ایالات متحده سفر کنند، باید دو دوز MMR دریافت کنند. تصور میشود افرادی که قبل از سال 1957 به دنیا آمدهاند در برابر این بیماری مصون هستند.
از آنجاییکه طرح واکسیناسیون سرخک برای دریافت دوزهای تقویت کننده MMR به کودکان تا سال 1990 معمول نشد، این امکان وجود دارد که بسیاری از بزرگسالانی که قبل از سال 1986 به دنیا آمدهاند، به طور کامل واکسینه نشده و در برابر این بیماری محافظت نشده باشند. بزرگسالانی که پس از سال 1986 متولد شدهاند، احتمالاً در سال 1990، زمانی که چهار ساله بودند، دوز تقویتکننده MMR را دریافت کردهاند.
ممکن است نیاز باشد بزرگسالان به انجام کارهای زیر بپردازند:
اگر بین سالهای 1963 و 1967 با واکسنهای غیرفعال سرخک اصلی واکسینه شدهاید، مجدداً با دو دوز MMR واکسینه شوید.
اگر میخواهید در یک موسسه آموزشی پس از دوره متوسطه دانشجو باشید یا در یک مرکز مراقبتهای بهداشتی کار کنید، دوز دوم MMR را دریافت کنید.
به یاد داشته باشید، واکسیناسیون سرخک یک راه ایمن و موثر برای کمک به محافظت از خود در برابر این بیماری و کمک به جلوگیری از شیوع بیشتر سرخک است.
موقعیتهای خاص
مواردی وجود دارد که توصیه میشود کودکان واکسنهای MMR خود را زودتر از برنامه ایمن سازی توصیه شده دریافت کنند، به خصوص کودکانی که به خارج از ایالات متحده سفر میکنند. برای این کودکان، مرکز کنترل و پیشگیری از بیماری (CDC) بیان میکند که واکسن MMR را میتوان به نوزادان تا شش ماهگی تزریق کرد.
کودکانی که حداقل 12 ماه دارند باید دو دوز MMR دریافت کنند، اگر که قصد سفر به خارج از کشور را دارند.
اگر موارد سرخک در ایالات متحده همچنان در حال افزایش باشد، این میتواند در مقطعی به توصیه کلیتری تبدیل شود. کتابچه راهنمای CDC برای نظارت بر بیماریهای قابل پیشگیری با واکسن بیان میکند: «برای شیوع بیماریهایی با انتقال پایدار در سطح جامعه، که نوزادان کمتر از 12 ماه را تحت تأثیر قرار میدهد، بخشهای بهداشت میتوانند واکسیناسیون نوزادان 6 تا 11 ماهه را در نظر بگیرند.
طبق اظهارات CDC: “این دوز به عنوان یکی از دو دوز توصیه شده به حساب نمیآید. نوزادانی که یک دوز واکسن MMR را قبل از یک سالگی دریافت میکنند، باید دو دوز دیگر را طبق برنامه توصیه شده معمول دریافت کنند (یک دوز در 12 تا 15 ماهگی و دوز دیگر در 4 تا 6 سالگی یا حداقل 28 روز بعد). ”
چه کسانی نباید واکسینه شوند؟
زنان باردار و افرادی که سیستم ایمنی ضعیفی دارند نباید واکسن را دریافت کنند. زیرا این واکسن از ویروسهای زنده و ضعیف ساخته شده است، به این معنی که ویروسها به شکل ضعیفی هستند و نمیتوانند در افراد دارای سیستم ایمنی سالم زنده بمانند. در افرادی که سیستم ایمنی آنها ضعیف است، ویروس ضعیف شده ممکن است برای زنده ماندن و ایجاد عفونت به اندازه کافی قوی باشد. در زنان باردار، صرفاً یک اقدام احتیاطی است که قبل از دریافت واکسن MMR تا پس از زایمان صبر کنید.
به دلیل مواد اضافی واکسن MMR، افراد مبتلا به آلرژی شدید به ژلاتین یا آنتیبیوتیک نئومایسین نیز نباید واکسن را دریافت کنند. افرادی که واکنش شدید به واکسن قبلی MMR داشتهاند، نباید دوز دوم واکسن خود را دریافت کنند. اگر بیمار هستید، با ارائهدهنده مراقبتهای بهداشتی خود صحبت کنید در رابطه با تزریق واکسن صحبت کنید.
سفرهای بین المللی
اگر همه اعضای خانواده در مورد واکسن سرخک خود به روز نیستند، هیچ سفر بین المللی را برنامه ریزی نکنید. اکثر موارد شیوع این بیماری در حال حاضر با سفر یک فرد واکسینه نشده به خارج از کشور، به منطقهای با نرخ بالای سرخک آغاز میشود.
درحالیکه زمانی این سفر به معنای سفر به کشورهای جهان سوم یا کشورهای در حال توسعه بود، اکنون نرخ بالایی از سرخک در بسیاری از کشورهای اروپایی و سایر کشورهای صنعتی وجود دارد. این امر مهم این است که قبل از سفر به خارج از ایالات متحده، بدون توجه به اینکه خانواده شما قصد رفتن به کجا را دارند، به درستی واکسینه شوید.
قرار گرفتن در معرض عوامل سرخک و شیوع
اگر شما یا فرزندتان در معرض این بیماری هستید یا اگر در منطقه شما شیوع سرخک وجود دارد، باید موارد زیر را انجام دهید:
سوابق واکسن کودکتان را دوباره بررسی کنید تا مطمئن شوید که او دوزهای مناسب سن MMR را دریافت کرده است.
سوابق واکسیناسیون خود را مجدداً بررسی کنید زیرا اگر قبل از سال 1990 به دنیا آمده باشید، ممکن است دوز بوستر MMR را دریافت نکرده باشید.
همچنین سوابق واکسن خود را دوباره بررسی کنید تا ببینید آیا با واکسنهای غیرفعال سرخک اصلی از سال 1963 تا 1967 واکسینه شدهاید یا خیر، چرا که اینها به اندازه MMR جدیدتر موثر نبوده و باید تکرار شود.
در صورت شیوع این بیماری و عدم دریافت دوز پس از مواجهه با واکسن MMR برای کودکی که واکسینه نشده است تا 21 روز باید قرنطینه شود.
ایمنی
واکسن MMR بسیار ایمن است. درصد کمی از کودکان در محل تزریق واکسن دچار بثورات خفیف، تب، یا درد یا تورم میشوند. تبهای شدیدی که باعث تشنج میشوند گهگاه گزارش شده است، اما نادر هستند و با مشکلات طولانی مدت همراه نبودهاند. تورم مفاصل ممکن است در درصد بسیار کمی از بیماران، معمولا در نوجوانان و بزرگسالان رخ دهد.
درباره اوتیسم
مطالعهای که توسط دکتر اندرو ویکفیلد در سال 1998 در مجله پزشکی لنست منتشر شد، واکسن MMR را به عنوان یک علت اوتیسم معرفی کرد. وحشت گسترده در مورد این موضوع منجر به کاهش قابل توجه تعداد کودکان دریافت کننده واکسن MMR شد. این اتفاق منجر به افزایش تعداد موارد سرخک، اوریون و سرخجه شد.
یک جلسه انضباطی در سال 2009 توسط شورای پزشکی عمومی مشخص کرد که دکتر ویکفیلد اطلاعات بیماران را دستکاری کرده است و این مطالعه بیاعتبار شده است.
بسیاری از مطالعات به خوبی طراحی شده و هیچ ارتباطی را بین MMR و اوتیسم نشان ندادهاند.
در 12 فوریه 2009، یک دادگاه فدرال ایالات متحده حکم داد که واکسنها باعث اوتیسم نمیشوند.
سرخک یک بیماری قابل پیشگیری است. اگر خودتان علیه این بیماری واکسینه نشدهاید، نمیتوانید انتظار داشته باشید که واکسیناسیون گسترده دیگران برای ایمن نگه داشتن شما کافی است.
سوالات متداول
-
چگونه میتوانم از شیوع سرخک جلوگیری کنم؟
اگر واکسینه شده باشید، خطر کمی برای ابتلا به این بیماری یا انتشار آن وجود دارد. اگر شما یا فرزندتان به طور کامل واکسینه نشدهاید یا نمیتوانید واکسینه شوید، باید از همان شیوههای بهداشتی مناسب پیروی کنید که به محافظت از شما در برابر هر ویروسی کمک میکند. دستهای خود را مرتب بشویید؛ تمام سطوح را پاک کنید؛ پس از تماس با هر سطح احتمالی آلوده به چشم، بینی یا دهان خود دست نزنید. و از تماس با هر کسی که ممکن است بیمار باشد اجتناب کنید.
-
آیا بزرگسالان نیاز به تزریق واکسن تقویت کننده سرخک دارند؟
خیر. اگر واکسن سرخک را در کودکی یا بزرگسالی دریافت کردهاید، نیاز به واکسن دیگری ندارید. با این حال، مهم است که بدانید واکسن در دو دوز به فاصله حداقل چهار هفته دریافت شده است. در مورد واکسن سرخک (که به عنوان بخشی از واکسن MMR ارائه میشود)، واکسن دوم تقویت کننده نیست، بلکه به تضمین ایمنی کامل کمک میکند.
همچنین بخوانید:




سلام نگران پسرمم چند روزیه بدنش پره جوش شده
به پزشک مراجعه کنید