مقدمهای بر سرطان مجرای صفراوی
سرطان زمانی شروع میشود که سلولهای بدن شروع به رشد خارج از کنترل میکنند. سلولها تقریباً در هر قسمت از بدن میتوانند به سرطان تبدیل شوند و سپس به سایر قسمتهای بدن گسترش یابند.
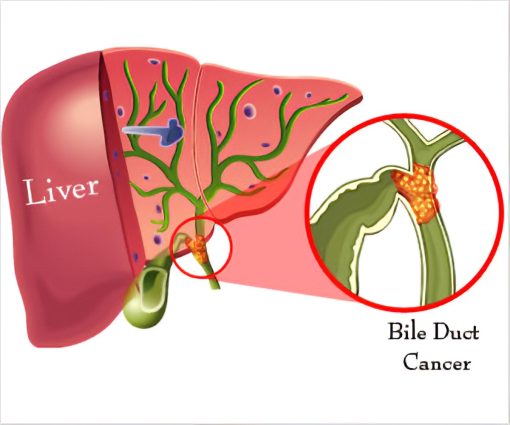
سرطان مجرای صفراوی – همچنین به عنوان کلانژیوکارسینوم (cholangiocarcinoma) شناخته میشود – در یک مجرای صفراوی شروع میشود. برای درک این سرطان، دانستن اطلاعاتی در مورد مجاری صفراوی و کارهایی که معمولا انجام میدهند، به شما کمک میکند.
در مورد مجاری صفراوی
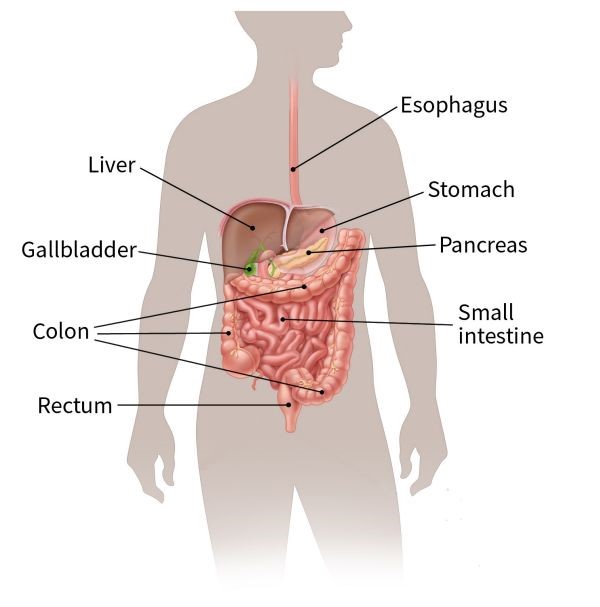
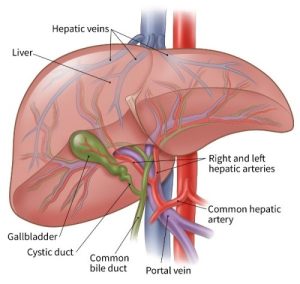
مجاری صفراوی (bile ducts) مجموعه ای از لولههای نازک هستند که از کبد به روده کوچک میروند. وظیفه اصلی آنها این است که اجازه دهند مایعی به نام صفرا (bile) از کبد (liver) و کیسه صفرا (gallbladder) به روده کوچک (small intestine) برود، جایی که به هضم چربیهای موجود در غذا کمک میکنند.
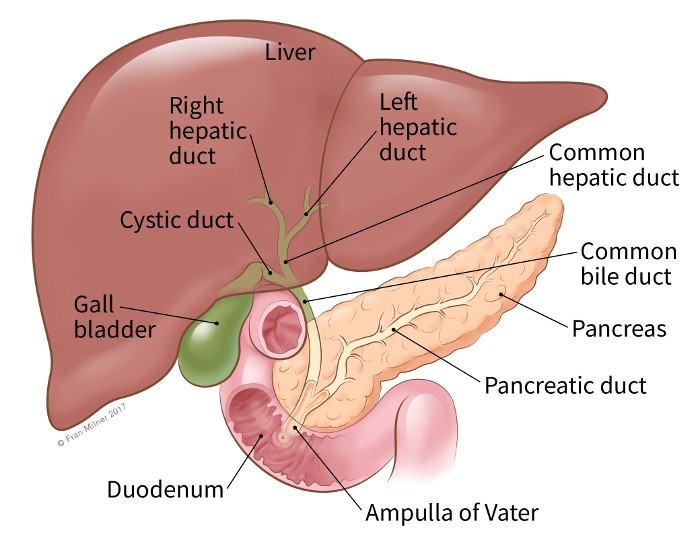
قسمتهای مختلف سیستم مجرای صفراوی نامهای مختلفی دارند. در کبد آن را به عنوان تعداد بسیاری از لولههای کوچک (به نام مجرای یا ductules) شروع میشود. مجراها به هم میرسند و لولههای کوچکی به نام مجرا (ducts) را تشکیل میدهند. این مجراها به مجاری بزرگتر و سپس به مجاری کبدی چپ و راست ادغام میشوند. همه این مجاری در داخل کبد، مجاری صفراوی داخل کبدی (intrahepatic bile ducts) نامیده میشوند.
مجاری کبدی چپ و راست از کبد خارج شده و به هم میپیوندند و مجرای کبدی مشترک را در ناحیه ای به نام هیلوم (hilum) تشکیل میدهند. پایین تر، کیسه صفرا (gallbladder، عضو کوچکی که صفرا را ذخیره میکند) توسط مجرای کوچکی به نام مجرای کیستیک (cystic duct) به مجرای مشترک کبدی (common hepatic duct) متصل میشود. این مجرای ترکیبی مجرای صفراوی مشترک (common bile duct) نامیده میشود.
مجرای صفراوی مشترک قبل از اینکه به مجرای پانکراس بپیوندد از قسمتی از لوزالمعده (pancreas) عبور میکند و به قسمت اول روده کوچک (اثنی عشر یا duodenum) در آمپول Vater تخلیه میشود.
انواع سرطان مجرای صفراوی بر اساس مکان
سرطان مجرای صفراوی (کلانژیوکارسینوما) میتواند در هر بخشی از سیستم مجرای صفراوی شروع شود. بر اساس محل شروع سرطانها (تصویر زیر را ببینید)، آنها به 3 نوع مختلف گروه بندی میشوند:
- سرطانهای مجرای صفراوی داخل کبدی (Intrahepatic bile duct cancers)
- سرطانهای مجرای صفراوی پیرامونی (Perihilar bile duct cancers، همچنین هیلار یا hilar نامیده میشود).
- سرطانهای دیستال مجرای صفراوی (Distal bile duct cancers)
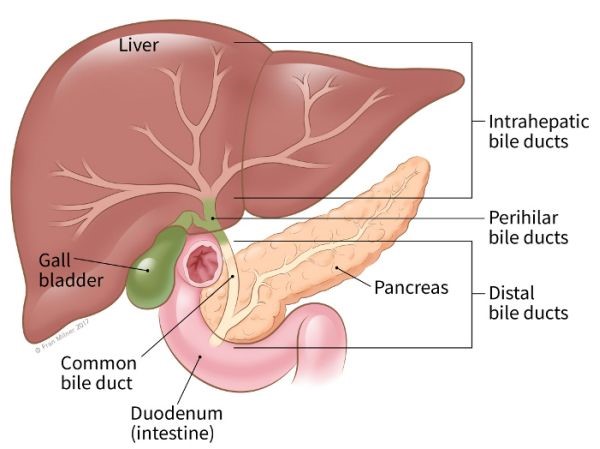
سرطانهای مجرای صفراوی داخل کبدی
این سرطانها از شاخههای کوچکتر مجرای صفراوی داخل کبد شروع میشوند. گاهی اوقات آنها را با سرطانهایی که از سلولهای کبدی شروع میشود (کارسینوم سلولهای کبدی) اشتباه میگیرند و اغلب به همان روش نیز درمان میشوند.
سرطان مجرای صفراوی پیرامونی (که به آن هیلار نیز گفته میشود).
این سرطانها از هیلوم (hilum) شروع میشوند، جایی که مجاری کبدی چپ و راست به هم متصل شده اند و از کبد خارج میشوند. به این سرطان تومورهای کلاتسکین (Klatskin tumors) نیز میگویند. این سرطانها همراه با سرطانهای دیستال مجرای صفراوی به عنوان سرطانهای مجرای صفراوی خارج کبدی (extrahepatic bile duct cancers) گروه بندی میشوند.
سرطانهای دیستال مجرای صفراوی
این سرطانها دورتر از مجرای صفراوی و نزدیکتر به روده کوچک یافت میشوند. مانند سرطانهای پیرامونی، اینها نیز سرطانهای مجرای صفراوی خارج کبدی هستند زیرا در خارج از کبد شروع میشوند.
سرطانهایی که در قسمتهای مختلف مجاری صفراوی شروع میشوند میتوانند علائم مختلفی ایجاد کنند.
انواع سرطان مجرای صفراوی بر اساس نوع سلولی
سرطانهای مجرای صفراوی را نیز میتوان بر اساس نحوه ظاهر سلولهای سرطانی در زیر میکروسکوپ به انواع مختلف تقسیم کرد.
تقریباً همه سرطانهای مجرای صفراوی کلانژیوکارسینوم هستند. این سرطانها نوعی آدنوکارسینوم (adenocarcinoma) هستند که در واقع سرطانی است که از سلولهای غده ای شروع میشود. کلانژیوکارسینوم از سلولهای غده ای (gland cells) که داخل مجاری را پوشانده اند، شروع میشود.
انواع دیگر سرطانهای مجرای صفراوی بسیار کمتر شایع هستند. این سرطانها شامل سارکوم (sarcomas)، لنفوم (lymphomas) و سرطانهای سلول کوچک (small cell cancers) است. این مبحث انواع نادر سرطان مجرای صفراوی را پوشش نمیدهد.
تومورهای خوش خیم مجرای صفراوی (Benign bile duct tumors)
همه تومورهای مجرای صفراوی سرطان نیستند. به عنوان مثال، هامارتوم مجرای صفراوی (bile duct hamartomas) و آدنوم مجرای صفراوی انواع تومورهای خوش خیم (غیر سرطانی) هستند.
سایر سرطانها در کبد
شایع ترین نوع سرطانی که در کبد شروع میشود – بسیار شایعتر از کلانژیوکارسینوما – کارسینوم سلولهای کبدی (hepatocellular carcinoma) است. این نوع سرطان از سلولهای اصلی تشکیل دهنده کبد شروع میشود.
سرطانهایی که از سایر اندامها مانند روده بزرگ یا راست روده شروع میشوند، گاهی اوقات میتوانند به کبد گسترش یابند (متاستاز). این سرطانهای متاستاتیک، سرطانهای واقعی کبدی نیستند. به عنوان مثال، سرطان کولورکتال که به کبد گسترش یافته است، هنوز سرطان روده بزرگ است، نه سرطان کبد.
درمان و چشم انداز سرطانی که به کبد متاستاز میکند با سرطانی که از کبد شروع میشود یکسان نیست. به همین دلیل، مهم است که بدانیم آیا تومور در کبد از مجاری صفراوی (کلانژیوکارسینوم)، خود بافت کبد (کارسینوم هپاتوسلولار)، یا اندام دیگری شروع شده و به کبد گسترش یافته است.
آمار کلیدی برای سرطان مجرای صفراوی
سرطان مجرای صفراوی (کلانژیوکارسینوما) نادر است. سالانه حدود 8000 نفر در ایالات متحده به آن مبتلا میشوند. این عدد شامل هر دو سرطان داخل کبدی (intrahepatic) و خارج کبدی (extrahepatic) مجرای صفراوی است. اما تعداد واقعی موارد احتمالاً بیشتر است زیرا تشخیص این سرطانها دشوار است و برخی موارد نیز ممکن است به اشتباه به عنوان انواع دیگر سرطان طبقه بندی شوند.
سرطان مجرای صفراوی در آسیای جنوب شرقی شایع تر است، بیشتر به این دلیل که عفونت انگلی که میتواند باعث سرطان مجرای صفراوی شود در آن جا بسیار شایع تر است.
سرطان مجرای صفراوی میتواند در سنین پایینتر رخ دهد اما عمدتاً در افراد مسن دیده میشود.
میانگین سنی افرادی که در ایالات متحده مبتلا به سرطان مجاری صفراوی داخل کبدی هستند 70 سال و برای سرطان مجاری صفراوی خارج کبدی 72 سال است.
شانس زنده ماندن بیماران مبتلا به سرطان مجرای صفراوی تا حد زیادی به محل سرطان و پیشرفت آن در زمان تشخیص بستگی دارد.
علائم و نشانههای سرطان مجرای صفراوی
سرطان مجرای صفراوی معمولاً علائم یا علائمی را تا اواخر دوره بیماری ایجاد نمیکند، اما گاهی اوقات علائم ممکن است زودتر ظاهر شده و منجر به تشخیص زود هنگام بیماری شوند. اگر سرطان در مراحل اولیه تشخیص داده شود، درمان ممکن است بهتر عمل کند.
زمانی که سرطان مجرای صفراوی علائمی را ایجاد میکند، معمولاً به این دلیل است که مجرای صفراوی مسدود شده است. علائم معمولاً به این بستگی دارد که آیا سرطان در مجاری داخل کبد (intrahepatic) یا در مجاری خارج از کبد (extrahepatic) است و شامل موارد زیر میباشد:
زردی (Jaundice)
به طور معمول، صفرا توسط کبد ساخته شده و در روده آزاد میشود. زردی زمانی رخ میدهد که کبد نتواند از شر صفرا خلاص شود. صفرا حاوی ماده شیمیایی زرد متمایل به سبز رنگی به نام بیلی روبین (bilirubin) است. در نتیجه، بیلی روبین به جریان خون برگشته و در قسمتهای مختلف بدن ته نشین میشود. زردی اغلب به صورت زردی پوست و در قسمت سفید چشم دیده میشود.
زردی شایع ترین علامت سرطان مجرای صفراوی است اما در بیشتر مواقع، زردی ناشی از سرطان نیست. بیشتر اوقات این علامت به دلیل هپاتیت (التهاب کبد) یا سنگ کیسه صفرا که به مجرای صفراوی رسیده است، ایجاد میشود. اما هر زمان که زردی رخ داد، باید فورا به پزشک مراجعه شود.
خارش
بیلی روبین اضافی در پوست نیز میتواند باعث خارش شود. اکثر افراد مبتلا به سرطان مجرای صفراوی متوجه خارش میشوند.
مدفوع با رنگ روشن یا چرب
بیلی روبین به ایحاد رنگ قهوه ای مدفوع کمک میکند، بنابراین اگر به رودهها نرسد، ممکن است رنگ مدفوع فرد روشن تر شود.
اگر سرطان آزاد شدن صفرا و شیره پانکراس را در روده مسدود کند، ممکن است فرد نتواند غذاهای چرب را هضم کند. چربی هضم نشده همچنین میتواند باعث رنگ پریدگی غیر معمول در مدفوع شود. این چربیها همچنین ممکن است حجیم، چرب و شناور در توالت باشند.
ادرار تیره
وقتی سطح بیلی روبین در خون بالا میرود، میتواند از ادرار خارج شده و آن را تیره کند.
درد شکم (belly)
سرطانهای اولیه مجرای صفراوی به ندرت باعث درد میشوند اما تومورهای بزرگتر ممکن است باعث بروز درد شکم، به ویژه در زیر دندهها و در سمت راست شوند.
از دست دادن اشتها یا کاهش وزن
افراد مبتلا به سرطان مجرای صفراوی ممکن است احساس گرسنگی نکنند و بدون تلاشی برای انجام این کار وزن کم کنند.
تب
برخی از افراد مبتلا به سرطان مجرای صفراوی دچار تب میشوند.
تهوع و استفراغ
اینها علائم رایج سرطان مجرای صفراوی نیستند اما ممکن است در افرادی که در نتیجه انسداد مجرای صفراوی دچار عفونت (کلانژیت یا cholangitis) میشوند، رخ دهند. این علائم اغلب همراه با تب دیده میشوند.
به خاطر داشته باشید: سرطان مجرای صفراوی نادر است. این علائم به احتمال زیاد ناشی از چیزی غیر از سرطان مجرای صفراوی است. به عنوان مثال، افراد مبتلا به سنگ کیسه صفرا بسیاری از این علائم را دارند و دلایل بسیار شایعتری برای بروز درد شکم نسبت به سرطان مجرای صفراوی وجود دارد. همچنین، هپاتیت (hepatitis، کبد ملتهب که اغلب به دلیل عفونت با ویروس ایجاد میشود) یکی از علل شایع یرقان است.
با این حال، اگر هر یک از این مشکلات را دارید، مهم است که فوراً به پزشک مراجعه کنید تا بتوان علت را پیدا کرده و در صورت نیاز آن را درمان کرد.
مراحل سرطان مجرای صفراوی
مرحله سرطان، میزان سرطان در بدن را توصیف میکند. این کار به تعیین اینکه سرطان چقدر جدی است و بهترین روش درمان آن کمک میکند. پزشکان همچنین هنگام صحبت در مورد آمار بقا و زنده مانی بیماران از مرحله سرطان استفاده میکنند.
مرحله سرطان مجرای صفراوی با نتایج معاینه فیزیکی، تصویرب رداری و سایر آزمایشات و در صورت انجام با نتایج جراحی مشخص میشود.
سیستم TNM کمیته مشترک سرطان آمریکا (AJCC)
یک سیستم مرحله بندی روشی استاندارد برای تیم مراقبت از سرطان است تا میزان سرطان را تعیین کند. سیستم اصلی مورد استفاده برای توصیف مراحل سرطان مجرای صفراوی، سیستم TNM کمیته مشترک آمریکایی سرطان (AJCC) است. در واقع 3 سیستم مرحله بندی مختلف برای سرطان مجرای صفراوی بسته به اینکه از کجا شروع میشود، وجود دارد:
- سرطانهای مجرای صفراوی داخل کبدی (آنهایی که از کبد شروع میشوند)
- سرطانهای مجرای صفراوی پیرامونی (هیلار) (آنهایی که از هیلوم، ناحیه بیرون از کبد شروع میشوند)
- سرطانهای دیستال مجرای صفراوی (آنهایی که از سیستم مجرای صفراوی دورتر شروع میشوند)
تقریباً همه سرطانهای مجرای صفراوی از درونی ترین لایه دیواره مجرای صفراوی به نام مخاط (mucosa) شروع میشوند. با گذشت زمان آنها میتوانند از طریق دیواره به سمت خارج مجرای صفراوی رشد کنند.
اگر تومور از طریق دیواره مجرای صفراوی رشد کند، میتواند به عروق خونی، اندامها و سایر ساختارهای مجاور حمله کند. همچنین ممکن است به رگهای لنفاوی یا خونی نزدیک رشد کند و از آن جا به غدد لنفاوی مجاور یا سایر قسمتهای بدن گسترش یابد.
قابل برداشت (Resectable) در مقابل غیر قابل برداشت (unresectable)
سیستم مرحله بندی TNM جزئیاتی دقیق از میزان گسترش سرطان مجرای صفراوی ارائه داده و به پزشکان ایده ای را در مورد وضعیت آتی (چشم انداز) فرد میدهد.
اما برای اهداف درمانی، پزشکان اغلب از یک سیستم سادهتر استفاده میکنند که بر اساس اینکه آیا سرطان احتمالاً میتواند با جراحی برداشته شود یا نه، عمل میکند:
- سرطانهای قابل برداشت (Resectable cancers) به آن دسته از سرطانهایی گفته میشود که پزشکان معتقدند میتوان آنها را به طور کامل با جراحی از بین برد.
- سرطانهای غیر قابل برداشت (Unresectable cancers) بیش از حد گسترش یافته اند یا در مکانهای بسیار حساسی قرار دارند که نمیتوان به طور کامل توسط جراحی برداشته شوند.
به طور کلی، اکثر سرطانهای مرحله 0، I و II و احتمالاً برخی از سرطانهای مرحله III قابل برداشتن هستند، در حالی که اکثر تومورهای مرحله III و IV غیر قابل برداشت میباشند. اما این مسئله به عوامل دیگری نیز بستگی دارد، مانند اندازه و محل سرطان و اینکه آیا فرد به اندازه کافی برای جراحی سالم است یا خیر.
چه چیزی باعث ایجاد سرطان مجرای صفراوی میشود؟
ما علت دقیق اکثر سرطانهای مجرای صفراوی را نمیدانیم اما محققان برخی از عوامل خطرزایی را پیدا کرده اند که احتمال ابتلای فرد به سرطان مجرای صفراوی را افزایش میدهد. به نظر میرسد ارتباطی بین این سرطان و چیزهایی که مجاری صفراوی را تحریک و ملتهب میکنند وجود دارد، خواه این عوامل سنگ مجرای صفراوی، آلودگی به انگل یا چیز دیگری باشند.
دانشمندان شروع به فهم این موضوع کرده اند که چگونه التهاب ممکن است منجر به تغییرات خاصی در DNA سلولها شود که باعث میشود آنها خارج از کنترل رشد کنند و سرطان را تشکیل دهند. DNA ماده شیمیایی در هر یک از سلولهای ما است که ژنهای ما را میسازد – دستور العملهایی برای نحوه عملکرد سلولهای ما.
- ژنهایی که زمان رشد سلولها، تقسیم به سلولهای جدید و مرگ را کنترل میکنند، انکوژن (oncogenes) نامیده میشوند.
- ژنهایی که تقسیم سلولی را کند میکنند یا باعث مرگ سلولها در زمان مناسب میشوند، ژنهای سرکوب کننده تومور (tumor suppressor genes) نامیده میشوند.
سرطانها میتوانند در اثر تغییرات DNA (جهش) ایجاد شوند که انکوژنها را فعال میکنند یا ژنهای سرکوب کننده تومور را خاموش میکنند. برای تبدیل شدن سلول به سرطان معمولاً تغییرات در بسیاری از ژنهای مختلف لازم است.
ما معمولا شبیه والدین خود هستیم زیرا آنها منبع DNA ما هستند. اما DNA بر چیزی بیشتر از ظاهر ما تأثیر میگذارد. برخی از افراد جهشهای DNA را از والدین خود به ارث میبرند که خطر ابتلا به سرطانهای خاص را تا حد زیادی افزایش میدهد. اما تصور نمیشود که جهشهای ژنی ارثی باعث ایجاد بسیاری از سرطانهای مجرای صفراوی شوند.
جهشهای ژنی مربوط به سرطان مجرای صفراوی معمولاً در طول زندگی به دست میآیند تا اینکه ارثی باشند. به عنوان مثال، تغییرات اکتسابی در ژن سرکوبگر تومور TP53 در اکثر سرطانهای مجرای صفراوی یافت میشود. ژنهای دیگری که ممکن است در سرطان مجرای صفراوی نقش داشته باشند عبارتند از KRAS، HER2 و ALK.
برخی از تغییرات ژنی که منجر به سرطان مجرای صفراوی میشوند ممکن است ناشی از التهاب باشد. اما گاهی علت این تغییرات مشخص نیست. بسیاری از تغییرات ژنی ممکن است فقط رویدادهای تصادفی باشند که گاهی اوقات در داخل سلول اتفاق میافتند، بدون اینکه علت خارجی داشته باشند.
عوامل خطرزای سرطان مجرای صفراوی
عامل خطرزا هر چیزی است که بر شانس ابتلا به بیماری مانند سرطان تأثیر میگذارد. سرطانهای مختلف عوامل خطرزای متفاوتی دارند. برخی از عوامل خطرزا مانند سیگار کشیدن را میتوان تغییر داد. سایر موارد، مانند سن یا سابقه خانوادگی فرد، قابل تغییر نیستند.
اما داشتن یک عامل خطرزا یا حتی بسیاری از این عوامل به این معنی نیست که فرد به این بیماری مبتلا میشود. بسیاری از افرادی که به این بیماری مبتلا میشوند، عوامل خطرزای شناخته شده کمی دارند یا اصلاً چنین عوامل شناخته شده ای را دارا نیستند.
محققان برخی از عوامل خطرزایی را یافته اند که احتمال ابتلای فرد به سرطان مجرای صفراوی را افزایش میدهد.
بیماریهای خاص کبدی یا مجاری صفراوی
افرادی که التهاب مزمن (طولانی) مجاری صفراوی دارند، خطر ابتلا به سرطان مجرای صفراوی را در خود افزایش میدهند. برخی از شرایط و مشکلات کبدی یا مجاری صفراوی میتواند باعث این امر شود، این موارد عبارتند از:
- کلانژیت اسکلروزان اولیه (Primary sclerosing cholangitis یا PSC)، وضعیتی که در آن التهاب مجاری صفراوی (کلانژیت) منجر به تشکیل بافت اسکار (اسکلروز یا sclerosis) میشود. افراد مبتلا به PSC خطر ابتلا به سرطان مجرای صفراوی را در خود افزایش میدهند. علت التهاب معمولاً مشخص نیست. بسیاری از افراد مبتلا به این بیماری همچنین دارای التهاب روده بزرگ هستند که به آن کولیت اولسراتیو (ulcerative colitis) میگویند.
- سنگهای مجرای صفراوی که بسیار شبیه اما بسیار کوچکتر از سنگهای صفراوی هستند، همچنین میتوانند باعث ایجاد التهاب شوند که خطر ابتلا به سرطان مجرای صفراوی را افزایش میدهد.
- بیماری کیست کلدوک (Choledochal cyst disease) یک بیماری نادر که برخی از افراد با آن متولد میشوند. این بیماری باعث ایجاد کیسههای پر از صفرا در امتداد مجاری صفراوی میشود. (کلدوکال به معنای ارتباط با مجرای صفراوی مشترک است.) اگر بیماری درمان نشود، صفرای نشسته در این کیسهها باعث التهاب دیواره مجرا میشود. سلولهای دیواره مجرای اغلب دارای مناطقی از تغییرات پیش سرطانی هستند که با گذشت زمان، میتوانند به سرطان مجرای صفراوی تبدیل میشود.
- عفونتهای کبدی که در برخی از کشورهای آسیایی زمانی که مردم ماهی خام یا بد پخته شده را که به این کرمهای انگلی ریز آلوده شده اند میخورند، رخ میدهند. در انسان، این فلوکها (flukes) در مجاری صفراوی زندگی میکنند و میتوانند باعث سرطان مجرای صفراوی شوند. انواع مختلفی از فلوکهای کبدی وجود دارد. آنهایی که بیشترین ارتباط را با خطر سرطان مجرای صفراوی دارند Clonorchis sinensis و Opisthorchis viverrini هستند. عفونت فلوک کبدی (Liver fluke infection) در ایالات متحده نادر است اما میتواند افرادی را که به آسیا سفر میکنند، تحت تاثیر قرار دهد.
- ناهنجاریهایی که در آن مجرای صفراوی و مجرای پانکراس به طور معمول به هم میرسند که میتواند به شیرههای گوارشی از لوزالمعده اجازه دهد تا به مجاری صفراوی برگشت (بازگشت) کنند. این جریان معکوس صفرا را از حرکت در مجاری صفراوی آن طور که باید باز میدارد.
افراد مبتلا به این ناهنجاریها بیشتر در معرض خطر ابتلا به سرطان مجرای صفراوی هستند.
- سیروز (Cirrhosis) که آسیب به کبد ناشی از بافت اسکار (scar tissue) است. این بیماری توسط محرکهایی مانند الکل و بیماریهایی مانند هپاتیت ایجاد میشود. مطالعات نشان داده اند که این عارضه خطر ابتلا به سرطان مجرای صفراوی را افزایش میدهد.
- عفونت با ویروس هپاتیت B یا ویروس هپاتیت C که خطر ابتلا به سرطانهای مجرای صفراوی داخل کبدی را افزایش میدهد. این امر ممکن است حداقل تا حدی به این دلیل باشد که عفونتهای طولانی مدت با این ویروسها نیز میتواند منجر به سیروز شود.
سایر بیماریهای نادر کبدی و مجرای صفراوی که ممکن است خطر ابتلا به سرطان مجرای صفراوی را افزایش دهند عبارتند از بیماری کبد پلی کیستیک (polycystic liver disease) و سندرم کارولی (Caroli syndrome، اتساع مجاری صفراوی داخل کبدی در بدو تولد).
بیماری التهابی روده (Inflammatory bowel disease)
بیماری التهابی روده شامل کولیت اولسراتیو (ulcerative colitis) و بیماری کرون (Crohn’s disease) است. افراد مبتلا به این بیماریها در معرض خطر ابتلا به سرطان مجرای صفراوی هستند.
سن بالاتر
افراد مسن بیشتر از افراد جوان به سرطان مجرای صفراوی مبتلا میشوند. اکثر افرادی که به سرطان مجرای صفراوی مبتلا میشوند در دهه 60 یا 70 زندگی خود هستند.
قومیت و جغرافیا
در ایالات متحده، خطر ابتلا به سرطان مجرای صفراوی در میان آمریکاییهای اسپانیایی تبار در بالاترین حد است. در سرتاسر جهان، سرطان مجرای صفراوی در آسیای جنوب شرقی و چین بسیار شایع تر است که عمدتاً به دلیل نرخ بالای عفونت با فلوکهای کبدی در این مناطق میباشد.
چاقی
اضافه وزن یا چاقی میتواند خطر ابتلا به سرطانهای کیسه صفرا و مجاری صفراوی را افزایش دهد. این امر میتواند به این دلیل باشد که چاقی خطر ابتلا به سنگ کیسه صفرا و سنگهای مجرای صفراوی و همچنین خطر ابتلا به بیماری کبد چرب غیر الکلی (non-alcoholic fatty liver disease) را افزایش میدهد.
اما ممکن است راههای دیگری نیز وجود داشته باشد که اضافه وزن میتواند منجر به سرطان مجرای صفراوی شود، مانند تغییر در میزان برخی هورمونها.
بیماری کبد چرب غیر الکلی (non-alcoholic fatty liver disease)
بیماری کبد چرب غیر الکلی تجمع چربی اضافی در سلولهای کبد است که توسط الکل ایجاد نمیشود. با گذشت زمان، این عارضه میتواند باعث تورم و زخم شود که میتواند به سرطان تبدیل شود.
قرار گرفتن در معرض توروتراست (Thorotrast)
یک ماده رادیواکتیو به نام Thorotrast (دی اکسید توریم) به عنوان ماده کنتراست برای اشعه ایکس تا دهه 1950 استفاده میشد. مشخص شد که این ماده خطر ابتلا به سرطان مجرای صفراوی و همچنین برخی از انواع سرطان کبد را افزایش میدهد و بنابراین دیگر مورد استفاده قرار نمیگیرد.
سابقه خانوادگی
به نظر میرسد سابقه سرطان مجرای صفراوی در خانواده شانس ابتلای فرد به این سرطان را افزایش میدهد اما این خطر همچنان کم است زیرا این یک بیماری نادر است. اکثر سرطانهای مجرای صفراوی در افرادی که سابقه خانوادگی این بیماری را دارند، یافت نمیشود.
دیابت
افراد مبتلا به دیابت (نوع 1 یا نوع 2) بیشتر در معرض خطر ابتلا به سرطان مجرای صفراوی هستند. این افزایش خطر زیاد نیست و خطر کلی سرطان مجرای صفراوی در افراد مبتلا به دیابت هنوز کم است.
الکل
افرادی که الکل مصرف میکنند بیشتر در معرض ابتلا به سرطان مجرای صفراوی داخل کبدی قرار دارند. این خطر در کسانی که مشکلات کبدی ناشی از نوشیدن الکل دارند، بیشتر است.
سایر عوامل خطرزای احتمالی
مطالعات فاکتورهای دیگری را پیدا کردهاند که ممکن است خطر ابتلا به سرطان مجرای صفراوی را افزایش دهند، اما ارتباط این عوامل آن چنان واضح نیست. این عوامل شامل موارد زیر میشوند:
- سیگار کشیدن
- پانکراتیت مزمن (Chronic pancreatitis، التهاب طولانی مدت پانکراس)
- عفونت با HIV (ویروسی که باعث ایدز میشود)
- قرار گرفتن در معرض آزبست (asbestos)
- قرار گرفتن در معرض رادون (radon) یا سایر مواد شیمیایی رادیواکتیو
- قرار گرفتن در معرض دیوکسین (dioxin)، نیتروزامینها (nitrosamines) یا بی فنیلهای پلی کلره (polychlorinated biphenyls یا PCB)
آیا میتوان از سرطان مجرای صفراوی پیشگیری کرد؟
هیچ راه شناخته شده ای برای پیشگیری از اکثر سرطانهای مجرای صفراوی در ایالات متحده وجود ندارد. بسیاری از عوامل خطرزای شناخته شده برای سرطان مجرای صفراوی، مانند سن، قومیت و ناهنجاریهای مجرای صفراوی، خارج از کنترل ما هستند. اما کارهایی وجود دارد که میتوانید انجام دهید که ممکن است به کاهش خطر ابتلا به این بیماری کمک کند.
رسیدن به وزن سالم و حفظ آن یکی از راههای مهمی است که فرد ممکن است با رعایت آنها خطر ابتلا به سرطان مجرای صفراوی و همچنین بسیاری از انواع دیگر سرطان را کاهش دهد.
انجمن سرطان آمریکا توصیه میکند که افراد سعی کنند وزن سالمی و فعالیت بدنی داشته باشند و از یک الگوی غذایی سالم پیروی کنند که شامل مصرف مقدار زیادی میوه، سبزیجات و غلات کامل است و مصرف گوشتهای قرمز و فرآوری شده، غذاهای بسیار فرآوری شده و نوشیدنیهای شیرین را محدود یا قطع میکند.
راههای دیگری که افراد ممکن است بتوانند با انجام آنها خطر ابتلا به سرطان مجرای صفراوی را کاهش دهند، عبارتند از:
- برای جلوگیری از عفونت با این ویروس و سیروزی که میتواند ایجاد کند، علیه ویروس هپاتیت B (HBV) واکسینه شوید.
- اقدامات احتیاطی را برای جلوگیری از عفونتهای منتقله از راه خون یا مقاربتی مانند HBV و سایر ویروسها (مانند ویروس هپاتیت C) برای کمک به پیشگیری از سیروز انجام دهید.
- عفونتهای هپاتیت (مانند B و C) را برای کمک به پیشگیری از سیروز درمان کنید.
- از مصرف الکل اجتناب کرده یا آن را محدود کنید. اگر مشروب میخورید، بیش از 1 نوشیدنی در روز برای زنان یا 2 نوشیدنی در روز برای مردان مصرف نکنید.
- سیگار را ترک کنید (یا أصلا آن را شروع نکنید).
- از خود در برابر قرار گرفتن در معرض مواد شیمیایی خاص محافظت کنید (به عوامل خطرزا برای سرطان مجرای صفراوی مراجعه کنید).
آیا سرطان مجرای صفراوی زود تشخیص داده میشود؟
فقط تعداد کمی از سرطانهای مجرای صفراوی قبل از گسترش بیش از حدی که میتوان آنها را با جراحی خارج کرد، یافت میشوند.
مجاری صفراوی در اعماق بدن قرار دارند، بنابراین تومورهای کوچک را نمیتوان در طول معاینات فیزیکی معمولی دید یا آنها را احساس کرد.
هیچ آزمایش خون یا آزمایش دیگری وجود ندارد که بتواند به طور قابل اعتمادی سرطان مجرای صفراوی را زود تشخیص دهد تا به عنوان آزمایش غربالگری مفید باشد. (غربالگری آزمایش بررسی وجود سرطان در افرادی است که هیچ علامتی ندارند.) به همین دلیل، اکثر سرطانهای مجرای صفراوی تنها پس از رشد سرطان به اندازه کافی برای ایجاد علائم یا نشانهها یافت میشوند.
شایع ترین علامت یرقان، زردی پوست و چشم است که به دلیل مسدود شدن مجرای صفراوی ایجاد میشود.
آزمایشات مربوط به سرطان مجرای صفراوی
بیشتر سرطانهای مجرای صفراوی تا زمانی که فرد به دلیل داشتن علائم به پزشک مراجعه نمیکند، پیدا نمیشوند.
تاریخچه پزشکی و معاینه فیزیکی
اگر دلیلی برای مشکوک بودن احتمال ابتلا به سرطان مجرای صفراوی وجود داشته باشد، پزشک شما میخواهد سابقه پزشکی کامل شما را برای بررسی عوامل خطرزا و کسب اطلاعات بیشتر در مورد علائم شما داشته باشد.
یک معاینه فیزیکی برای بررسی علائم سرطان مجرای صفراوی یا سایر مشکلات سلامتی انجام میشود. اگر فرد مشکوک به ابتلا به سرطان مجرای صفراوی باشد، معاینه بیشتر بر روی شکم (belly) متمرکز میشود تا هرگونه توده، حساسیت یا تجمع مایع را بررسی کند. پوست و قسمت سفید چشم از نظر وجود زردی (رنگ مایل به زرد) بررسی میشود.
اگر علائم و یا نتایج معاینه فیزیکی حاکی از ابتلا به سرطان مجرای صفراوی باشد، آزمایشهایی انجام میشود. این آزمایشها میتوانند شامل تستهای آزمایشگاهی، تستهای تصویر برداری و سایر روشها باشند.
آزمایش خون
آزمایشات مربوط به عملکرد کبد و کیسه صفرا
ممکن است آزمایشات آزمایشگاهی برای تعیین میزان بیلی روبین در خون شما انجام شود. بیلی روبین ماده شیمیایی است که باعث زردی میشود. وجود مشکلات در مجاری صفراوی، کیسه صفرا یا کبد میتواند سطح بیلی روبین خون را افزایش دهد.
پزشک همچنین ممکن است آزمایشاتی را برای اندازه گیری آلبومین (albumin)، آنزیمهای کبدی (آلکالین فسفاتاز، AST، ALT و GGT) و برخی مواد دیگر در خون شما انجام دهد. ممکن است این آزمایشها، آزمایشات عملکرد کبد (liver function tests) نامیده شود.
آنها میتوانند به تشخیص بیماری در مجرای صفراوی، کیسه صفرا یا کبد کمک کنند. اگر سطح این مواد بیشتر باشد، ممکن است به انسداد مجرای صفراوی اشاره کند اما نمیتوانند نشان دهند که دلیل آن سرطان است یا دلایل دیگری دخیل اند.
تومور مارکرها (Tumor markers)
تومور مارکرها موادی هستند که توسط سلولهای سرطانی ساخته شده و گاهی اوقات در خون یافت میشوند. افراد مبتلا به سرطان مجرای صفراوی ممکن است دارای سطوح خونی بالایی از نشانگرهایی به نام CEA و CA 19-9 باشند.
سطوح بالای این نشانگرها اغلب به معنای وجود سرطان است اما سطوح بالای آن میتواند ناشی از انواع دیگر سرطان یا حتی مشکلاتی غیر از سرطان باشد. همچنین، همه سرطانهای مجرای صفراوی این نشانگرهای تومور را نمیسازند، بنابراین سطوح پایین یا طبیعی همیشه به معنای عدم وجود سرطان نیست.
با این حال، این آزمایشها گاهی اوقات میتوانند بعد از تشخیص سرطان مجرای صفراوی مفید باشند. اگر سطح این نشانگرها بالا باشد، میتوان آنها را در طول زمان دنبال کرد تا به بررسی عملکرد روند درمانی کمک کند.
تستهای تصویر برداری
تستهای تصویر برداری از اشعه ایکس، میدانهای مغناطیسی یا امواج صوتی برای ایجاد تصاویری از داخل بدن شما استفاده میکنند. آزمایشهای تصویر برداری را میتوان به دلایل مختلفی انجام داد، از جمله:
- برای جستجوی مناطق مشکوک که ممکن است سرطانی باشند.
- کمک به پزشک برای هدایت سوزن بیوپسی به ناحیه مشکوک برای گرفتن نمونه برای آزمایش
- برای فهم میزان گسترش سرطان
- برای کمک به تصمیم گیری در مورد روند درمانی
- برای کمک به یافتن اینکه آیا روش درمانی مؤثر است یا خیر.
- برای جستجوی علائم عود سرطان پس از درمان
آزمایشهای تصویر برداری اغلب میتوانند انسداد مجرای صفراوی را نشان دهند. اما اغلب نمیتوانند نشان دهند که انسداد ناشی از وجود یک تومور است یا یک مشکل کمتر جدی مانند بافت اسکار وجود دارد.
افرادی که سرطان مجرای صفراوی دارند (یا ممکن است داشته باشند) ممکن است یک یا چند مورد از این آزمایشها را انجام دهند:
سونوگرافی (Ultrasound)
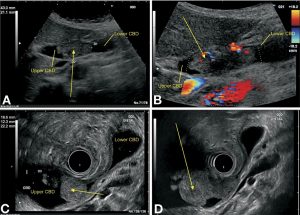
اولتراسوند از امواج صوتی و پژواک آنها برای ایجاد تصاویری از داخل بدن استفاده میکند. ابزار کوچکی به نام مبدل، امواج صوتی را منتشر میکند و پژواکها را در حین بازگشت از اندامهای داخل بدن دریافت میکند. پژواکها توسط کامپیوتر به تصویر روی صفحه تبدیل میشوند.
سونوگرافی شکمی (Abdominal ultrasound): این اغلب اولین آزمایش تصویر برداری است که در افرادی که علائمی مانند زردی یا درد در سمت راست بالای شکم دارند، انجام میشود. این کار یک آزمایش آسان بوده و از تشعشع استفاده نمیکند. شما به سادگی روی یک میز دراز میکشید در حالی که یک تکنسین مبدل را روی پوست روی شکم شما حرکت میدهد.
این نوع سونوگرافی همچنین میتواند برای هدایت سوزن به ناحیه یا غدد لنفاوی مشکوک استفاده شود تا بتوان سلولها را برداشت (بیوپسی) کرده و زیر میکروسکوپ مشاهده کرد. این روش بیوپسی سوزنی با هدایت اولتراسوند (ultrasound-guided needle biopsy) نامیده میشود.
سونوگرافی آندوسکوپی (Endoscopic) یا لاپاراسکوپی (laparoscopic): در این تکنیکها، پزشک مبدل اولتراسوند را در داخل بدن شما و نزدیکتر به مجرای صفراوی قرار میدهد. این روش تصاویر را با جزئیات بیشتری نسبت به سونوگرافی استاندارد ارائه میدهد.
مبدل در انتهای یک لوله نازک و روشن قرار دارد که یک دوربین روی آن قرار دارد. این لوله یا از طریق دهان، از طریق معده به پایین و به روده کوچک در نزدیکی مجاری صفراوی (سونوگرافی آندوسکوپی) یا از طریق یک برش جراحی کوچک در پوست بدن شما (سونوگرافی لاپاراسکوپی) به بدن وارد میشود.
اگر تومور وجود داشته باشد، پزشک ممکن است بتواند میزان رشد و گسترش آن را ببیند که همین امر میتواند به برنامه ریزی برای جراحی کمک کند.
سونوگرافی ممکن است بتواند بزرگ شدن غدد لنفاوی مجاور را نشان دهد که میتواند نشانه ای از رسیدن سرطان به آنها باشد. بیوپسی سوزنی (Needle biopsy) از نواحی مشکوک نیز ممکن است انجام شود.
اسکن توموگرافی کامپیوتری (Computed tomography یا CT)
سی تی اسکن از اشعه ایکس برای ایجاد تصاویر مقطعی دقیق از بدن شما استفاده میکند. میتوان از آن در موارد زیر استفاده کرد:
- با نشان دادن تومورها در ناحیه به تشخیص سرطان مجرای صفراوی کمک میکند.
- به مرحله بندی سرطان کمک میکند (فهم این که سرطان تا چه حد گسترش یافته است). سی تی اسکن میتواند اندامهای نزدیک مجرای صفراوی (مخصوصاً کبد) و همچنین غدد لنفاوی و اندامهای دور دست را که سرطان ممکن است به آنها گسترش یافته باشد را نشان دهد.
- نوعی CT که به آنژیوگرافی سی تی (CT angiography) معروف است میتواند برای بررسی رگهای خونی اطراف مجاری صفراوی استفاده شود. این روش میتواند به تعیین اینکه آیا جراحی یک گزینه مناسب است یا خیر، کمک کند.
- یک سوزن بیوپسی را به داخل تومور مشکوک هدایت کند. این روش بیوپسی سوزنی با هدایت CT نامیده میشود. برای انجام این کار، روی میز سی تی اسکن میمانید در حالی که پزشک سوزن بیوپسی را از طریق پوست شما وارد و به سمت توده پیش میبرد. سی تی اسکن تا زمانی که سوزن در داخل توده قرار گیرد، تکرار میشود. سپس مقدار کمی از بافت (نمونه) از طریق سوزن خارج میشود.
اسکن تصویر برداری رزونانس مغناطیسی (Magnetic resonance imaging یا MRI)
مانند سی تی اسکن، اسکن ام آر آی تصاویر دقیقی از بافتهای نرم بدن نشان میدهد. اما در اسکن MRI به جای اشعه ایکس از امواج رادیویی و آهنرباهای قوی استفاده میشود. ماده حاجب به نام گادولینیوم (gadolinium) ممکن است قبل از اسکن به داخل ورید تزریق شود تا جزئیات را بهتر ببینید.
اسکن MRI میتواند جزئیات زیادی را ارائه دهد و برای مشاهده مجاری صفراوی و سایر اندامها بسیار مفید باشد. گاهی اوقات آنها میتوانند به تشخیص تومور خوش خیم (غیر سرطانی) از سرطانی کمک کنند. انواع خاصی از اسکن MRI نیز ممکن است در افرادی که میتوانند سرطان مجرای صفراوی داشته باشند، استفاده شود:
- کلانژیوپانکراتوگرافی MR (MRCP یا MR cholangiopancreatography) میتواند برای مشاهده مجاری صفراوی استفاده شود و در زیر در بخش کلانژیوگرافی توضیح داده شده است.
- آنژیوگرافی MR (MRA یا MR angiography) به عروق خونی نگاه میکند و همچنین در بخش آنژیوگرافی پوشش داده شده است.
کلانژیوگرافی (Cholangiography)
کولانژیوگرافی یک آزمایش تصویر برداری است که مجاری صفراوی را بررسی میکند تا ببیند آیا مسدود، تنگ یا متسع شدهاند یا خیر. این روش میتواند نشان دهد که آیا ممکن است کسی توموری داشته باشد که مجرای را مسدود میکند یا خیر. همچنین میتوان از آن برای کمک به برنامه ریزی جراحی استفاده کرد. انواع مختلفی از کلانژیوگرافی وجود دارد که هر کدام مزایا و معایب متفاوتی دارند.
کلانژیوپانکراتوگرافی رزونانس مغناطیسی (Magnetic resonance cholangiopancreatography یا MRCP): این روشی برای گرفتن تصاویر مجاری صفراوی با همان نوع دستگاهی است که برای MRIهای استاندارد استفاده میشود. بر خلاف انواع دیگر کلانژیوگرافی در این روش نه از آندوسکوپ و نه ماده حاجب IV استفاده میشود.
از آن جایی که این روش غیر تهاجمی است (هیچ چیزی در بدن شما قرار نمیگیرد)، پزشکان اغلب در صورتی که فقط به تصاویری از مجاری صفراوی نیاز داشته باشند از MRCP استفاده میکنند. این آزمایش را نمیتوان برای گرفتن نمونههای بیوپسی از تومورها یا قرار دادن استنت (stents، لولههای کوچک) در مجاری برای باز نگه داشتن آنها استفاده کرد.
کلانژیوپانکراتوگرافی رتروگراد آندوسکوپی (Endoscopic retrograde cholangiopancreatography یا ERCP): در این روش، پزشک یک لوله بلند و انعطاف پذیر (اندوسکوپ) را از گلوی شما، از طریق معده و به قسمت اول روده کوچک عبور میدهد. این کار معمولاً در حالی انجام میشود که بیهوش هستید (داروی خواب آلود به شما داده میشود). یک کاتتر (catheter، لوله) کوچک از انتهای آندوسکوپ به مجرای صفراوی مشترک منتقل میشود.
مقدار کمی رنگ کنتراست (contrast dye) از طریق کاتتر تزریق میشود. این رنگ به مشخص کردن مجاری صفراوی و مجرای پانکراس در هنگام عکس برداری با اشعه ایکس کمک میکند.
تصاویر میتوانند تنگی یا انسداد این مجاری را نشان دهند. این آزمایش تهاجمی تر از MRCP است اما این مزیت را دارد که به پزشک اجازه میدهد از سلولها یا مایعات برای آزمایش نمونه برداری کند. ERCP همچنین میتواند برای قرار دادن یک استنت (یک لوله کوچک) در مجرای استفاده شود تا به باز نگه داشتن آن کمک کند.
کلانژیوگرافی ترانس کبدی از راه پوست (Percutaneous transhepatic cholangiography یا PTC): در این روش، پزشک یک سوزن نازک و تو خالی را از طریق پوست شکم شما وارد مجرای صفراوی داخل کبد میکند. داروهایی از طریق خط IV به شما داده میشود تا قبل از انجام این آزمایش شما را بیهوش کند.
از یک بی حس کننده موضعی نیز برای بی حس کردن ناحیه قبل از قرار دادن سوزن استفاده میشود. سپس یک رنگ کنتراست از طریق سوزن تزریق میشود و در حین عبور از مجاری صفراوی اشعه ایکس گرفته میشود.
مانند ERCP، این آزمایش همچنین میتواند برای نمونه برداری از مایع یا بافت یا قرار دادن استنت (لوله کوچک) در مجرای صفراوی برای باز نگه داشتن آن استفاده شود. از آن جایی که PTC تهاجمی تر است، این روش معمولاً استفاده نمیشود مگر اینکه ERCP قبلاً آزمایش شده باشد یا به دلایلی نتوان آن را انجام داد.
آنژیوگرافی (Angiography)
آنژیوگرافی یا آنژیوگرام یک آزمایش اشعه ایکس برای بررسی عروق خونی داخل و اطراف کبد و مجاری صفراوی است. یک لوله پلاستیکی نازک به نام کاتتر به داخل یک سرخرگ کشیده میشود و مقدار کمی رنگ کنتراست برای مشخص کردن رگهای خونی تزریق میشود.
سپس اشعه ایکس گرفته میشود. این تصاویر نشان میدهند که آیا جریان خون در جایی مسدود یا تحت تأثیر یک تومور قرار گرفته است و همچنین رگهای خونی غیر طبیعی در آن ناحیه را نیز نشان میدهد.
این آزمایش همچنین میتواند نشان دهد که آیا سرطان مجرای صفراوی از طریق دیواره رگهای خونی رشد کرده است یا خیر. این اطلاعات عمدتاً برای کمک به جراحان در تصمیم گیری در مورد اینکه آیا سرطان را میتوان برداشت و برای کمک به برنامه ریزی عمل استفاده میشود.
آنژیوگرافی را میتوان با سی تی اسکن (سی تی آنژیوگرافی) یا ام آر آی (آنژیوگرافی MR) نیز انجام داد.
این روشها بیشتر مورد استفاده قرار میگیرند زیرا بدون نیاز به کاتتر اطلاعاتی در مورد عروق خونی به ما میدهند. ممکن است همچنان به خط IV نیاز داشته باشید تا در طول تصویر برداری، رنگ کنتراست به جریان خون شما تزریق شود.
تستهای دیگر
پزشکان همچنین ممکن است از ابزارهای ویژه (آندوسکوپی) برای ورود به بدن استفاده کنند تا نگاه مستقیم تری به مجرای صفراوی و نواحی مجاور داشته باشند. اسکوپها (scopes) ممکن است از طریق برشهای کوچک جراحی (بریدگی) یا از طریق ورودیهای طبیعی بدن مانند دهان عبور داده شوند.
لاپاراسکوپی (Laparoscopy)
لاپاراسکوپی نوعی جراحی است. پزشک یک لوله نازک با یک منبع نور و یک دوربین فیلم برداری کوچک در انتهای آن (لاپاراسکوپ) را از طریق یک برش کوچک (بریدگی) در جلوی شکم شما قرار میدهد تا مجاری صفراوی، کیسه صفرا، کبد، بافتها و سایر اندامهای مجاور را مشاهده کند. (گاهی اوقات بیش از یک برش ایجاد میشود.) این جراحی معمولاً در اتاق عمل انجام میشود در حالی که از داروها برای خواب عمیق و عدم احساس درد (بیهوشی عمومی) در طول جراحی استفاده میشود.
لاپاراسکوپی میتواند به پزشکان در برنامه ریزی جراحی یا سایر درمانها و به تعیین مرحله (وسعت) سرطان کمک کند. در صورت نیاز، پزشکان همچنین میتوانند از ابزارهای مخصوصی که از طریق برشها وارد میشوند، استفاده کنند تا نمونههای بیوپسی را برای آزمایش خارج کنند. لاپاراسکوپی اغلب قبل از جراحی برای برداشتن سرطان انجام میشود تا اطمینان حاصل شود که تومور میتواند به طور کامل برداشته شود.
کلانژیوسکوپی (Cholangioscopy)
این روش را میتوان در طول ERCP انجام داد (به مباحث بالا مراجعه کنید). دکتر یک لوله فیبر نوری بسیار نازک را با یک دوربین کوچک در انتهای آن از طریق لوله بزرگتر مورد استفاده برای ERCP عبور میدهد. از آن جا میتوان آن را به داخل مجاری صفراوی وارد کرد. این کار به پزشک اجازه میدهد تا هرگونه انسداد، سنگ یا تومور را ببیند و حتی از آنها نمونه برداری کند.
بیوپسی (Biopsy)
آزمایشهای تصویر برداری ممکن است نشان دهند که سرطان مجرای صفراوی وجود دارد اما در بسیاری از موارد نمونههایی از سلولها یا بافت مجرای صفراوی برداشته شده (بیوپسی) و برای اطمینان از تشخیص با میکروسکوپ بررسی میشود.
اما بیوپسی همیشه قبل از جراحی برای سرطان مجرای صفراوی احتمالی انجام نمیشود. اگر آزمایشات تصویر برداری توموری را در مجرای صفراوی نشان دهد، پزشک ممکن است تصمیم بگیرد که مستقیماً به عمل جراحی ادامه دهد و تومور را به عنوان سرطان مجرای صفراوی درمان کند (به مبحث جراحی برای سرطان مجرای صفراوی مراجعه کنید).
انواع بیوپسی
روشهای زیادی برای گرفتن نمونه بیوپسی برای تشخیص سرطان مجرای صفراوی وجود دارد.
در حین کولانژیوگرافی: اگر ERCP یا PTC انجام شود، ممکن است در طول عمل نمونه ای از صفرا برای جستجوی سلولهای سرطانی در مایع جمع آوری شود. سلولهای مجرای صفراوی و قطعات ریز بافت مجرای صفراوی را نیز میتوان با خراشیدن صفرا خارج کرد.
به جای تزریق رنگ کنتراست و گرفتن عکس با اشعه ایکس (مانند ERCP یا PTC)، پزشک یک برس کوچک با دسته بلند و انعطاف پذیر را از طریق آندوسکوپ یا سوزن به بدن وارد میکند. انتهای برس برای خراش دادن سلولها و قطعات کوچک بافت از پوشش مجرای صفراوی استفاده میشود. سپس با میکروسکوپ آنها را بررسی میکنند.
در طول کلانژیوسکوپی: نمونههای بیوپسی نیز میتوانند در طول کلانژیوسکوپی گرفته شوند. این آزمایش به پزشک اجازه میدهد تا سطح داخلی مجرای صفراوی را ببیند و از نواحی مشکوک نمونه برداری کند.
بیوپسی سوزنی (Needle biopsy): برای این آزمایش، یک سوزن نازک و توخالی از طریق پوست و بدون ایجاد بریدگی در پوست وارد تومور میشود. (پوست ابتدا با یک بی حس کننده موضعی بی حس میشود.) سوزن معمولاً با استفاده از سونوگرافی یا سی تی اسکن به داخل محل هدایت میشود. هنگامی که تصاویر نشان میدهند که سوزن در تومور است، سلولها و یا مایع به داخل سوزن کشیده میشوند و برای انجام آزمایش به آزمایشگاه فرستاده میشوند.
در بیشتر موارد، این کار به عنوان نمونه برداری با سوزن ظریف (fine needle aspiration یا FNA) انجام میشود که از یک سوزن بسیار نازک متصل به سرنگ برای مکیدن (اسپیراسیون) نمونهای از سلولها استفاده میکند. گاهی اوقات، FNA سلولهای کافی برای تشخیص قطعی را دریافت نمیکند، بنابراین بیوپسی سوزنی مرکزی (core needle biopsy) که از سوزنی کمی بزرگتر برای گرفتن نمونه بزرگتر استفاده میکند، ممکن است انجام شود.
تستهای آزمایشگاهی بر روی نمونههای بیوپسی
علاوه بر مشاهده نمونههای بیوپسی با میکروسکوپ برای مشاهده اینکه آیا آنها حاوی سلولهای سرطانی هستند، ممکن است آزمایشهای آزمایشگاهی دیگری نیز روی نمونهها انجام شود.
به عنوان مثال، سلولهای سرطانی در نمونههای بیوپسی (یا نمونههای جراحی) ممکن است برای وجود تغییرات ژنی یا پروتئینی خاص (که گاهی اوقات نشانگرهای زیستی نامیده میشوند)، مانند تغییرات در ژنهای FGFR2 و IDH1 آزمایش شوند. این کار میتواند به تعیین اینکه آیا داروهای هدفمند خاص ممکن است در درمان سرطان مفید باشند یا خیر، کمک کند.
جراحی (Surgery) برای سرطان مجرای صفراوی
2 نوع کلی جراحی برای سرطان مجرای صفراوی وجود دارد: جراحی بالقوه درمانی (قابل برداشت و غیرقابل برداشت) و جراحی تسکینی.
جراحی بالقوه درمانی (Potentially curative surgery) برای سرطان مجرای صفراوی
قابل برداشت (Resectable، جراحی بالقوه درمانی) به این معنی است که آزمایشهای تصویر برداری یا نتایج جراحیهای قبلی نشان میدهد که جراح میتواند تمام سرطان را همراه با حاشیه (margin) بافت سالم اطراف آن حذف کند.
تنها درصد کمی از سرطانهای مجرای صفراوی در ابتدا قابل برداشت هستند.
اگر جراحی بالقوه درمانی در نظر گرفته میشود، ممکن است بخواهید گزینه دومی را دریافت کنید یا حتی به یک مرکز بزرگ سرطان معرفی شوید. تقریباً همه پزشکان موافق هستند که جراحی تنها شانس واقعی را برای درمان افراد مبتلا به سرطان مجرای صفراوی ارائه میدهد.
اما در مورد اینکه سرطان مجرای صفراوی چقدر میتواند پیشرفته باشد و هنوز با جراحی قابل درمان است، اختلاف نظر وجود دارد. جراحی مورد نیاز برای سرطان مجرای صفراوی اغلب پیچیده است و به یک جراح مجرب نیاز دارد. این عملها اغلب در مراکز اصلی سرطان انجام میشوند.
اگر تومور قابل برداشتن نباشد، به این معنی است که پزشکان فکر میکنند سرطان بسیار پیشرفته است، بیش از حد گسترش یافته است یا در مکانی بسیار حساس قرار گرفته است که نمیتوان به طور کامل توسط جراحی برداشته شود.
لاپاراسکوپی برای برنامه ریزی جراحی مجرای صفراوی
اگر تیم جراحی شما در حال برنامه ریزی برای جراحی درمانی هستند، ابتدا ممکن است لاپاراسکوپی (نوعی جراحی جزئی) را انجام دهند تا هر گونه گسترش سرطان که میتواند جراحی درمانی را از گزینهها حذف کند، بررسی کنند.
این روش در آزمایشات سرطان مجرای صفراوی توضیح داده شده است. در طول لاپاراسکوپی، جراح میتواند به دنبال مناطقی از سرطان باشد که در آزمایشهای تصویر برداری نشان داده نشدهاند. اگر سرطان قابل برداشت باشد، لاپاراسکوپی نیز میتواند به برنامه ریزی برای برداشتن آن کمک کند.
جراحی برای برداشتن سرطان مجرای صفراوی میتواند عوارض جانبی جدی داشته باشد و بسته به میزان گسترده بودن آن، ممکن است چند هفته برای بهبودی نیاز داشته باشید. اگر احتمال درمان سرطان شما بسیار کم است، حتماً مزایا و معایب جراحی یا سایر روشهای درمانی را که به زمان بهبودی زیادی نیاز دارند، بسنجید.
درک هدف هر عمل جراحی برای سرطان مجرای صفراوی، فواید و خطرات احتمالی آن و اینکه چگونه این جراحی ممکن است بر کیفیت زندگی شما تأثیر بگذارد، بسیار مهم است.
جراحی برای سرطانهای مجرای صفراوی قابل برداشت
برای سرطانهای قابل برداشت، نوع عمل بستگی به محل سرطان دارد.
- سرطانهای مجرای صفراوی داخل کبدی (Intrahepatic) در مجاری صفراوی هستند که در داخل کبد قرار دارند. برای درمان این سرطانها، جراح بخشی از کبد حاوی سرطان را برش میدهد. برداشتن بخشی از کبد هپاتکتومی جزئی نامیده میشود. گاهی اوقات این بدان معناست که یک لوب کامل (قسمت راست یا چپ) کبد باید برداشته شود. این عمل لوبکتومی کبدی نامیده میشود و یک عمل پیچیده است که به یک تیم جراحی مجرب نیاز دارد. اگر مقدار کبد برداشته شده خیلی زیاد نباشد، کبد همچنان به طور طبیعی کار میکند زیرا توانایی رشد مجدد دارد.
- سرطان مجرای صفراوی پیرامونی (Perihilar bile duct cancer) در جایی ایجاد میشود که شاخههای مجاری صفراوی ابتدا از کبد خارج میشوند. جراحی برای این سرطانها پیچیده است و به مهارت زیادی نیاز دارد. معمولا بخشی از کبد همراه با مجرای صفراوی، کیسه صفرا، غدد لنفاوی مجاور و گاهی بخشی از پانکراس و روده کوچک برداشته میشود. سپس جراح مجاری باقی مانده را به روده کوچک متصل میکند. این یک عمل پیچیده است که میتواند منجر به بروز عوارض تهدید کننده زندگی برای برخی افراد شود.
- سرطانهای دیستال مجرای صفراوی (Distal bile duct cancers) در مجرای صفراوی در نزدیکی پانکراس و روده کوچک قرار دارند. همراه با مجرای صفراوی و غدد لنفاوی مجاور، جراح اغلب مجبور است بخشی از لوزالمعده و روده کوچک را بردارد. این عمل را یک برداشت ویپل (Whipple procedure) مینامند. مانند سایر عملها، این یک روش پیچیده است که به یک تیم جراحی با تجربه نیاز دارد.
جراحی برای سرطانهای مجرای صفراوی غیر قابل برداشت
جراحی برای سرطانهای غیر قابل برداشت (unresectable cancers) کمتر انجام میشو، اما مواردی وجود دارد که ممکن است مفید باشند.
پیوند کبد (Liver transplant)
برای برخی از افرادی که در مراحل اولیه سرطان مجرای صفراوی داخل کبدی یا پیرامونی غیر قابل برداشت هستند، برداشتن کبد و مجاری صفراوی و سپس پیوند کبد اهدا کننده ممکن است یک گزینه باشد. این روش در برخی موارد حتی ممکن است سرطان را درمان کند. اما گرفتن یک کبد جدید ممکن است آسان نباشد. مراکز زیادی بیماران مبتلا به سرطان مجرای صفراوی را در برنامههای پیوند خود نمیپذیرند.
همچنین، کبد کمی برای بیماران مبتلا به سرطان در دسترس است زیرا تمایل دارند که این کبدها را برای بیماریهای بیشتر قابل درمان مورد استفاده قرار دهند. افرادی که نیاز به پیوند دارند باید منتظر بمانند تا کبد در دسترس باشد که ممکن است برای برخی از افراد مبتلا به سرطان مجرای صفراوی خیلی طول بکشد.
یک گزینه ممکن است این باشد که یک اهدا کننده زنده (اغلب یکی از بستگان نزدیک) بخشی از کبد خود را برای پیوند بدهد. این عمل میتواند موفقیت آمیز باشد، اما خطراتی را برای اهدا کننده به همراه دارد. گزینه دیگر ممکن است درمان سرطان با شیمی درمانی (chemotherapy) و پرتو درمانی (radiation therapy) باشد. سپس زمانی که کبد در دسترس قرار گرفت، پیوند انجام میشود. نتایج کارآزمایی بالینی با استفاده از این رویکرد امیدوارکننده بوده است.
مانند سایر جراحیهای سرطان مجرای صفراوی، پیوند کبد یک عمل بزرگ با خطرات بالقوه (خونریزی، عفونت، عوارض ناشی از بیهوشی و غیره) است. اما خطرات دیگری نیز پس از این جراحی وجود دارد. پس از پیوند کبد، باید داروهایی برای کمک به سرکوب سیستم ایمنی بدن بیمار مصرف شود تا از دفع کبد جدید جلوگیری شود.
این داروها خطرات و عوارض جانبی خاص خود را دارند، به ویژه خطر ابتلا به عفونتهای جدی. برخی از داروهای مورد استفاده برای جلوگیری از رد پیوند میتوانند باعث فشار خون بالا، کلسترول بالا و دیابت شوند.
آنها همچنین میتوانند استخوانها و کلیهها را ضعیف کرده و منجر به ایجاد سرطان دیگری شوند. پس از پیوند کبد، آزمایش خون منظم برای بررسی علائم رد کبد مورد نیاز است. گاهی اوقات بیوپسی کبد نیز انجام میشود تا ببینند آیا رد پیوند در حال رخ دادن است یا خیر و آیا نیاز به تغییر داروها وجود دارد یا خیر.
جراحی تسکینی (Palliative surgery) برای سرطان مجرای صفراوی
جراحی تسکینی برای تسکین علائم یا درمان (یا حتی پیشگیری) از عوارضی مانند انسداد مجاری صفراوی انجام میشود. این نوع جراحی زمانی انجام میشود که سرطان بسیار گسترده باشد و به طور کامل برداشته نشود. انتظار نمیرود که جراحی تسکینی سرطان را درمان کند اما گاهی اوقات میتواند به فرد کمک کند تا احساس بهتری داشته باشد و گاهی اوقات حتی میتواند طول عمر فرد را طولانی تر کند.
در برخی موارد، پزشک ممکن است بر اساس اطلاعات موجود (تستهای تصویر برداری، لاپاراسکوپی و غیره) فکر کند که سرطان را میتوان برداشت (قابل برداشت است) اما پس از شروع جراحی مشخص میشود که سرطان بسیار پیشرفته است و نمیتوان آن را به طور کامل برداشت. در این موارد، جراح ممکن است همچنان سعی کند با استفاده از روشی متفاوت از علائم پیشگیری کرده یا آنها را تسکین دهد.
بای پس صفراوی (Biliary bypass)
جراح یک بای پس در اطراف تومور ایجاد میکند که مجرای صفراوی را مسدود میکند (با اتصال بخشی از مجرای صفراوی قبل از انسداد با بخشی از مجرای که از انسداد گذشته است). مجرای صفراوی نیز ممکن است به خود روده متصل شود. اغلب، کیسه صفرا برای ارائه بخشی از بای پس استفاده میشود. انواع مختلفی از عملهای بای پس صفراوی بر اساس محل انسداد ممکن است انجام شود. بای پس اجازه میدهد تا صفرا به داخل روده جریان یابد و میتواند به کاهش علائمی مانند زردی یا خارش کمک کند.
استنت گذاری (Stent placement)
اگر بای پس انجام نشود، جراح ممکن است یک لوله پلاستیکی یا فلزی قابل انبساط (به نام استنت) را در داخل مجرای صفراوی قرار دهد تا آن را باز نگه دارد و اجازه دهد صفرا جریان یابد.
جراحی تسکینی با جزئیات بیشتری در بخش درمان تسکینی برای سرطان مجرای صفراوی توضیح داده شده است.
خطرات و عوارض احتمالی جراحی مجرای صفراوی
خطرات و عوارض جانبی جراحی به وسعت عمل و سلامت کلی فرد قبل از جراحی بستگی دارد. یکی دیگر از عوامل کلیدی این است که کبد چقدر خوب کار میکند. همه جراحیها دارای خطراتی هستند، از جمله احتمال خونریزی، لخته شدن خون، عفونت، عوارض ناشی از بیهوشی، ذات الریه و حتی مرگ در موارد نادر.
افراد تا مدتی پس از جراحی درد ناشی از برش جراحی را خواهند داشت اما معمولاً میتوان این درد را با داروها کنترل کرد.
جراحی برای سرطان مجرای صفراوی یک عمل بزرگ است که ممکن است به معنای برداشتن بخشهایی از سایر اندامها باشد. این کار میتواند تأثیر زیادی بر بهبودی و سلامت فرد پس از جراحی داشته باشد. مشکلات جدی بوجود آمده بلافاصله پس از جراحی میتواند شامل نشت صفرا به شکم، عفونت و نارسایی کبد باشد. از آن جایی که بیشتر اندامهای برداشته شده در هضم غذا نقش دارند، مشکلات مربوط به غذا خوردن و تغذیه ممکن است بعد از جراحی نگران کننده باشد.
پرتو درمانی (Radiation Therapy) برای سرطان مجرای صفراوی
پرتو درمانی از پرتوها یا ذرات پر انرژی برای از بین بردن سلولهای سرطانی استفاده میکند. پرتو درمانی اغلب برای درمان سرطان مجرای صفراوی استفاده نمیشود، با این حال، ممکن است به روشهای زیر مورد استفاده قرار گیرد:
- پس از جراحی برای برداشتن سرطان: به این روش درمان کمکی (adjuvant therapy) میگویند. این کار برای از بین بردن رسوبات ریز سلولهای سرطانی که پس از جراحی باقی میمانند اما برای دیدن بسیار کوچک هستند، استفاده میشود. همه پزشکان موافق نیستند که پرتو درمانی کمکی مفید است.
- قبل از جراحی برای سرطانهایی که ممکن است خارج شوند: برخی از پزشکان ممکن است از پرتو درمانی قبل از جراحی برای سرطانهای خاصی که تصور میشود قابل برداشت (removable) هستند، استفاده کنند. این کار به منظور تلاش برای کوچک کردن سرطان و راحتتر خارج کردن آن انجام میشود. به این روش درمان نئوادجوانت (neoadjuvant therapy) میگویند. معلوم نیست که این روش چقدر مفید است.
- به عنوان بخشی از درمان اصلی برای برخی از سرطانهای پیشرفته: پرتو درمانی همچنین میتواند به عنوان درمان اصلی برای برخی از بیمارانی که سرطان آنها به طور گسترده در بدن پخش نشده است اما نمیتوان آن را با جراحی از بین برد، استفاده کرد. در حالی که روند درمانی در این مورد بهبودی را موجب نمی شود، ممکن است به بیماران کمک کند تا عمر طولانی تری داشته باشند.
- به عنوان درمان تسکینی: پرتو درمانی اغلب برای کاهش علائم بیماری در زمانی که سرطان بیش از حد پیشرفته است که قابل درمان نیست، استفاده میشود. این روش میتواند با کوچک کردن تومورهایی که مجاری صفراوی یا عروق خونی را مسدود میکنند یا بر روی اعصاب فشار میآورد، به تسکین درد یا سایر علائم کمک کند.
دو نوع اصلی پرتو درمانی عبارتند از: پرتو درمانی خارجی (EBRT یا external beam radiation therapy) و براکی تراپی (brachytherapy). EBRT رایج ترین شکل پرتو درمانی برای سرطان مجرای صفراوی است.
پرتو درمانی خارجی (EBRT یا external beam radiation therapy)
در این نوع پرتو درمانی، دستگاهی اشعه ایکس را به قسمت خاصی از بدن بیمار میفرستد تا سلولهای سرطانی را از بین ببرد.
قبل از شروع روندهای درمانی شما، تیم پرتو اندازی اندازه گیریهای دقیقی را برای تعیین زوایای صحیح برای نشانه گیری پرتوها و دوز مناسب تابش انجام میدهند. روند درمان بسیار شبیه گرفتن عکس اشعه ایکس است اما تابش بسیار قوی تر است. این روش به خودی خود بدون درد است.
هر دوره درمانی فقط چند دقیقه طول میکشد اما زمان تنظیم – قرار دادن شما در موقعیت مناسب برای انجام کار – معمولاً بیشتر طول میکشد. اغلب، پرتو درمانی 5 روز در هفته و برای چندین هفته انجام میشود. موارد زیر برخی از روشهایی هستند که ممکن است در آنها EBRT ارائه شود:
پرتو درمانی منسجم سه بعدی (3D-CRT یا Three-dimensional conformal radiation therapy) از رایانههای ویژه ای برای ترسیم دقیق محل تومور(ها) استفاده میکند. سپس پرتوهای تابشی شکل میگیرند و از چندین جهت به سمت تومور(ها) نشانه میروند که باعث میشود احتمال آسیب رساندن به بافتهای طبیعی کمتر شود. این روش ممکن است برای درمان سرطانهای موضعی مجرای صفراوی داخل کبدی که با جراحی قابل برداشتن نیستند، استفاده شود.
پرتو درمانی تعدیلشده شدت (IMRT یا Intensity-modulated radiation therapy) شکل پیشرفتهای از 3D-CRT است. این دستگاه از یک ماشین کامپیوتری استفاده میکند که در حین ارسال تابش در اطراف شما حرکت میکند. همراه با شکل دادن به پرتوها و هدف گرفتن آنها به سمت سرطان از زوایای مختلف، میتوان شدت (قدرت) پرتوها را تنظیم کرد تا دوز رسیدن به حساس ترین بافتهای طبیعی را محدود کرد. این کار به پزشکان اجازه میدهد تا دوز بالاتری از پرتوها را به سرطان بتابانند.
رادیوتراپی بدن استریوتاکتیک (Stereotactic body radiotherapy یا SBRT) از تکنیکهای 3D-CRT و IMRT استفاده میکند، اما دوز بالایی از اشعه را در جلسات کمتری ارائه میدهد. یک دوره SBRT ممکن است یک یا 2 هفته طول بکشد، در حالی که یک دوره پرتو درمانی با استفاده از تکنیکهای دیگر اغلب 3 تا 6 هفته طول میکشد.
شیمی رادیویی یا شیمی پرتویی (Chemoradiation) حالتی است که شیمی درمانی (chemo) همراه با EBRT برای کمک به عملکرد بهتر انجام میشود. این روش ممکن است قبل از انجام پیوند کبد، در بیماران منتخب مبتلا به سرطان مجرای صفراوی پیرامونی در مراحل اولیه آزمایش شود. اشکال اصلی این روش این است که عوارض جانبی بدتر از پرتو درمانی صرف است.
عوارض جانبی EBRT
برخی از عوارض جانبی رایج ERBT برای درمان سرطان مجرای صفراوی عبارتند از:
- تغییرات پوستی، از قرمزی تا تاول و پوسته پوسته شدن (در ناحیه تحت درمان)
- تهوع و استفراغ
- اسهال
- خستگی (Fatigue)
- ریزش مو (روی پوست ناحیه تحت درمان)
- تعداد کم سلولهای خونی
- آسیب کبدی
عوارض جانبی ناشی از پرتو درمانی اغلب یک یا 2 هفته پس از درمان شروع میشوند و معمولاً با گذشت زمان پس از پایان درمان بهبود مییابند.
براکی تراپی (پرتو درمانی داخلی یا Brachytherapy)
در این نوع درمان از گلولههای کوچک مواد رادیو اکتیو استفاده میشود که در کنار یا درست در داخل تومور قرار میگیرند. تابش مسافت بسیار کوتاهی را طی میکند، بنابراین بدون آسیب رساندن به بافتهای سالم بدن بر روی سرطان تأثیر میگذارد.
برای سرطان مجرای صفراوی، براکی تراپی گاهی با یک سیم نازک رادیو اکتیو که برای مدت کوتاهی در مجرای صفراوی قرار میگیرد، انجام میشود. این کار را میتوان براکی تراپی داخل صفراوی (intrabiliary brachytherapy) نامید. براکی تراپی را میتوان به تنهایی یا همراه با EBRT استفاده کرد. در این زمان، این روش بیشتر به عنوان یک درمان تسکینی استفاده میشود.
شیمی درمانی (Chemotherapy) برای سرطان مجرای صفراوی
شیمی درمانی (Chemo) درمان با داروهای کشنده سرطان است که معمولاً در ورید (IV) تزریق شده یا از طریق دهان و به شکل خوراکی مصرف میشود. این داروها وارد جریان خون شده و به تمام نواحی بدن میرسند و این روند درمانی را برای برخی سرطانهایی که به اندامهای فراتر از مجرای صفراوی گسترش یافته اند، مفید میکند. از آن جایی که داروها به تمام نواحی بدن میرسند، این روش به عنوان یک درمان سیستمیک (systemic treatment) شناخته میشود.
شیمی درمانی میتواند به برخی افراد مبتلا به سرطان مجرای صفراوی کمک کند، اما هنوز مشخص نیست که چقدر برای این نوع سرطان مفید است. با این حال، شیمی درمانی ممکن است به این روشها استفاده شود:
- پس از جراحی برای برداشتن سرطان: ممکن است پس از جراحی (اغلب همراه با پرتو درمانی) شیمی درمانی نیز داده شود تا خطر عود سرطان کاهش یابد. به این روش شیمی درمانی کمکی (adjuvant chemo) میگویند.
- قبل از جراحی: این روش ممکن است قبل از جراحی برای سرطانهایی که ممکن است به طور کامل حذف شوند، داده شود. شیمی درمانی ممکن است به اندازه کافی تومور را کوچک کند تا شانس موفقیت جراحی را افزایش دهد. به این روش درمان نئوادجوانت (neoadjuvant treatment) میگویند.
- به عنوان بخشی از فرآیند پیوند کبد: شیمی درمانی ممکن است برای تحت کنترل نگه داشتن سرطان مجرای صفراوی در زمان انتظار برای پیوند کبد استفاده شود.
- به عنوان بخشی از درمان اصلی برای برخی از سرطانهای پیشرفته: شیمی درمانی را میتوان (گاهی با پرتو درمانی) برای سرطانهای پیشرفته تر که قابل برداشتن نیستند یا به سایر قسمتهای بدن سرایت کرده اند، استفاده کرد. شیمی درمانی این سرطانها را درمان نمیکند اما ممکن است به افراد کمک کند تا عمر طولانی تری داشته باشند.
- به عنوان درمان تسکینی: شیمی درمانی میتواند به کوچک شدن تومورها یا کاهش رشد آنها برای مدتی کمک کند. این کار میتواند به کاهش علائم سرطان کمک کند، به عنوان مثال، با کوچک کردن تومورهایی که به اعصاب فشار میآورند و باعث درد میشوند.
پزشکان به صورت دورهای شیمی درمانی را انجام میدهند و پس از هر دوره درمانی در یک دوره استراحت به بدن زمان میدهند تا بهبود یابد. سیکلهای شیمی درمانی به طور کلی حدود 3 تا 4 هفته طول میکشد. شیمی درمانی معمولاً برای بیمارانی که سلامت ضعیفی دارند، توصیه نمیشود اما سن بالا به خودی خود مانعی برای دریافت شیمی درمانی نیست.
انفوزیون شریان کبدی (HAI یا Hepatic artery infusion)
از آن جایی که تزریق شیمی درمانی به ورید همیشه برای سرطان مجرای صفراوی مفید نیست، پزشکان سعی کردهاند داروها را مستقیماً به شریان اصلی که به کبد میرود، به نام شریان کبدی (hepatic artery) بدهند. شریان کبدی همچنین بیشتر تومورهای مجرای صفراوی را تامین میکند، بنابراین قرار دادن داروهای شیمی درمانی در این شریان به این معنی است که داروی بیشتری به تومور میرود.
سپس کبد سالم بیشتر داروی باقی مانده را قبل از رسیدن به بقیه بدن خارج میکند. این کار میتواند عوارض جانبی شیمی درمانی را کاهش دهد. HAI ممکن است به برخی از افرادی که سرطان آنها با جراحی برداشته نمیشود، کمک کند تا عمر طولانی تری داشته باشند اما تحقیقات بیشتری مورد نیاز است. این روش اغلب نیاز به جراحی برای قرار دادن کاتتر (catheter) در شریان کبدی دارد و بسیاری از افراد مبتلا به سرطان مجرای صفراوی برای انجام این جراحی به اندازه کافی حال خوبی ندارند.
کموامبولیزاسیون ترانس شریانی (TACE یا Trans-arterial chemoembolization)
آمبولیزاسیون روشی است که در آن ماده ای وارد رگهای خونی میشود تا از رسیدن خون به تومور جلوگیری کند. TACE از دانههای ریز شیمی درمانی برای این کار استفاده میکند. در این روش از یک کاتتر برای قرار دادن مهرهها در شریان “تغذیه” تومور استفاده میشود. دانهها در محل قرار میگیرند تا جریان خون را مسدود کرده و داروهای شیمی درمانی را ترشح کنند. TACE ممکن است برای تومورهایی که قابل برداشتن نیستند یا برای درمان سرطان مجرای صفراوی که پس از جراحی عود میکند، استفاده شود.
داروهایی که برای درمان سرطان مجرای صفراوی استفاده میشود
داروهایی که اغلب برای درمان سرطان مجرای صفراوی استفاده میشوند، عبارتند از:
- 5-فلوئورواوراسیل (5-FU)
- جمسیتابین (Gemzar یا Gemcitabine)
- سیس پلاتین (Platinol یا Cisplatin)
- کاپسیتابین (Xeloda یا Capecitabine)
- اگزالی پلاتین (Eloxatin یا Oxaliplatin)
در برخی موارد، 2 مورد یا بیشتر از این داروها ممکن است برای موثرتر کردن آنها با یکدیگر ترکیب شوند. به عنوان مثال، ترکیب جمسیتابین و سیس پلاتین ممکن است به افراد کمک کند تا بیشتر از زمانی که فقط جمسیتابین مصرف میکنند، عمر کنند.
عوارض جانبی احتمالی شیمی درمانی
داروهای شیمی درمانی به سلولهایی که به سرعت در حال تقسیم هستند حمله میکنند، به همین دلیل است که آنها علیه سلولهای سرطانی عمل میکنند. اما سایر سلولهای بدن، مانند سلولهای مغز استخوان (جایی که سلولهای خونی جدید ساخته میشوند)، پوشش داخلی دهان و روده و فولیکولهای مو نیز به سرعت تقسیم میشوند. این سلولها میتوانند تحت تأثیر شیمی درمانی قرار گیرند که همین امر میتواند منجر به بروز عوارض جانبی شود.
عوارض جانبی شیمی درمانی به نوع و دوز داروهای داده شده، نحوه تجویز و طول دوره درمان بستگی دارد. عوارض جانبی میتواند شامل موارد زیر باشند:
- ریزش مو
- زخمهای دهانی
- از دست دادن اشتها
- تهوع و استفراغ
- اسهال
- آسیب عصبی (نوروپاتی یا neuropathy) که میتواند منجر به بی حسی، گزگز و حتی درد در دستها و پاها شود.
- افزایش احتمال عفونت (به دلیل داشتن گلبولهای سفید بسیار کم)
- کبودی یا خونریزی آسان (به دلیل داشتن تعداد بسیار کم پلاکت خون)
- خستگی (به دلیل داشتن گلبولهای قرمز بسیار کم)
از تیم مراقبت سرطان خود بپرسید که باید مراقب چه چیزی باشید. اکثر عوارض جانبی کوتاه مدت هستند و پس از پایان دوره درمان از بین میروند. اغلب راههایی برای کاهش این عوارض وجود دارد. به عنوان مثال، میتوان داروهایی را برای کمک به پیشگیری یا کاهش تهوع و استفراغ تجویز کرد. حتماً از پزشک یا پرستار خود در مورد داروهایی که به کاهش عوارض جانبی کمک میکنند، سؤال کنید.
متوجع هر گونه عوارض جانبی که شدید، آن را به تیم پزشکی خود گزارش دهید تا فوراً تحت درمان قرار گیرید. اکثر عوارض جانبی قابل درمان هستند. در برخی موارد، دوز داروهای شیمی درمانی ممکن است نیاز به کاهش داشته باشد یا دوره درمان باید به تعویق افتاده یا متوقف شود تا اثرات ناشی از داروها بدتر نشود.
ایمونوتراپی (Immunotherapy) برای سرطان مجرای صفراوی
ایمونوتراپی استفاده از داروها برای کمک به سیستم ایمنی فرد است تا سلولهای سرطانی را بهتر تشخیص دهد و از بین ببرد. بسیاری از این داروها در آزمایشات بالینی در حال آزمایش هستند تا ببینند آیا ممکن است به درمان سرطان مجرای صفراوی کمک کنند یا خیر.
درمان دارویی هدفمند (Targeted Drug Therapy) برای سرطان مجرای صفراوی
همان طور که محققان در مورد تغییرات سلولی که باعث سرطان میشوند بیشتر میآموزند، داروهایی را برای هدف قرار دادن برخی از این تغییرات تولید کرده اند. این داروهای هدفمند متفاوت از داروهای استاندارد شیمی درمانی عمل میکنند. آنها گاهی اوقات زمانی که داروهای شیمی درمانی استاندارد کارایی ندارند، مورد استفاده قرار میگیرند و اغلب عوارض جانبی متفاوتی دارند.
مهارکنندههای FGFR2
FGFRها (گیرندههای فاکتور رشد فیبروبلاست یا fibroblast growth factor receptors) پروتئینهایی بر روی سلولها هستند که به رشد و تقسیم طبیعی آنها کمک میکنند. تعداد کمی (حدود 15 درصد) از افراد مبتلا به سرطان مجرای صفراوی در کبد، تغییراتی در ژنهای سازنده FGFR دارند که منجر به ایجاد پروتئینهای FGFR غیر طبیعی میشود که همین امر باعث میشود سلولها خارج از کنترل رشد کرده و به سرطان تبدیل شوند.
Pemigatinib (Pemazyre) و Infigratinib (Truseltiq) مهارکنندههای FGFR2 هستند. آنها پروتئین غیر طبیعی FGFR2 را در سلولهای سرطانی مجرای صفراوی مسدود کرده و از رشد و انتشار آنها به مکانهای دیگر جلوگیری میکنند.
این داروها را میتوان برای درمان برخی سرطانهای پیشرفته مجرای صفراوی استفاده کرد که با جراحی قابل برداشتن نیستند یا پس از حداقل یک دوره درمان قبلی شیمی درمانی به مناطق دور گسترش یافته اند. برای اینکه این داروها عمل کنند، سرطان شما باید دارای ژن FGFR2 غیر طبیعی باشد، بنابراین سرطان شما قبل از شروع مصرف هر یک از این داروها آزمایش میشود.
Pemigatinib به صورت قرص خوراکی یک بار در روز به مدت 2 هفته به فرد داده میشود. پس از آن یک هفته استراحت در نظر گرفته شده و سپس مصرف دارو دوباره آغاز میگردد. اینفیگراتینیب (Infigratinib) به صورت قرص یک بار در روز به مدت 3 هفته هفته به فرد داده میشود. پس از آن یک هفته استراحت در نظر گرفته شده و سپس مصرف دارو دوباره آغاز میگردد.
عوارض جانبی احتمالی مهارکنندههای FGFR2
شایع ترین عوارض جانبی مهارکنندههای FGFR2 عبارتند از: داشتن مقدار زیاد یا خیلی کم فسفات در خون، مشکلات کلیوی، ریزش مو، اسهال، یبوست، مشکلات در ناخنها، خستگی، تغییرات چشایی، تهوع، استفراغ، خشکی دهان یا زخمهای دهانی، از دست دادن اشتها، خشکی پوست، خشکی چشم یا سایر مشکلات چشمی، سندرم دست و پا، و درد شکم (belly).
مهارکننده IDH1
در برخی از افراد مبتلا به سرطان مجرای صفراوی، سلولهای سرطانی دارای یک تغییر (جهش) در ژن IDH1 هستند که به طور معمول به سلولها در ساخت پروتئین IDH1 کمک میکند. جهش در این ژن میتواند منجر به ایجاد پروتئین IDH1 غیر طبیعی شود که میتواند سلولها را از گذراندن پروسه بلوغ طبیعی باز دارد.
Ivosidenib (Tibsovo) یک مهارکننده IDH1 است. این پروتئین غیر طبیعی IDH1 را مسدود میکند، که به نظر میرسد به سلولهای سرطانی کمک میکند تا به سلولهای طبیعی تر بالغ شوند. در صورتی که سلولهای سرطانی دارای جهش IDH1 باشند، میتوان از این دارو در افراد مبتلا به سرطان مجرای صفراوی پیشرفته و قبلاً درمان شده اند، استفاده کرد. پزشک شما میتواند سلولهای سرطانی شما را آزمایش کند تا ببیند آیا جهش IDH1 را دارند یا خیر.
این دارو به صورت خوراکی، یک بار در روز مصرف میشود.
عوارض جانبی احتمالی ivosidenib
عوارض جانبی شایع میتواند شامل خستگی، تهوع، استفراغ، درد یا تورم شکم، اسهال، از دست دادن اشتها، سرفه، کاهش تعداد گلبولهای قرمز خون (کم خونی)، زوائد پوستی و تغییرات در آزمایشات آزمایشگاهی باشد که نشان میدهد دارو بر کبد تأثیر میگذارد.
عوارض جانبی کمتر شایع اما جدی تر میتواند شامل تغییرات در ریتم قلب، ذات الریه و زردی (زردی چشم و پوست) باشد.
درمان تسکینی (Palliative Therapy) برای سرطان مجرای صفراوی
درمان تسکینی روشی است که برای کمک به کنترل یا کاهش علائم ناشی از سرطان استفاده میشود. این کار به معنای درمان سرطان نیست.
اگر سرطان مجرای صفراوی بیش از حد گسترش یافته باشد به طوری که با جراحی قابل برداشتن نباشد، پزشکان ممکن است روی درمانهای تسکینی تمرکز کنند. به عنوان مثال، داروهای ضد درد و داروهایی برای کنترل حالت تهوع یا خارش ممکن است برای کمک به ایجاد احساس بهتر در فرد استفاده شود. از شیمی درمانی و پرتو درمانی نیز میتوان برای تسکین مشکلات ناشی از وجود تومور(ها) استفاده کرد.
گاهی اوقات، از جراحی یا سایر دورههای درمانی برای کمک به ایجاد احساس بهتر یا پیشگیری از بروز مشکلات احتمالی سرطان استفاده میشود. از آن جایی که سرطانهای مجرای صفراوی تمایل به رشد و گسترش سریعی دارند، پزشکان سعی میکنند تا حد امکان از درمانهای تسکینی استفاده کنند که کمتر احتمال دارد عوارض جانبی ناخوشایندی را در کوتاه مدت داشته باشند. تیم مراقبت از سرطان شما در مورد مزایا و معایب تمام دورههای درمانی که ممکن است به شما کمک کند با شما صحبت خواهد کرد.
در اینجا چند نمونه از روشهایی وجود دارد که ممکن است به عنوان بخشی از مراقبت تسکینی برای سرطان مجرای صفراوی استفاده شود:
استنت صفراوی (Biliary stent) یا کاتتر صفراوی (biliary catheter)
اگر سرطان مجرای صفراوی را مسدود کند، میتواند منجر به زردی (زردی پوست و چشمها) و همچنین مشکلات دیگری مانند عفونت و نارسایی کبد شود. یک لوله کوچک یا یک کاتتر را میتوان در مجرا قرار داد تا به باز نگه داشتن آن کمک کند.
- استنت (stent) یک لوله فلزی یا پلاستیکی کوچک است که به دلیل وجود انسداد در مجرا قرار میگیرد. این لوله مجرا را باز نگه میدارد تا صفرا به روده کوچک تخلیه شود.
- کاتتر (catheter) یک لوله نازک و قابل انعطاف است که از طریق پوست روی شکم به بدن وارد میشود. یک سر لوله در مجرای صفراوی قرار میگیرد و سر دیگر آن خارج از بدن است. این لوله اجازه میدهد تا صفرا به یک کیسه تخلیه شود. در صورت نیاز میتوان کیسه را خالی کرد. اگر کاتتر دارید، پزشک یا پرستار به شما نحوه مراقبت از آن را آموزش میدهد.
این روشها را میتوان به عنوان بخشی از یک روش کلانژیوگرافی مانند ERCP یا PTC (به تستهای سرطان مجرای صفراوی مراجعه کنید) یا در برخی موارد در حین جراحی انجام داد. آنها اغلب برای کمک به پیشگیری یا تسکین علائم سرطانهای پیشرفته تر انجام میشوند اما میتوان آنها را برای کمک به تسکین زردی قبل از انجام جراحی بالقوه درمانی نیز انجام داد. این کار به کاهش خطر عوارض ناشی از جراحی کمک میکند.
استنت یا کاتتر ممکن است هر چند ماه یکبار نیاز به تعویض داشته باشد تا به کاهش خطر عفونت و التهاب کیسه صفرا کمک کند. همچنین در صورت بروز گرفتگی نیز باید تعویض شود.
بای پس صفراوی (Biliary bypass)
گزینه دیگری که اجازه میدهد صفرا به روده کوچک برود و در کبد جمع نشود، نوعی جراحی به نام بای پس صفراوی است. عملهای مختلف بای پس صفراوی وجود دارد. تصمیم در مورد استفاده از آن بستگی به محل انسداد دارد. در این روشها، جراح یک بای پس در اطراف تومور ایجاد میکند که مجرای صفراوی را مسدود کرده و قسمتی از مجرای صفراوی قبل از انسداد را یا به بخشی از مجرای که از انسداد گذشته است یا به خود روده متصل میکند.
همان طور که در جراحی برای سرطان مجرای صفراوی ذکر شد، بای پس صفراوی احتمالا در مواردی که بیمار در حال انجام جراحی بوده است تا سرطان را با خارج کردن آن درمان کند اما مشخص شود که سرطان نمیتواند به طور کامل حذف شود، انجام میشود. در حالی که بای پس به وضوح تهاجمی تر از قرار دادن استنت یا کاتتر است اما مزایایی دارد که ممکن است طولانی تر و عفونت نیز کمتر مشکل ساز باشد.
فرسایش تومور (ابلیشن با فرکانس رادیویی – radiofrequency ablation – یا کرایوسرجری، cryosurgery)
گاهی اوقات تومورهایی در کبد که قابل برداشتن نیستند، میتوانند با قرار دادن یک پروب فلزی طویل از سوراخ کوچکی در پوست و داخل تومور از بین بروند. سی تی اسکن یا سونوگرافی برای هدایت آن به محل مناسب استفاده میشود. سپس نوک پروب (در فرسایش رادیویی) یا منجمد (در سرما درمانی یا cryotherapy) برای از بین بردن سلولهای سرطانی گرم میشود.
درمان فوتودینامیک (Photodynamic therapy Photodynamic therapy یا PDT)
در PDT، یک داروی فعال شده با نور به داخل ورید تزریق میشود. با گذشت زمان، این دارو در سلولهای سرطانی بیشتر از سلولهای طبیعی جمع میشود. چند روز بعد، یک آندوسکوپ (لوله ای بلند و انعطاف پذیر که میتوان از آن برای مشاهده داخل بدن استفاده کرد) از گلو، از طریق معده و روده و به مجاری صفراوی عبور داده میشود. یک نور لیزر ویژه در انتهای آندوسکوپ به سمت تومور نشانه میرود.
نور دارو را فعال میکند و باعث مرگ سلولها میشود. ترکیب PDT و استنت گذاری میتواند برای بیماران مبتلا به سرطان مجرای صفراوی که تومورهای آنها با جراحی برداشته نمیشوند، مفید باشد.
همچنین داروهای مورد استفاده برای PDT میتوانند در سلولهای طبیعی بدن جمع شوند و فرد را نسبت به نور خورشید یا نورهای قوی داخلی بسیار حساس کنند. پس از تزریق باید چندین هفته از بودن در معرض نور شدید دور بمانید.
تزریق الکل
برای تسکین درد، پزشکان ممکن است با تزریق الکل به این أعصاب – اعصابی را که سیگنالهای درد را از مجرای صفراوی و ناحیه روده به مغز منتقل میکنند – از بین ببرند. این کار را میتوان در حین جراحی یا از طریق یک سوزن توخالی بلند که با کمک سی تی اسکن به محل هدایت میشود، انجام داد.
مطالب مرتبط:
مترجم: فاطمه فریادرس