مقدمهای بر مزوتلیومای بدخیم
مزوتلیومای بدخیم سرطانی است که در سلولهای پوششی بخشهای خاصی از بدن، معمولاً پوششهای سینه یا شکم (belly) شروع میشود.
سرطان زمانی شروع میشود که سلولها شروع به رشد خارج از کنترل کنند. سلولها تقریباً در هر قسمت از بدن میتوانند به سرطان تبدیل شوند.
مزوتلیوم (mesothelium)
لایه ای از سلولهای تخصصی به نام سلولهای مزوتلیال (mesothelial cells) داخل قفسه سینه، شکم و فضای اطراف قلب شما را میپوشاند. این سلولها همچنین سطح بیرونی بیشتر اندامهای داخلی شما را میپوشانند. پوشش تشکیل شده توسط این سلولها مزوتلیوم نامیده میشود.
مزوتلیوم با ساخت یک مایع روان کننده مخصوص که به اندامها اجازه میدهد روی یکدیگر بلغزند به محافظت از اندامهای شما کمک میکند. به عنوان مثال، این مایع باعث میشود ریههای شما در قفسه سینه هنگام نفس کشیدن راحتتر حرکت کنند (انبساط پیدا کرده و منقبض شوند). مزوتلیوم در قسمتهای مختلف بدن نامهای مختلفی دارد:
- پلور (pleura) ریهها و فضایی در قفسه سینه که شامل ریهها است را میپوشاند.
- صفاق (peritoneum) داخل شکم و بسیاری از اندامهای شکم را میپوشاند.
- پریکارد (pericardium) قلب و فضایی که قلب را در قفسه سینه نگه میدارد را میپوشاند.
- Tunica vaginalis بیضهها را میپوشاند.
انواع مزوتلیومای بدخیم
تومورهای مزوتلیال میتوانند در هر یک از این پوششها شروع شوند. این تومورها میتوانند سرطانی (بدخیم) یا غیر سرطانی (خوش خیم) باشند.
تومور سرطانی مزوتلیوم، مزوتلیومای بدخیم نامیده میشود. این بیماری اغلب به مزوتلیوما کوتاه میشود. مزوتلیوما میتواند در 4 قسمت اصلی بدن شروع شود:
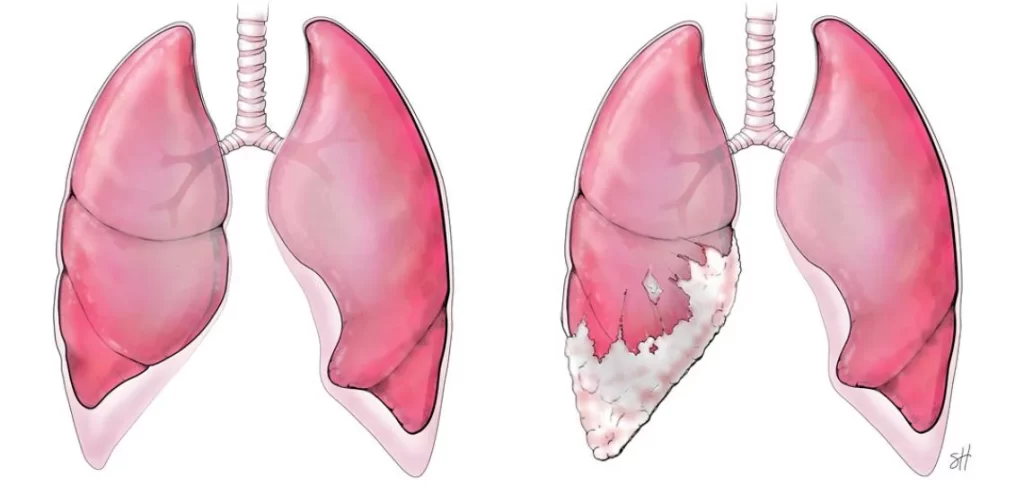
- مزوتلیوم پلورال از قفسه سینه شروع میشود. از هر 4 مزوتلیوم بیش از 3 مورد مزوتلیومای پلورال (Pleural mesotheliomas) است.
- مزوتلیومهای صفاقی (Peritoneal mesotheliomas) از شکم شروع میشوند. آنها اکثر موارد باقی مانده را تشکیل میدهند.
- مزوتلیوم پریکارد (Pericardial mesotheliomas) از پوشش اطراف قلب شروع میشود و بسیار نادر است.
- مزوتلیومهای تونیکا واژینالیس (Mesotheliomas of the tunica vaginalis) تومورهای بسیار نادری هستند که از لایه پوششی بیضه شروع میشوند.
مزوتلیومای بدخیم بر اساس ظاهر سلولهای سرطانی به 3 نوع اصلی دسته بندی میشوند:
- بیش از نیمی از مزوتلیومها، اپیتلیوئیدی (epithelioid) هستند. این نوع تمایل به داشتن چشم انداز (پیش آگهی) بهتری نسبت به انواع دیگر دارد.
- حدود 10 تا 20 درصد مزوتلیومها سارکوماتوئید (فیبری یا sarcomatoid) هستند.
- مزوتلیومهای مختلط (دو فازی یا Mixed mesotheliomas) دارای هر دو ناحیه اپیتلیوئید و سارکوماتوئید هستند. آنها 20 تا 30 درصد باقی مانده مزوتلیوما را تشکیل میدهند.
آمار کلیدی در مورد مزوتلیومای بدخیم
مزوتلیوما در ایالات متحده نسبتاً نادر است. هر سال حدود 3000 مورد جدید تشخیص داده میشود.
میزان مزوتلیوما در ایالات متحده از دهه 1970 تا اوایل دهه 1990 افزایش یافت اما از آن زمان به بعد متوقف شده و حتی اندکی کاهش یافته است. این تغییرات عمدتاً در مردان دیده شده است و احتمالاً مربوط به تغییرات در مواجهه با آزبست در محل کار است. (به مبحث عوامل خطرزا برای مزوتلیومای بدخیم مراجعه کنید) میزان مزوتلیوما در زنان کمتر است و مدتی است که نسبتاً ثابت بوده است. در بسیاری از کشورهای دیگر، میزان مزوتلیوما هنوز در حال افزایش است.
مزوتلیوما در سفید پوستان و اسپانیایی تبارها یا لاتینها بیشتر از آمریکاییهای آفریقایی تبار یا آمریکاییهای آسیایی است.
مزوتلیوما در افراد مسن بسیار شایع تر از افراد جوان است. میانگین سنی در زمان تشخیص مزوتلیومای پلور (مزوتلیوم در قفسه سینه) 72 سال است.
اطلاعات مربوط به میزان بقا را میتوان در مبحث آمار بقا برای مزوتلیومای بدخیم یافت.
علائم و نشانههای مزوتلیوما
بسیاری از علائم اولیه مزوتلیوما همان علائمی است که احتمالاً ناشی از سایر بیماریها است، بنابراین در ابتدا ممکن است افراد آنها را نادیده بگیرند یا آنها را با بیماریهای معمول و جزئی اشتباه بگیرند. اکثر افراد مبتلا به مزوتلیوما حداقل چند ماه قبل از تشخیص علائم بیماری دارند.
علائم مزوتلیومای پلور (مزوتلیوم قفسه سینه):
- درد در کنار قفسه سینه یا کمر
- تنگی نفس
- سرفه کردن
- مشکل در بلع (احساس گیر کردن غذا)
- گرفتگی صدا
- تورم صورت و بازوها
علائم مزوتلیومای صفاقی:
- درد شکم
- تورم یا مایع در شکم
- تهوع و استفراغ
- یبوست
علائم مزوتلیومای پریکارد:
- درد قفسه سینه
- ریتم قلب نامنظم
- سوفل قلب (Heart murmur)
- تنگی نفس
علائم عمومی مزوتلیوما:
- تب
- تعرق مفرط
- خستگی
- کاهش وزن (بدون تلاش برای کاهش وزن و انجام فعالیت)
- لخته شدن خون
- از دست دادن اشتها
این علائم میتواند ناشی از مزوتلیوما باشد اما بیشتر اوقات به دلیل سایر بیماریها ایجاد میشوند. با این حال، اگر هر یک از این مشکلات را دارید (به خصوص اگر در معرض آزبست قرار گرفته اید)، مهم است که فوراً به یک ارائه دهنده مراقبتهای بهداشتی و پزشکی مراجعه کنید تا بتوان علت را پیدا کرده و در صورت نیاز آن را درمان کرد.
چه چیزی باعث ایجاد مزوتلیومای بدخیم میشود؟
محققان چندین فاکتور را یافته اند که خطر ابتلا به مزوتلیوما را در افراد افزایش میدهد اما هنوز دقیقاً مشخص نیست که چگونه همه این عوامل ممکن است باعث ایجاد این سرطان شوند.
سرطانها، از جمله مزوتلیوما، زمانی رخ میدهند که DNA سلولها آسیب ببیند. DNA ماده شیمیایی در هر یک از سلولهای ما است که ژنهای ما را میسازد – دستور العملهایی برای نحوه عملکرد سلولهای ما.
ما معمولا شبیه والدین خود هستیم زیرا آنها منبع DNA ما هستند. اما DNA بر چیزی بیشتر از ظاهر ما تأثیر میگذارد. برخی از ژنها زمان رشد سلولهای بدن، تقسیم به سلولهای جدید و مرگ را کنترل میکنند. تغییرات در این ژنها ممکن است باعث رشد خارج از کنترل سلولها شود که میتواند منجر به بروز سرطان شود.
قرار گرفتن در معرض آزبست (Asbestos) عامل اصلی مزوتلیومای پلور است. حدود 8 نفر از هر 10 نفر مبتلا به مزوتلیوما در معرض آزبست قرار گرفته اند. هنگامی که الیاف آزبست به داخل ریهها وارد میشوند، به انتهای راههای هوایی کوچک میروند و به پلور میرسند، جایی که میتوانند باعث التهاب و زخم شوند.
این امر ممکن است به DNA سلولها آسیب برساند و باعث تغییراتی شود که منجر به رشد کنترل نشده سلول میشود. در صورت بلعیده شدن، این فیبرها میتوانند به لایه داخلی شکم برسند، جایی که میتوانند در ایجاد مزوتلیومای صفاقی نقش داشته باشند. اما اکثر افرادی که در معرض آزبست هستند، حتی در مقادیر زیاد، به مزوتلیوما مبتلا نمیشوند.
در برخی از مطالعات، دورههای درمانی پرتو درمانی برای سایر سرطانها با مزوتلیوما مرتبط است. تابش میتواند به DNA سلولها آسیب برساند و منجر به رشد خارج از کنترل سلولی شود.
عوامل خطرزا برای مزوتلیومای بدخیم
عامل خطرزا هر چیزی است که شانس ابتلا به بیماری مانند سرطان را افزایش دهد. سرطانهای مختلف عوامل خطرزا متفاوتی دارند. برخی از عوامل خطرزا مانند سیگار کشیدن را میتوان تغییر داد. موارد دیگر، مانند سن یا سابقه خانوادگی فرد، قابل تغییر نیستند.
اما داشتن یک عامل خطرزا شناخته شده یا حتی تعداد زیادی از آنها به این معنی نیست که شما به این بیماری مبتلا خواهید شد. برخی از افرادی که به این بیماری مبتلا میشوند ممکن است عوامل خطرزا شناخته شده کمی داشته باشند یا اصلاً چنین عواملی را نداشته باشند. محققان فاکتورهایی را یافته اند که خطر ابتلا به مزوتلیوما را در افراد افزایش میدهد.
آزبست (Asbestos)

عامل خطرزا اصلی مزوتلیومای پلور قرار گرفتن در معرض آزبست است. در واقع، بیشتر موارد مزوتلیومای پلور با سطوح بالای قرار گرفتن در معرض آزبست، معمولاً در محل کار، مرتبط است.
آزبست گروهی از مواد معدنی است که به طور طبیعی به صورت دستههایی از الیاف ریز وجود دارد. این الیاف در خاک و سنگ در بسیاری از نقاط جهان یافت میشود.
هنگامی که الیاف آزبست موجود در هوا استنشاق میشوند، میتوانند وارد ریهها شوند. فیبرهایی که در ریهها باقی میمانند میتوانند به انتهای راههای هوایی کوچک بروند و وارد پوشش پلورال ریه و دیواره قفسه سینه شوند. این فیبرها سپس میتوانند به سلولهای پلور آسیب برسانند و به مرور زمان باعث ایجاد مزوتلیوما شوند. الیاف آزبست همچنین میتواند به سلولهای ریه آسیب برساند و منجر به بروز آزبستوز (بافت اسکار در ریه) و یا سرطان ریه شود.
مزوتلیومای صفاقی میتواند در شکم ایجاد شود زمانی که الیاف آزبست استنشاق شده با سرفه وارد دهان شده و سپس بلعیده شود.
بسیاری از مردم در معرض سطوح بسیار پایین آزبست طبیعی در هوای بیرون هستند. این ماده در گرد و غباری است که از سنگها و خاکهای حاوی آزبست میآید. این امر به احتمال بیشتر در مناطقی اتفاق میافتد که سنگها محتوای آزبست بیشتری دارند. در برخی مناطق، آزبست را میتوان در منبع آب و همچنین در هوا یافت.
در گذشته از آزبست در بسیاری از محصولات استفاده میشد زیرا در برابر حرارت و آتش مقاوم بود. ارتباط بین آزبست و مزوتلیوما در حال حاضر به خوبی شناخته شده است و بیشتر موارد استفاده از آن در ایالات متحده چندین دهه پیش متوقف شد اما هنوز در برخی از محصولات استفاده میشود.
با این حال، ممکن است میلیونها آمریکایی قبلاً در معرض آزبست قرار داشته باشند. افرادی که در معرض خطر قرار گرفتن در معرض آزبست در محل کار هستند عبارتند از:
- برخی از معدنچیان
- کارگران کارخانه
- تولید کنندگان و نصب کنندگان عایق
- کارگران راه آهن و خودرو
- سازندگان کشتی
- تولید کنندگان ماسک گاز
- لوله کشها و کارگران ساختمانی
اعضای خانواده افرادی که در محل کار در معرض آزبست هستند نیز میتوانند در معرض قرار بگیرند زیرا کارگران میتوانند الیاف آزبست را روی لباس خود حمل کنند.
آزبست همچنین برای عایق کاری بسیاری از خانههای قدیمی و همچنین ساختمانهای تجاری و عمومی در سراسر کشور، از جمله برخی مدارس، مورد استفاده قرار گرفت. از آن جایی که این ذرات در مواد ساختمانی وجود دارند، به احتمال زیاد در هوا به تعداد زیاد یافت نمیشوند. خطر قرار گرفتن در معرض این ماده به احتمال زیاد بسیار کم است مگر اینکه ذرات به نحوی به هوا فرار کنند، مانند زمانی که مصالح ساختمانی در طول زمان شروع به تجزیه شدن میکنند یا در طول بازسازی یا تخریب ساختمان وارد هوا میشوند.
خطر ابتلا به مزوتلیوما ارتباط مستقیمی با میزان آزبست که فرد در معرض آن قرار دارد و مدت زمان قرار گرفتن در معرض آن دارد. افرادی که در سنین پایین، برای مدت طولانی و در سطوح بالاتر در معرض این سرطان قرار میگیرند، بیشتر در معرض ابتلا به این سرطان هستند. با این حال، اکثر افرادی که در معرض آزبست هستند، حتی در مقادیر زیاد، به مزوتلیوما مبتلا نمیشوند. عوامل دیگر، مانند ژنهای فرد یا انجام پرتو درمانی در گذشته، ممکن است در مواجهه با آزبست، احتمال ابتلا به مزوتلیوما را افزایش دهد.
مزوتلیومهای مربوط به قرار گرفتن در معرض آزبست زمان زیادی طول میکشد تا ایجاد شوند. فاصله زمانی بین اولین تماس با آزبست تا تشخیص مزوتلیوما معمولا بین 20 تا 50 سال است. خطر ابتلا به مزوتلیوما به مرور زمان پس از قطع قرار گرفتن در معرض آزبست کاهش نمییابد. به نظر میرسد این خطر مادام العمر است.
زئولیتها (Zeolites)

زئولیتها کانیهایی هستند که از نظر شیمیایی با آزبست مرتبط هستند. این کانی یک نمونه اریونیت (erionite) است که در سنگها و خاک در بخشهایی از ترکیه رایج است.
اعتقاد بر این است که میزان بالای مزوتلیوما در این مناطق ناشی از قرار گرفتن در معرض این ماده معدنی است. در ایالات متحده، اریونیت در نوادا، اورگان، یوتا، آریزونا، مونتانا و داکوتای جنوبی شناسایی شده است.
تابش – تشعشع
چند گزارش منتشر شده از مزوتلیوما وجود دارد که پس از قرار گرفتن افراد در معرض دوزهای بالای تشعشع (رادیو پرتوها) به قفسه سینه یا شکم به عنوان روند درمان سرطان دیگری ایجاد شده است. اگرچه خطر ابتلا به مزوتلیوما در بیمارانی که تحت درمان با اشعه قرار گرفته اند بیشتر است اما این سرطان هنوز در این بیماران نادر است.
ویروس SV40
برخی از مطالعات این احتمال را مطرح کرده اند که عفونت با ویروس simian 40 (SV40) ممکن است خطر ابتلا به مزوتلیوما را افزایش دهد.
اما اکثر کارشناسان موافقند که در حال حاضر ما هنوز نمیدانیم که آیا SV40 مسئول برخی از مزوتلیوما است یا خیر. این موضوع مهم هنوز در حال تحقیق است.
سن
خطر ابتلا به مزوتلیوما با افزایش سن افزایش مییابد. مزوتلیوما ممکن است در افراد جوان (حتی کودکان) رخ دهد اما در افراد زیر 45 سال نادر است.
از هر 3 نفر مبتلا به مزوتلیوم قفسه سینه، 2 نفر 65 سال یا بالاتر هستند.
جنسیت
مزوتلیوما در مردان بسیار بیشتر از زنان است. این احتمالاً به این دلیل است که مردان بیشتر در مشاغلی با وجود آزبست کار میکنند.
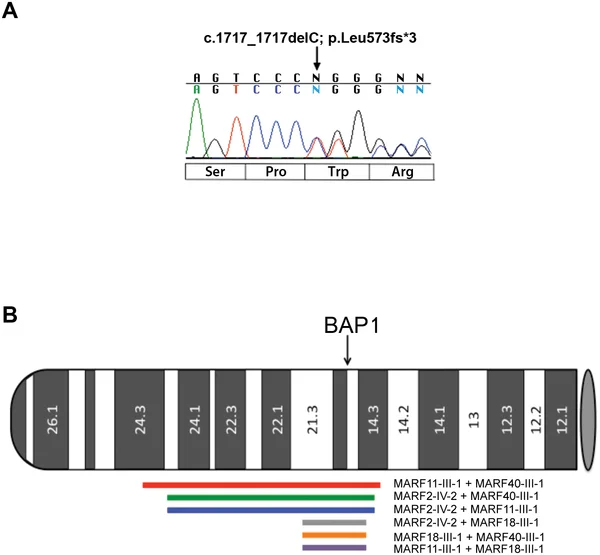
تغییرات ژن
یک جهش یا تغییر در ژن به نام BAP1 میتواند در خانوادهها منتقل شود و با مزوتلیوما مرتبط است. اما جهش BAP1 نادر است.
آیا میتوان از مزوتلیومای بدخیم پیشگیری کرد؟
قرار گرفتن در معرض آزبست تا حد زیادی بزرگترین عامل خطرزا برای مزوتلیوما است، بنابراین بهترین راه برای کاهش خطر ابتلا به آزبست محدود کردن قرار گرفتن در معرض آزبست در خانه، ساختمانهای عمومی و محل کار است.
افرادی که ممکن است در محل کار در معرض سطوح بالایی از آزبست قرار بگیرند عبارتند از: برخی از معدنچیان، کارگران کارخانه، تولیدکنندگان و نصب کنندگان عایق، کارگران راه آهن و خودرو، کشتی سازان، تولید کنندگان ماسک گاز، لوله کشها و کارگران ساختمانی. اگر احتمال قرار گرفتن در محل کار، مانند هنگام بازسازی ساختمانهای قدیمی وجود دارد، باید از تمام تجهیزات حفاظتی و روشهای ایمنی طراحی شده برای کار در اطراف آزبست استفاده کنید.
خانههای قدیمی ممکن است آزبست یا سایر مواد سمی داشته باشند. یک کارشناس آگاه میتواند خانه شما را بررسی کند تا بفهمد آزبست وجود دارد یا خیر و آیا خطری برای قرار گرفتن در معرض آن وجود دارد یا خیر. این امر ممکن است به معنای آزمایش هوا برای سطوح آزبست باشد. فقط به این دلیل که آزبست در خانه وجود دارد این ماده نباید حذف شود.
تا زمانی که مواد آسیب نبینند یا مختل نشوند، مثلاً با سوراخ کردن یا بازسازی، الیاف در هوا رها نمیشوند. اگر آزبست نیاز به حذف از خانه شما را دارد، باید یک پیمانکار واجد شرایط را استخدام کنید تا این کار را انجام دهد تا از آلوده شدن خانه شما یا از ایجاد هر گونه شرایطی برای قرار گرفتن در معرض این ماده برای خانواده یا کارگران جلوگیری شود. شما نباید خودتان سعی کنید مواد حاوی آزبست را حذف کنید.
آزبست را میتوان در برخی از ساختمانهای تجاری و عمومی (از جمله برخی از مدارس) نیز یافت که در آنها همان اصول اولیه اعمال میشود. مواد دست نخورده حاوی آزبست معمولاً خطری برای سلامتی ندارند. اگر آسیب ببینند، به نحوی مختل شوند یا به مرور زمان خراب شوند و الیاف آزبست را در هوا آزاد کنند، ممکن است خطر ایجاد کنند. طبق قانون فدرال، همه مدارس موظفند مواد حاوی آزبست را به طور منظم بررسی کنند و باید برنامه ای برای مدیریت آنها داشته باشند.
آیا مزوتلیومای بدخیم زود هنگام یافت میشود؟
مزوتلیوما نادر است و هیچ آزمایش غربالگری توصیه شده برای این سرطان در افرادی که در معرض خطر نیستند وجود ندارد. (غربالگری آزمایش سرطان در افرادی است که هیچ علامتی ندارند.)
برای افرادی که در معرض آزبست قرار گرفته اند، برخی از پزشکان آزمایشهای تصویر برداری منظم مانند عکس برداری با اشعه ایکس قفسه سینه یا سی تی اسکن را توصیه میکنند تا به دنبال تغییراتی در ریهها باشند که ممکن است نشانههای مزوتلیوما یا سرطان ریه باشد. اما مشخص نیست که این آزمایشات چقدر در یافتن زود هنگام مزوتلیوما مفید هستند.
پزشکان دریافته اند که افراد مبتلا به مزوتلیوما دارای سطوح بالایی از مواد خاص از جمله فیبولین-3 (fibulin-3) و پپتیدهای مرتبط با مزوتلین محلول (soluble mesothelin-related peptides یا SMRPs) هستند. محققان به مطالعه این موضوع ادامه میدهند که چگونه آزمایش خون برای این مواد ممکن است به یافتن زود هنگام مزوتلیوما کمک کند و همچنین چگونه میتوان از آنها برای نظارت بر روند بیماری در افرادی که مزوتلیوما دارند، استفاده کرد.
مزوتلیوما اغلب زمانی که فرد به دلیل وجود علائم – اغلب درد قفسه سینه و تنگی نفس – به پزشک مراجعه میکند، پیدا میشود. افرادی که در معرض آزبست قرار گرفته اند باید علائم و نشانههای احتمالی مزوتلیوما را بدانند. بسیاری از این علائم بیشتر به دلیل چیزی غیر از مزوتلیوما ایجاد میشوند. با این حال، مهم است که هر گونه علائم جدید را فوراً به یک ارائه دهنده مراقبتهای بهداشتی و پزشکی گزارش دهید تا در صورت نیاز بتوان علت را پیدا کرده و آن را درمان کرد.
آزمایشات برای مزوتلیومای بدخیم
مزوتلیوما اغلب پس از مراجعه به یک ارائه دهنده مراقبتهای بهداشتی و پزشکی به دلیل علائمی که فرد دارد، پیدا میشود. اگر دلیلی برای مشکوک بودن به مزوتلیوما وجود داشته باشد، شما معاینه خواهید شد و برخی از آنها برای یافتن اطلاعات بیشتر مورد آزمایش قرار خواهند گرفت.
علائم ممکن است نشان دهد که شما مزوتلیوما دارید اما باید آزمایشاتی انجام شود تا مشخص شود چه چیزی باعث بروز علائم شما میشود.
سابقه پزشکی و معاینه فیزیکی
ارائه دهنده شما میخواهد با شما در مورد سابقه پزشکیتان صحبت کند تا در مورد علائم و عوامل خطرزا احتمالی، به ویژه قرار گرفتن در معرض آزبست اطلاعات بیشتری کسب کند.
ارائه دهنده شما همچنین شما را معاینه میکند تا نشانههایی از مشکلات سلامتی دیگر را جستجو کند. مزوتلیومای پلورال میتواند باعث تجمع مایع در اطراف ریهها در قفسه سینه شود (به نام پلورال افیوژن یا pleural effusion). در موارد مزوتلیومای صفاقی، مایع میتواند در شکم جمع شود (به نام آسیت یا ascites). در مزوتلیومای پریکارد، مایع در کیسه اطراف قلب جمع میشود (به نام افیوژن پریکارد یا pericardial effusion).
به ندرت، مزوتلیوما میتواند در کشاله ران ایجاد شود و شبیه فتق (hernia) باشد. همه اینها ممکن است در طول یک معاینه فیزیکی پیدا شوند، مانند زمانی که ارائه دهنده شما با گوشی پزشکی به این نواحی گوش میدهد یا به سینه یا شکم شما ضربه میزند.
تشخیص مزوتلیوما سخت است. اگر نتایج تاریخچه و معاینه فیزیکی نشان دهد که ممکن است مزوتلیوما داشته باشید، آزمایشات بیشتری مورد نیاز است. اینها میتواند شامل آزمایشهای تصویر برداری، آزمایش خون و یا بیوپسی (نمونه برداری) باشد.
تستهای تصویر برداری
آزمایشهای تصویر برداری از اشعه ایکس، ذرات رادیو اکتیو، امواج صوتی یا میدانهای مغناطیسی برای ایجاد تصاویری از داخل بدن شما استفاده میکنند. آزمایشهای تصویر برداری ممکن است برای موارد زیر انجام شود:
- برای بررسی نواحی مشکوکی که ممکن است سرطانی باشند
- ببینید آیا سرطان گسترش یافته و یا چقدر گسترش یافته است
- کمک کنند تا بفهمید آیا روند درمان موثر است یا خیر
- به دنبال علائم بازگشت سرطان پس از درمان باشید
اشعه ایکس قفسه سینه (Chest x-ray)
این اغلب اولین آزمایشی است که برای بررسی مشکلات ریه انجام میشود. یافتههایی که ممکن است نشان دهنده مزوتلیوما باشد شامل ضخیم شدن غیر طبیعی پلورا، رسوبات کلسیم روی پلورا، تجمع مایع در فضای بین ریهها و دیواره قفسه سینه یا تغییرات در خود ریهها در نتیجه قرار گرفتن در معرض آزبست است.
اسکن توموگرافی کامپیوتری (CT یا Computed tomography)
سی تی اسکن از اشعه ایکس برای ایجاد تصاویر مقطعی دقیق (مانند برشهایی) از بدن شما استفاده میکند. سی تی اسکن اغلب برای کمک به جستجوی مزوتلیوما و یافتن محل دقیق سرطان استفاده میشود. آنها همچنین میتوانند به تعیین مرحله (وسعت) سرطان کمک کنند. به عنوان مثال، آنها میتوانند نشان دهند که آیا سرطان به سایر اندامها گسترش یافته است یا خیر.
این موضوع میتواند مشخص کند که آیا جراحی ممکن است یک گزینه درمانی باشد یا خیر. در نهایت، از سی تی اسکن نیز میتوان برای فهمیدن اینکه آیا درمانهایی مانند شیمی درمانی باعث کاهش یا کاهش رشد سرطان میشود، استفاده کرد.
اکوکاردیوگرافی (Echocardiogram)
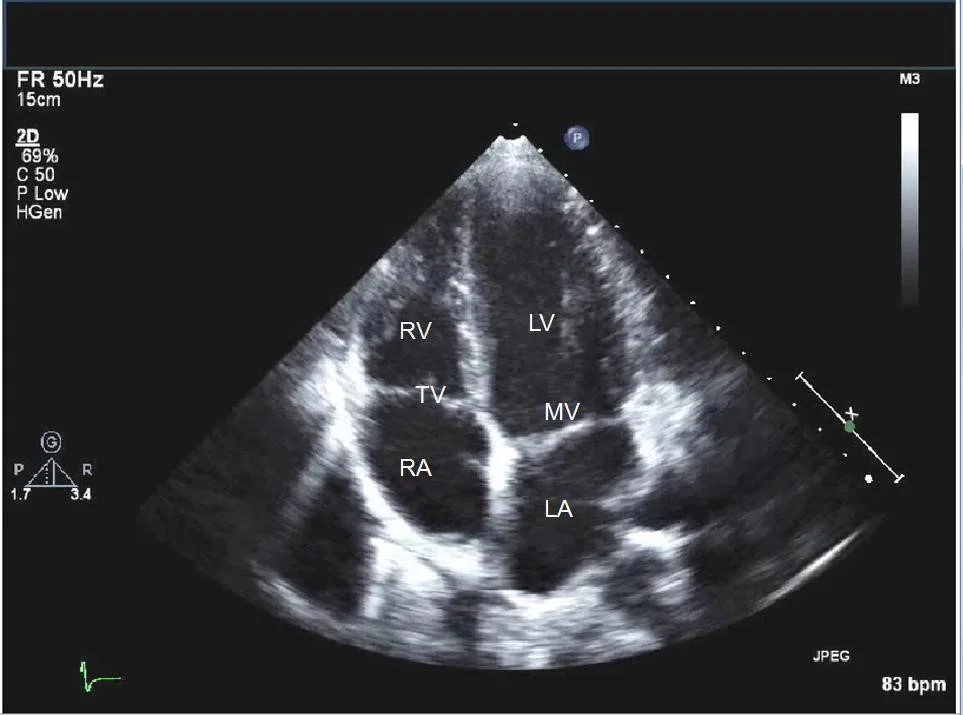
این روش در واقع سونوگرافی قلب است. اگر پزشک مشکوک به وجود مایع در اطراف قلب شما باشد (افیوژن پریکارد) ممکن است این کار انجام شود. این آزمایش همچنین میتواند نشان دهد که قلب شما چقدر خوب کار میکند.
اسکن توموگرافی گسیل پوزیترون (PET یا Positron emission tomography)
اسکن PET معمولاً از یک قند رادیو اکتیو استفاده میکند که وارد خون میشود. میزان رادیو اکتیویته مورد استفاده بسیار کم است. از آن جایی که سلولهای سرطانی به سرعت رشد میکنند، بیشتر از سایر سلولها قند جذب میکنند. سپس یک دوربین ویژه تصویری از مناطق پرتوزا را در بدن ایجاد میکند.
تصویر حاصل از اسکن PET میتواند به پزشک ایده بهتری در مورد اینکه آیا ضخیم شدن پلور یا صفاق که در سی تی اسکن مشاهده میشود، به احتمال بیشتر سرطان یا بافت اسکار است، ارائه میدهد.
اگر بیماری مزوتلیوما در شما تشخیص داده شده باشد، پزشک ممکن است از این آزمایش برای بررسی اینکه آیا سرطان به غدد لنفاوی یا سایر قسمتهای بدن گسترش یافته است یا خیر، استفاده کند. اسکن PET همچنین میتواند مفید باشد اگر پزشک شما فکر میکند سرطان ممکن است گسترش یافته باشد اما نمیداند این گسترش در کجاست.
اسکن PET/CT: برخی از دستگاهها میتوانند هر دو اسکن PET و CT را همزمان انجام دهند. این کار به پزشک امکان میدهد مناطق با رادیو اکتیویته بالاتر در اسکن PET را با تصویر دقیقتر آن ناحیه در سی تی اسکن مقایسه کند.
اسکن تصویر برداری رزونانس مغناطیسی (MRI یا Magnetic resonance imaging)
مانند سی تی اسکن، اسکن ام آر آی تصاویر دقیقی از بافتهای نرم بدن نشان میدهد. اما در اسکن MRI به جای اشعه ایکس از امواج رادیویی و آهنرباهای قوی استفاده میشود. ماده حاجب به نام گادولینیوم (gadolinium) اغلب قبل از اسکن به داخل ورید تزریق میشود تا جزئیات را بهتر نشان دهد.
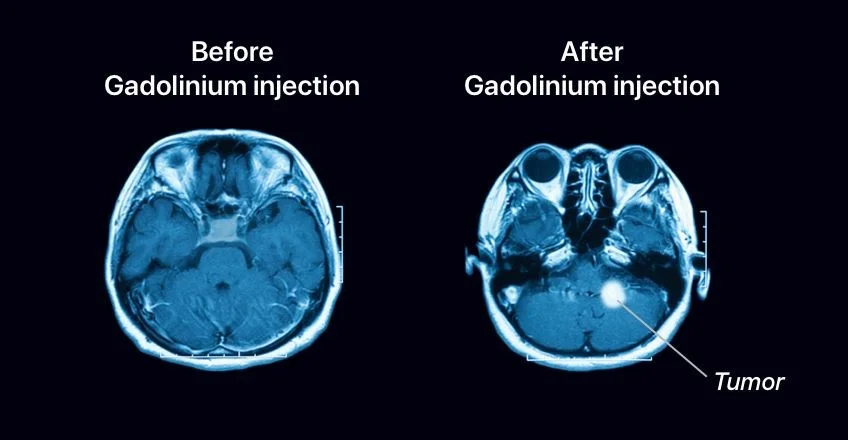
اسکنهای MRI گاهی اوقات میتوانند به نشان دادن محل دقیق و وسعت تومور کمک کنند زیرا تصاویر بسیار دقیقی از بافتهای نرم ارائه میدهند. در مزوتلیوما، آنها ممکن است در بررسی دیافراگم (لایه نازک ماهیچه زیر ریهها که به ما کمک میکند تا تنفس کنیم)، محل احتمالی گسترش سرطان مفید باشند.
آزمایشات خون
سطوح خونی برخی از مواد اغلب در افراد مبتلا به مزوتلیوما بالاتر است:
- FIbulin-3
- پپتیدهای مرتبط با مزوتلین محلول (SMRPs)
مزوتلیوما را نمیتوان تنها با این آزمایشهای خون تشخیص داد اما سطوح بالای این مواد میتواند تشخیص را بیشتر کند. با این حال، تحقیقات بیشتری مورد نیاز است و این آزمایشها به دلیل ارزش محدودشان به طور معمول در آنها استفاده نمیشوند.
سایر آزمایشات خون ممکن است برای دریافت ایده ای از سلامت کلی شما و چگونگی عملکرد سایر اندامها مانند کبد و کلیه استفاده شود.
آزمایش نمونههای مایع و بافت
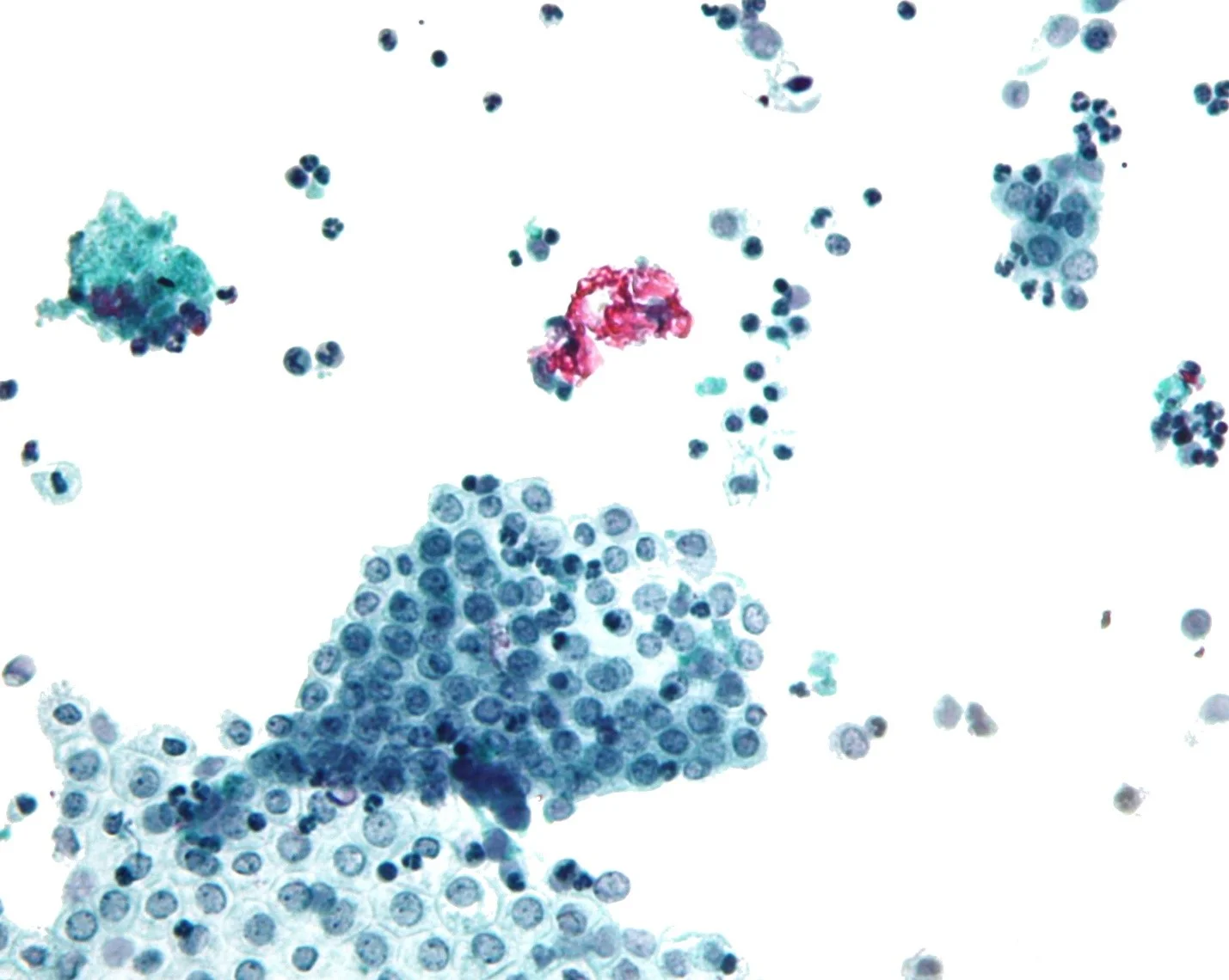
علائم و نتایج آزمایش ممکن است قویاً نشان دهد که فرد مبتلا به مزوتلیوما است اما تشخیص واقعی با برداشتن سلولها از یک ناحیه غیر طبیعی و مشاهده آنها در زیر میکروسکوپ انجام میشود. این روش بیوپسی (biopsy) نامیده میشود. میتوان آن را به روشهای مختلف انجام داد.
برداشتن مایع برای آزمایش
اگر مایعی در قسمتی از بدن تجمع یافته باشد که ممکن است به دلیل مزوتلیوما باشد، میتوان نمونه ای از این مایع را با قرار دادن یک سوزن نازک و توخالی از طریق پوست وارد و مایع را خارج کرد. پوست قبل از گذاشتن سوزن بی حس میشود. این کار ممکن است در مطب پزشک یا در بیمارستان انجام شود. گاهی از سونوگرافی (یا اکوکاردیوگرام) برای هدایت سوزن استفاده میشود.
این روش بسته به محل قرارگیری مایع نامهای مختلفی دارد:
- توراسنتز (Thoracentesis) مایع را از قفسه سینه خارج میکند.
- پاراسنتز (Paracentesis) مایعات را از شکم خارج میکند.
- پریکاردیوسنتز (Pericardiocentesis) مایع را از کیسه اطراف قلب خارج میکند.
سپس این مایع مورد آزمایش قرار میگیرد و با میکروسکوپ به دقت بررسی میشود تا ببینند آیا حاوی سلولهای سرطانی است یا خیر. اگر سلولهای سرطانی یافت شوند، ممکن است آزمایشهای ویژهای انجام شود تا مشخص شود آیا سرطان مزوتلیوما، سرطان ریه یا نوع دیگری از سرطان است.
حتی اگر هیچ سلول سرطانی در مایع یافت نشود، ممکن است فرد همچنان سرطان داشته باشد. در بسیاری از موارد، پزشکان باید یک نمونه واقعی از مزوتلیوم (پلورا، صفاق یا پریکارد) بگیرند تا بدانند آیا فرد مزوتلیوم دارد یا خیر.
بیوپسیهای سوزنی (Needle biopsies)
قطعات کوچک تومور در قفسه سینه گاهی اوقات با بیوپسی سوزنی خارج میشوند. یک سوزن بلند، نازک و توخالی از پوست قفسه سینه، بین دندهها و به داخل پلورا عبور داده میشود. تستهای تصویر برداری مانند سی تی اسکن برای هدایت سوزن به داخل تومور استفاده میشوند تا بتوان نمونههای کوچکی را خارج کرد. این کار اغلب با استفاده از داروهای بی حس کننده انجام میشود.
همچنین میتوان از بیوپسی سوزنی برای نمونه برداری از غدد لنفاوی در فضای بین ریهها استفاده کرد تا ببینند آیا سرطان در آن جا گسترش یافته است یا خیر. (بیوپسی سوزنی سونوگرافی اندوبرونشیال – Endobronchial ultrasound needle biopsy – را در ادامه مطالعه کنید.)
بیوپسی سوزنی نیازی به برش جراحی یا بستری یک شبه در بیمارستان ندارد. اما نکته منفی این است که گاهی اوقات نمونه برداشته شده به اندازه کافی برای تشخیص دقیق نیست. این امر به ویژه در مورد مزوتلیوما صادق است. برای این کار معمولاً به روش بیوپسی تهاجمی تری نیاز است.
خطر بیوپسی سوزنی: احتمال کمی وجود دارد که سوزن بتواند سوراخ کوچکی در ریه را در طول بیوپسی ایجاد کند. این امر میتواند باعث ایجاد هوا در فضای بین ریه و دیواره قفسه سینه (معروف به پنوموتوراکس یا pneumothorax) شود. یک پنوموتوراکس کوچک ممکن است هیچ علامتی ایجاد نکند.
ممکن است فقط در عکس برداری با اشعه ایکس که پس از بیوپسی انجام میشود، دیده شود و اغلب خود به خود از بین میرود. اما یک پنوموتوراکس بزرگتر میتواند بخشی از کلاپس ریه (lung collapse) بوده و ممکن است نیاز به درمان داشته باشد. روش درمانس این است که یک لوله کوچک و منعطف (یک کاتتر یا catheter) را از طریق پوست وارد و در فضای بین ریهها قرار دهید. از این لوله برای مکیدن هوا به بیرون به منظور انبساط مجدد ریه استفاده میشود. با بهبود سوراخ این لوله برای مدت کوتاهی در جای خود باقی میماند.
بیوپسیهای آندوسکوپی (Endoscopic biopsies)
بیوپسی آندوسکوپی معمولاً برای تشخیص مزوتلیوما استفاده میشود. آندوسکوپ ابزاری نازک و لوله مانند است که برای مشاهده داخل بدن استفاده میشود. دارای یک نور و یک لنز (یا دوربین فیلم برداری کوچک) در انتهای آن است که به ارائه دهنده شما اجازه میدهد تا به داخل بدن شما نگاه کند. ابزارهایی را میتوان از طریق آندوسکوپ برای برداشتن نمونه بافت استفاده کرد. آندوسکوپها بسته به قسمتی از بدن که در آن استفاده میشوند، نامهای مختلفی دارند.
توراکوسکوپی (Thoracoscopy)
در این روش از یک آندوسکوپ به نام توراکوسکوپ برای بررسی داخل قفسه سینه استفاده میشود. میتوان از آن برای مشاهده پلورا و نمونه برداری از بافت برای بیوپسی استفاده کرد.
توراکوسکوپی در اتاق عمل انجام میشود در حالی که از داروها برای خواب عمیق (بیهوشی عمومی) استفاده میشود. پزشک توراکوسکوپ را از طریق یک یا چند برش کوچک روی قفسه سینه وارد میکند تا به فضای بین ریهها و دیواره قفسه سینه نگاه کند.
این روش به پزشک اجازه میدهد تا نواحی احتمالی سرطانی را ببیند و قطعات کوچکی از بافت را برای آزمایش خارج کند. پزشک همچنین میتواند غدد لنفاوی و مایع را خارج کند. آنها ممکن است بتوانند ببینند که آیا تومور در حال رشد به بافتها یا اندامهای مجاور است یا خیر.
توراکوسکوپی همچنین میتواند به عنوان بخشی از یک روش برای جلوگیری از تجمع مایع در قفسه سینه استفاده شود. این روش پلورودز (pleurodesis) نامیده میشود و در مبحث روشهای تسکین دهنده مورد استفاده برای مزوتلیومای بدخیم پوشش داده میشود.
لاپاراسکوپی (Laparoscopy)
در این آزمایش، پزشک از آندوسکوپی به نام لاپاراسکوپ استفاده میکند تا داخل شکم شما را بررسی کرده و تومورهای موجود را بیوپسی (نمونه برداری) کند. این کار در اتاق عمل در حالی که تحت بیهوشی عمومی هستید (در خواب عمیق) انجام میشود. لاپاراسکوپ از طریق بریدگیهای کوچک در جلوی شکم وارد بدن شما میشود.
مدیاستینوسکوپی (Mediastinoscopy)
اگر آزمایشهای تصویر برداری نشان دهند که سرطان ممکن است به غدد لنفاوی بین ریهها گسترش یافته باشد، پزشک ممکن است بخواهد از برخی از آنها نمونه برداری کند تا ببیند آیا واقعاً حاوی سرطان هستند یا خیر. ناحیه بین ریهها مدیاستن (mediastinum) و بررسی کردن آن با آندوسکوپ مدیاستینوسکوپی (mediastinoscopy) نامیده میشود. این کار در اتاق عمل در حالی که تحت بیهوشی عمومی هستید (در خواب عمیق) انجام میشود.
یک برش کوچک در جلوی گردن و بالای استخوان سینه (sternum) ایجاد میشود. سپس یک لوله نازک، توخالی و روشن (یک مدیاستینوسکوپ) در پشت جناغ و جلوی نای قرار داده میشود تا به آن ناحیه نگاه کند. ابزارهای خاصی را میتوان از این لوله عبور داد تا از غدد لنفاوی در امتداد نای و فضای اطراف لولههای تنفسی اصلی (برونشیال یا bronchial) نمونه برداری کرد.
سرطان ریه اغلب به غدد لنفاوی گسترش مییابد اما مزوتلیوما کمتر این کار را انجام میدهند. آزمایش غدد لنفاوی میتواند نشان دهد که آیا سرطان شروع به گسترش کرده است یا خیر که همین امر ممکن است گزینههای درمانی را تحت تاثیر قرار دهد. همچنین گاهی اوقات میتواند به تشخیص سرطان ریه از مزوتلیوم کمک کند.
افراد مبتلا به مزوتلیوما نیازی به برونکوسکوپی ندارند. (این روشی است که از یک لوله برای نگاه کردن به داخل لولههای تنفسی استفاده میشود.) نیازی به انجام این روش نیست زیرا مزوتلیوما در داخل لولههای تنفسی پخش نمیشود. در عوض، گاهی اوقات ممکن است از برونکوسکوپی برای بیوپسی غدد لنفاوی نزدیک ریه به جای مدیاستینوسکوپی استفاده شود.
بیوپسی سوزنی سونوگرافی اندوبرونشیال (Endobronchial ultrasound needle biopsy)
برای این آزمایش، یک برونکوسکوپ (bronchoscope، لوله ای بلند، نازک، انعطاف پذیر و دارای فیبر نوری) با دستگاه اولتراسوند در نوک آن از گلو داخل و به داخل نای عبور داده میشود. سونوگرافی به پزشک اجازه میدهد غدد لنفاوی مجاور را ببیند.
یک سوزن توخالی از داخل برونکوسکوپ و از طریق دیواره راه هوایی به گرهها وارد میشود تا نمونههای بیوپسی گرفته شود. این روش ممکن است با استفاده از بیهوشی عمومی (حالتی که در خواب هستید) یا با داروهای بی حس کننده (بی حسی موضعی) و آرام بخشی سبک انجام شود.
بیوپسی جراحی باز (Open surgical biopsy)
گاهی اوقات، بیوپسی آندوسکوپی برای تشخیص کافی نیست، بنابراین اقدامات تهاجمی بیشتری مورد نیاز است. جراح با ایجاد یک برش در قفسه سینه (توراکوتومی) یا شکم (لاپاراتومی) میتواند نمونه بزرگتری از تومور را خارج کرده یا گاهی اوقات کل یک تومور را خارج کند.
آزمایش نمونهها در آزمایشگاه
تمام نمونههای بیوپسی و مایع به آزمایشگاه پاتولوژی فرستاده میشوند. در آن جا، پزشک با میکروسکوپ به آنها نگاه میکند و آنها را مورد آزمایش قرار میدهد تا متوجه شود که آیا سلولهای سرطانی دارند یا نه (و اگر چنین است، چه نوع سرطانی است).
تشخیص مزوتلیوما با نگاه کردن به سلولهای نمونههای مایع اغلب دشوار است. حتی تشخیص مزوتلیوما با بافت بیوپسی سوزنی کوچک میتواند سخت باشد. در زیر میکروسکوپ، مزوتلیوما اغلب شبیه سایر انواع سرطان به نظر میرسد. به عنوان مثال، مزوتلیومای پلور میتواند بسیار شبیه برخی از انواع سرطان ریه باشد و مزوتلیومای صفاقی در زنان ممکن است شبیه برخی از سرطانهای تخمدان باشد.
به همین دلیل، آزمایشهای آزمایشگاهی ویژه اغلب برای کمک به تشخیص مزوتلیوما از برخی سرطانهای دیگر انجام میشود.
اگر مزوتلیوما تشخیص داده شود، پزشک بر اساس الگوهای سلولی که در میکروسکوپ دیده میشود، نوع مزوتلیوم را نیز تعیین میکند. بیشتر مزوتلیومها به عنوان اپیتلیوئید، سارکوماتوئید یا مختلط/دوفازی طبقه بندی میشوند.
تستهای عملکرد ریوی
اگر مزوتلیوما تشخیص داده شده باشد، آزمایشهای عملکرد ریوی (pulmonary function tests یا PFTs) ممکن است برای بررسی میزان عملکرد ریههای شما انجام شود. این امر به ویژه در صورتی مهم است که جراحی ممکن است گزینه ای برای درمان سرطان باشد.
جراحی اغلب مستلزم برداشتن قسمت یا تمام ریه است، بنابراین مهم است که بدانید ریهها برای شروع چقدر خوب کار میکنند. این آزمایشها میتوانند به جراح این ایده را بدهند که آیا جراحی ممکن است یک گزینه باشد یا خیر، و اگر چنین است، چه مقدار ریه را میتوان با خیال راحت خارج کرد.
چند نوع مختلف PFT وجود دارد اما اساساً شما از طریق یک لوله متصل به دستگاهی که جریان هوا و میزان هوای قابل تحمل ریههای شما را اندازه گیری میکند، تنفس میکنید.
مراحل مزوتلیومای بدخیم
پس از تشخیص مزوتلیومای بدخیم، گام بعدی این است که بفهمید آیا گسترش یافته است یا خیر و اگر چنین است، سرطان تا کجا گسترش یافته است. این فرآیند مرحله بندی (staging) نامیده میشود. مرحله سرطان، میزان سرطان در بدن را توصیف میکند. این کار به تعیین اینکه سرطان چقدر جدی است و بهترین روش درمان آن کمک میکند. پزشکان همچنین هنگام صحبت در مورد آمار بقا و زنده مانی از مرحله سرطان استفاده میکنند.
مراحل مزوتلیوما از I (1) تا IV (4) متغیر است. به عنوان یک قاعده، هرچه این عدد کمتر باشد، سرطان کمتر گسترش یافته است. عدد بالاتر، مانند مرحله IV، به معنای گسترش بیشتر سرطان است. در یک مرحله، حرف قبل (بعد از عدد) به معنای مرحله پایین تر است. تجربه هر فرد مبتلا به سرطان منحصر به فرد است اما سرطانهایی با مراحل مشابه، چشم انداز مشابهی دارند و اغلب به روش مشابهی نیز درمان میشوند.
مرحله چگونه تعیین میشود؟
مزوتلیومای بدخیم پلور (Malignant pleural mesothelioma یا MPM)، شایع ترین نوع، تنها مزوتلیومایی است که سیستم مرحله بندی رسمی دارد. این مزوتلیومها از پلورا شروع میشوند که شامل پوشش ریهها و پوشش داخلی دیواره قفسه سینه میشود.
سیستم مرحله بندی که اغلب برای MPM استفاده میشود، سیستم TNM کمیته مشترک آمریکایی سرطان (American Joint Committee on Cancer یا AJCC) است که بر اساس 3 اطلاعات کلیدی است:
- وسعت (اندازه) تومور اصلی (T): سرطان تا چه اندازه در پلور گسترش یافته است؟ آیا به دیگر پلورا یا ساختارهای مجاور گسترش یافته است؟ آیا با جراحی قابل برداشتن است؟
- گسترش به غدد لنفاوی مجاور (N): آیا سرطان به غدد لنفاوی مجاور سرایت کرده است؟
- گسترش (متاستاز) به نقاط دور دست (M): آیا سرطان به اندامهای دورتر مانند استخوانها، کبد، ریهها یا پلورا (پوشش ریه) در طرف دیگر بدن یا صفاق (peritoneum یا پوشش داخلی شکم) گسترش یافته است؟
اعداد یا حروف بعد از T، N و M جزئیات بیشتری در مورد هر یک از این عوامل ارائه میدهند.
اعداد بالاتر به معنای پیشرفته تر بودن سرطان است. هنگامی که دسته بندیهای T، N و M یک فرد مشخص شد، این اطلاعات در فرآیندی به نام گروه بندی مرحله ای (stage grouping) با یکدیگر ترکیب میشوند تا یک مرحله کلی را تعیین کنند.
سیستم توضیح داده شده در زیر جدید ترین سیستم AJCC است که از ژانویه 2018 قابل اجرا است. این سیستم فقط برای مزوتلیومای بدخیم پلور استفاده میشود. مزوتلیومهایی که در مکانهای دیگر شروع میشوند کمتر شایع هستند و سیستم مرحله بندی رسمی ندارند.
MPM معمولاً یک مرحله بالینی (clinical stage) بر اساس نتایج یک معاینه فیزیکی، بیوپسی و آزمایشهای تصویر برداری (همان طور که در مبحث «چگونه مزوتلیومای بدخیم تشخیص داده میشود؟» بیان شد) داده میشود. اگر جراحی انجام شود، مرحله پاتولوژیک (pathologic stage، که مرحله جراحی یا surgical stage نیز نامیده میشود) با بررسی بافت برداشته شده در حین عمل مشخص میشود.
مرحله بندی سرطان میتواند پیچیده باشد، بنابراین از پزشک خود بخواهید آن را به گونه ای که شما درک میکنید برایتان توضیح دهد.
میزان بقا برای مزوتلیوما
میزان بقا میتواند به شما این ایده را بدهد که چند درصد از افراد مبتلا به همان نوع و مرحله سرطان تا مدت معینی (معمولاً 5 سال) پس از تشخیص هنوز زنده هستند. این اعداد نمیتوانند به شما بگویند که چقدر زنده خواهید ماند اما ممکن است به شما کمک کنند تا درک بهتری از احتمال موفقیت روند درمانی خود داشته باشید.
به خاطر داشته باشید که میزان بقا تخمینی است و اغلب بر اساس نتایج قبلی تعداد زیادی از افرادی است که سرطان خاصی داشتند اما آنها نمیتوانند پیش بینی کنند که در مورد فرد خاصی چه اتفاقی خواهد افتاد. این آمار میتواند گیج کننده باشد و ممکن است شما را به پرسیدن سوالات بیشتری سوق دهد. پزشک شما با وضعیت شما آشناست. از وی بپرسید چگونه این اعداد ممکن است برای شما اعمال شوند.
نرخ بقای نسبی 5 ساله چیست؟
نرخ بقای نسبی، افراد با همان نوع و مرحله مزوتلیومای بدخیم پلور (MPM) را با افراد موجود در کل جمعیت مقایسه میکند. به عنوان مثال، اگر نرخ بقای نسبی 5 ساله برای یک مرحله خاص از MPM سی درصد باشد، به این معنی است که احتمال زنده ماندن افرادی که به آن سرطان مبتلا هستند نسبت به افرادی که این سرطان را ندارند، حداقل به مدت 5 سال پس از تشخیص، به طور متوسط حدود 30 درصد است.
این اعداد از کجا میآیند؟
انجمن سرطان آمریکا برای ارائه آمار بقای انواع مختلف سرطان به اطلاعات پایگاه داده نظارت، اپیدمیولوژی و نتایج نهایی (SEER یا Surveillance, Epidemiology, and End Results) که توسط موسسه ملی سرطان (National Cancer Institute یا NCI) نگهداری میشود، متکی است.
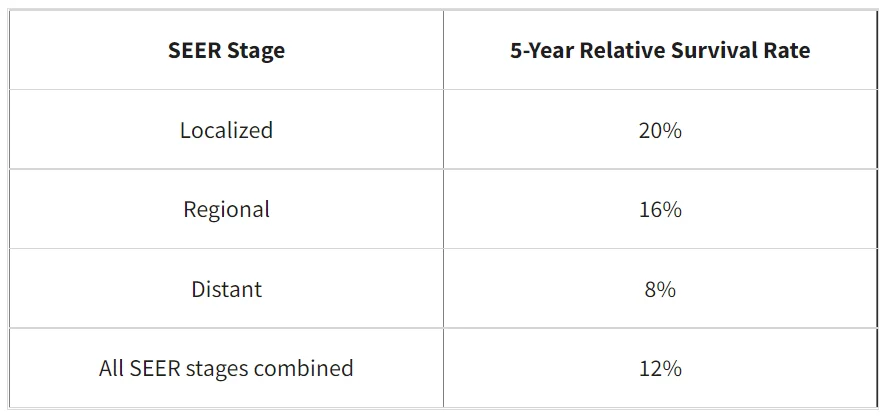
پایگاه داده SEER نرخ بقای نسبی 5 ساله MPM را در ایالات متحده بر اساس میزان گسترش سرطان دنبال میکند. با این حال، پایگاه داده SEER سرطانها را بر اساس مراحل AJCC TNM (مرحله 1، مرحله 2، مرحله 3 و غیره) گروه بندی نمیکند. در عوض، سرطانها را به مراحل موضعی، منطقه ای و دور دسته بندی میکند:
- موضعی (Localized): سرطان به پلور محدود میشود.
- منطقه ای (Regional): سرطان به ساختارهای مجاور یا به غدد لنفاوی مجاور گسترش یافته است.
- دور (Distant): سرطان به قسمتهای دور بدن مانند کبد، استخوانها یا جنب در طرف دیگر بدن گسترش یافته است.
نرخ بقای نسبی 5 ساله برای مزوتلیومای بدخیم پلور
این اعداد بر اساس اطلاعات افراد مبتلا به MPM از سال 2011 تا 2017 است.
درک اعداد
- این اعداد فقط برای مرحله سرطان در هنگام اولین تشخیص صدق میکند. اگر سرطان رشد کند، گسترش یابد یا پس از درمان عود کند، بعداً اعمال نمیشوند.
- این اعداد همه چیز را در نظر نمیگیرند. میزان بقا بر اساس میزان گسترش سرطان گروه بندی میشود اما سن شما، سلامت کلی، میزان قابل برداشت سرطان، نوع مزوتلیوما، میزان پاسخ سرطان به روند درمان و سایر عوامل نیز میتوانند بر دیدگاه شما تأثیر بگذارند.
- افرادی که اکنون مبتلا به MPM تشخیص داده شده اند ممکن است چشم انداز بهتری نسبت به این اعداد داشته باشند. روشهای درمانی با گذشت زمان بهبود مییابند و این اعداد بر اساس اطلاعات افرادی بدست آمده اند که حداقل پنج سال زودتر تشخیص داده شده و درمان شده اند.
درمان مزوتلیومای بدخیم
اگر برای شما مزوتلیومای بدخیم تشخیص داده شده است، تیم مراقبت از سرطان شما گزینههای درمانی را با شما در میان میگذارد. مهم است که مزایای هر گزینه درمانی را در مقابل خطرات و عوارض جانبی احتمالی سنجید.
مزوتلیوما چگونه درمان میشود؟
عوامل اصلی در انتخاب درمان مزوتلیوما، محل و وسعت تومور، گسترش آن به غدد لنفاوی یا سایر اندامها، سلامتی و ترجیحات شخصی شما است. بر اساس این عوامل، گزینههای درمانی شما ممکن است شامل موارد زیر باشد:
جراحی (Surgery) برای مزوتلیومای بدخیم
جراحی برای مزوتلیوما ممکن است انجام شود:
- تلاش برای درمان سرطان (جراحی بالقوه درمانی یا potentially curative surgery)
- برای تسکین درد و سایر علائم ناشی از تومور (جراحی تسکین دهنده یا palliative surgery)
اگر از سلامت کامل برخوردار هستید و سرطان را میتوان به طور کامل حذف کرد، ممکن است جراحی بالقوه درمانی یک گزینه باشد. اما حتی زمانی که جراح تمام سرطانهای قابل مشاهده را برمیدارد، اغلب برخی از سلولهای سرطانی باقی میمانند. این سلولها میتوانند رشد کرده و تقسیم شده و باعث عود سرطان پس از جراحی شوند.
به همین دلیل، همه پزشکان در مورد نقش دقیق جراحی اتفاق نظر ندارند. در بیشتر موارد این دارو شما را درمان نمیکند اما میتواند به شما کمک کند تا به مدت طولانی تری زندگی کنید.
با این حال، عمل جراحی بالقوه درمانی در برخی از مراکز عمده سرطان انجام میشود و تعداد کمی از افرادی که این جراحی را انجام داده اند، مدت طولانی بدون هیچ نشانه ای از سرطان به زندگی خود ادامه دادند.
انواع جراحی مزوتلیومای پلور
برای مزوتلیومای پلور میتوان از جراحی بالقوه درمانی یا تسکینی استفاده کرد. اما در بیشتر موارد، این تومورها به اندازه ای گسترش یافته اند که به طور کامل حذف نمیشوند. گاهی اوقات، جراح ممکن است نتواند وسعت کامل سرطان را – و نداند که کدام نوع جراحی ممکن است بهترین نوع باشد – تا زمانی که عمل شروع نشده باشد، بگوید.
پنومونکتومی خارج پلورال (Extrapleural pneumonectomy یا EPP)
این یک عمل جراحی بزرگ است اما ممکن است بهترین شانس را برای برداشتن تمام سرطان برای بسیاری از بیماران ارائه دهد. این روش ممکن است زمانی استفاده شود که جراح فکر میکند بهبودی ممکن است – بیشتر در بیماران مبتلا به مزوتلیومای اپیتلیویید قابل برداشت که به غدد لنفاوی گسترش نیافته است.
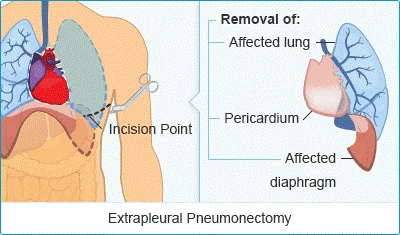
در EEP، جراح ریه را در سمت سرطان همراه با پلور پوشش دهنده دیواره قفسه سینه در آن سمت، دیافراگم (عضله تنفسی نازک) در آن طرف، شاید پریکارد (کیسه اطراف قلب) و گرههای لنفاوی اطراف آن را برمیدارد. سپس دیافراگم و پریکارد با مواد دست ساز بازسازی میشوند.
این یک عمل پیچیده است که فقط توسط جراحان مجرب در مراکز بزرگ پزشکی انجام میشود. برای مقاومت در برابر EEP باید از سلامت کلی با عملکرد خوب ریه و بدون بیماری جدی دیگری برخوردار باشید. آزمایشات زیادی باید قبل از انجام این جراحی انجام شود تا از سلامت کافی برای این جراحی مطمئن شوید. از هر 3 بیمار که این عمل را انجام میدهند، 1 نفر میتواند عوارض بزرگی داشته باشد.
پلورکتومی / دکورتیکاسیون (P/D یا Pleurectomy/decortication)
این یک عمل جراحی کم وسعت است که در آن تمام پلورای پوشش دهنده دیواره قفسه سینه (در سمتی که سرطان وجود دارد) همراه با پلورایی که ریه را در همان سمت پوشش میدهد، برداشته میشود. پلور پوشش مدیاستن و دیافراگم نیز برداشته میشود. ریه و عضله دیافراگم برداشته نمیشوند.
در یک نسخه کمی گسترده تر از این عمل (یک P/D رادیکال یا گسترده)، دیافراگم در سمت مبتلا به سرطان و یا پریکارد نیز برداشته میشود.
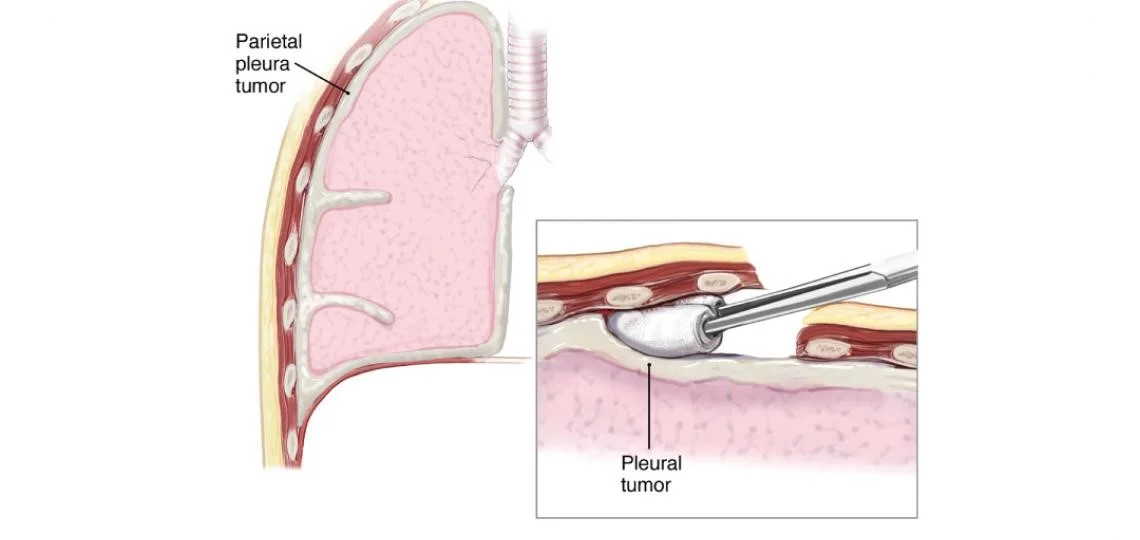
این جراحی را میتوان برای درمان برخی از سرطانهای اولیه استفاده کرد اما همچنین میتواند به عنوان یک روش تسکین دهنده برای تسکین علائم در صورت عدم حذف کل تومور استفاده شود. این روش میتواند به کنترل تجمع مایعات، بهبود تنفس و کاهش درد ناشی از سرطان کمک کند.
حجیم زدایی (پلورکتومی جزئی یا partial pleurectomy یا Debulking)
هدف از این جراحی حذف تا حد امکان سرطان و مزوتلیوما است. به طور کلی در این عمل بافت کمتری نسبت به روش P/D برداشته میشود.
عوارض احتمالی جراحی
عملهای مورد استفاده برای درمان مزوتلیوما میتواند خطرات و عوارض جانبی جدی داشته باشند که به وسعت جراحی و سلامت فرد از قبل بستگی دارد. عوارض جدی EPP میتواند شامل خونریزی، لخته شدن خون، عفونت زخم، تغییر در ریتم قلب، ذات الریه، تجمع مایع در قفسه سینه و از دست دادن عملکرد ریه باشد. اینها معمولاً با عملیات کمتر گسترده کمتر رایج هستند.
از آن جایی که جراح اغلب باید دندهها را در حین جراحی باز کند، مکان برش تا مدتی بعد از آن درد خواهد داشت. فعالیت شما حداقل برای یک یا دو ماه محدود خواهد بود.
مطالعات نشان دادهاند که P/D ترجیح داده میشود زیرا مشکلات کمتری در ارتباط با آن وجود دارد و نتایج کلی اگر بهتر از EPP نباشد، بسیار مشابه است. P/D اغلب در اکثر مراکز درمانی مورد استفاده قرار میگیرد اما مطالعات بیشتری برای مقایسه این 2 نوع جراحی مورد نیاز است. در این زمان، نوع جراحی مورد استفاده به تجربه بیمارستان و جراح و جزئیات سرطان و سلامت کلی هر بیمار و همچنین ترجیحات شخصی آنها بستگی دارد.
جراحی مزوتلیومای صفاقی
از جراحی مزوتلیومای صفاقی میتوان برای کمک به کاهش علائم یا برداشتن تومور از دیواره شکم (belly) و اندامهای گوارشی استفاده کرد. همان طور که در مورد مزوتلیومای پلور گفته شد، این تومورها اغلب بیش از حد گسترش یافته اند که به طور کامل حذف نمیشوند.
حجیم زدایی (Debulking): هدف از این جراحی برداشتن هر چه بیشتر مزوتلیوما است. گاهی اوقات این کار به معنای برداشتن قطعات روده نیز هست.
پس از برداشتن هرچه بیشتر سرطان قابل مشاهده (اما قبل از اتمام عمل)، ممکن است شیمی درمانی در شکم انجام شود. به این روش شیمی درمانی حین عمل (intraoperative chemotherapy) یا داخل صفاقی (intraperitoneal chemotherapy) گفته میشود. اگر داروهای شیمی درمانی گرم شوند، به آن شیمی درمانی حین عمل گرم (heated intraoperative chemotherapy) یا HIPEC میگویند. در هر جلسه درمانی، داروها برای مدت کوتاهی باقی میمانند، سپس برداشته میشوند و محل برش بسته میشود.
Omentectomy: امنتوم یک لایه پیش بند مانند از بافت چربی است که بر روی اندامهای داخل شکم قرار میگیرد. سرطانهای صفاق اغلب به این بافت گسترش مییابد، بنابراین ممکن است این بخش به عنوان بخشی از جراحی مزوتلیومای صفاقی برداشته شود.
جراحی برای مزوتلیومای پریکارد
جراحی میتواند مزوتلیوما را از پریکارد (کیسه اطراف قلب) خارج کند. کل پریکارد ممکن است برداشته شود (که پریکاردکتومی یا pericardectomy نامیده میشود) که این کار ممکن است برای کاهش فشار روی قلب انجام شود.
جراحی ممکن است برای ایجاد یک سوراخ در پریکارد انجام شود که به آن پنجره پریکارد (pericardial window) میگویند. این روش میتواند برای قرار دادن شیمی درمانی در ناحیه اطراف قلب استفاده شود.
جراحی برای مزوتلیومای تونیکا واژینالیس
جراحی مزوتلیومای تونیکا واژینالیس که بیضهها را میپوشاند به ندرت این سرطان را درمان میکند. بیشتر اوقات جراحی زمانی انجام میشود که تومور با فتق اشتباه گرفته شود. جراح تلاش میکند تا فتق مشکوک را درمان کند و تنها پس از شروع جراحی متوجه تشخیص درست میشود. این نوع مزوتلیوما به ندرت میتواند به طور کامل حذف شود.
روشهای تسکینی (Palliative Procedures) برای مزوتلیومای بدخیم
برداشتن یا از بین بردن کامل مزوتلیوما اغلب دشوار است. با این حال، روشهای درمانی اغلب میتوانند به کنترل آن برای مدتی یا کاهش مشکلات ناشی از آن کمک کنند. به عنوان مثال، برخی از انواع جراحی یا شیمی درمانی ممکن است به کنترل سرطان کمک کنند. پرتو درمانی همچنین ممکن است برای کاهش درد قفسه سینه یا انسداد در لولههای تنفسی مفید باشد.
حذف مایع
اگر مزوتلیومای پلور باعث تجمع مایع در بدن شود، اغلب میتواند باعث بروز مشکلات تنفسی و مشکلات دیگر شود. گاهی اوقات میتوان از روشهایی برای حذف مایع یا کمک به جلوگیری از بازگشت آن استفاده کرد.
توراسنتز، پاراسنتز و پری کاردیوسنتز روشهایی هستند که میتوانند برای خارج کردن مایعی که تجمع یافته و باعث ایجاد علائمی مانند مشکل تنفسی میشود، استفاده شوند. یک سوزن بلند و توخالی برای حذف مایع استفاده میشود. این روشها در مبحث تستهای مزوتلیومای بدخیم توضیح داده شده اند. مایع اغلب دوباره جمع میشود، بنابراین این روشها ممکن است نیاز به تکرار داشته باشند.
پلورودز (Pleurodesis)
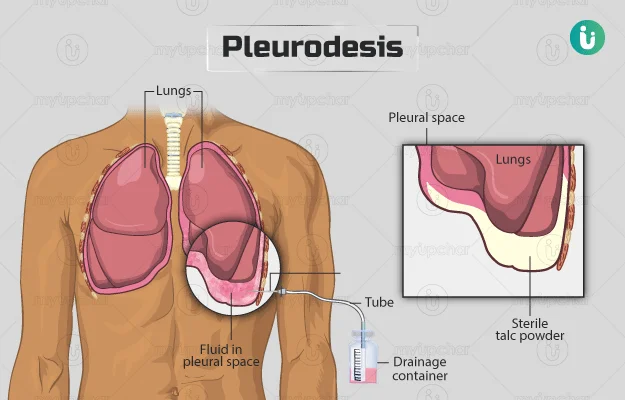
این روش ممکن است برای جلوگیری از تجمع مایع در قفسه سینه انجام شود. یک برش کوچک در پوست دیواره قفسه سینه ایجاد میشود و یک لوله توخالی (به نام لوله سینه یا chest tube) در قفسه سینه قرار داده میشود تا مایع بتواند خارج شود.
سپس، یک تالک مخلوط شده در یک مایع (دوغاب تالک یا talc slurry)، آنتی بیوتیک داکسی سایکلین یا داروی شیمی درمانی بلئومایسین در لوله قفسه سینه قرار داده میشود. این کار باعث تحریک پوششهای ریه (پلور احشایی یا visceral pleura) و دیواره قفسه سینه (پلورای جداری یا parietal pleura) میشود، به طوری که آنها به هم میچسبند، فضا را بسته و از تجمع بیشتر مایع جلوگیری میکنند.
لوله معمولاً برای یک یا دو روز در داخل گذاشته میشود تا مایع جدید تخلیه شود. پلورودز را میتوان در طول توراکوسکوپی نیز انجام داد.
قرار دادن شانت (Shunt placement)
شانت وسیله ای است که به مایع اجازه میدهد از یک قسمت بدن به قسمت دیگر حرکت کند. به عنوان مثال، شانت پلورو صفاقی (pleuro-peritoneal shunt) اجازه میدهد تا مایع اضافی در قفسه سینه به شکم (belly) تخلیه شود. در آن جا به احتمال زیاد جذب بدن میشود. اگر پلورودزیس یا سایر تکنیکها مؤثر نباشند، ممکن است از شانت استفاده شود.
شانت یک لوله بلند، نازک و انعطاف پذیر با یک پمپ کوچک در وسط آن است. در اتاق عمل، پزشک یک سر شانت را به فضای قفسه سینه و سر دیگر آن را در شکم قرار میدهد. (قسمت پمپ درست زیر پوست روی دندهها میماند.) هنگامی که شانت در جای خود قرار گرفت، بیمار چندین بار پمپ را به سمت پایین فشار میدهد تا مایع را از قفسه سینه به شکم منتقل کند. این کار معمولاً چند بار در روز انجام میشود.
قرار دادن کاتتر (Catheter placement)
این روش دیگری است که گاهی اوقات برای کنترل تجمع مایعات استفاده میشود. یک سر کاتتر (لوله نازک و انعطاف پذیر) از طریق یک بریدگی کوچک در پوست در قفسه سینه (یا شکم برای مزوتلیومای صفاقی) قرار میگیرد و انتهای دیگر خارج از بدن باقی میماند. این کار در مطب پزشک یا بیمارستان انجام میشود. هنگامی که کاتتر در جای خود قرار گرفت، میتوان کاتتر را به یک بطری مخصوص یا دستگاه دیگری متصل کرد تا مایع را به طور منظم تخلیه کند.
پرتو درمانی (Radiation Therapy) برای مزوتلیومای بدخیم
پرتو درمانی از اشعه ایکس یا ذرات پرانرژی برای کشتن سلولهای سرطانی استفاده میکند. درمان مزوتلیوما با پرتو درمانی سخت است. آنها معمولاً بهعنوان تومورهای مجزا رشد نمیکنند، بنابراین هدف قرار دادن تشعشع به سمت آنها در حالی که از بافتهای طبیعی مجاور دوری میکنند، میتواند دشوار باشد. با این حال، تکنیکهای جدیدتر کنترل بهتری بر پرتوهای تابشی میدهند و ممکن است این شکل از درمان را برای برخی افراد مفیدتر کنند.
پرتو درمانی را میتوان به روشهای مختلفی برای درمان مزوتلیوما استفاده کرد:
- میتوان بعد از جراحی برای از بین بردن نواحی کوچک سرطانی که در طول جراحی دیده و برداشته نشده اند، استفاده کرد. به این روش پرتو درمانی کمکی (adjuvant radiation therapy) میگویند.
- میتوان از آن به عنوان یک روش تسکینی برای کاهش علائم مزوتلیوما مانند تنگی نفس، درد، خونریزی یا مشکل در بلع استفاده کرد.
انواع پرتو درمانی
پرتو درمانی خارجی (EBRT یا External beam radiation therapy)
این نوع اصلی پرتو درمانی است که برای مزوتلیوما استفاده میشود. این روش از اشعه ایکس دستگاهی خارج از بدن برای از بین بردن سلولهای سرطانی استفاده میکند.
با تکنیکهای جدیدتر، برای مثال، پرتو درمانی تعدیل شده با شدت (intensity-modulated radiation therapy یا IMRT)، پزشکان میتوانند مزوتلیومها را با دقت بیشتری درمان کنند و در عین حال آسیب تشعشع به بافتهای سالم مجاور را کاهش دهند. این ممکن است شانس بیشتری برای کارکرد پرتو درمانی داشته باشد، در حالی که عوارض جانبی را محدود میکند.
براکی تراپی (Brachytherapy)
برای این نوع پرتو درمانی، یک منبع پرتوزا در داخل بدن، داخل یا نزدیک تومور سرطانی قرار داده میشود. براکی تراپی به ندرت برای مزوتلیوما استفاده میشود مگر اینکه بخشی از یک کارآزمایی بالینی باشد.
عوارض جانبی احتمالی
عوارض جانبی پرتو درمانی خارجی شامل خستگی، مشکلات پوستی مانند آفتاب سوختگی و ریزش مو در محل ورود اشعه به بدن است. این عوارض معمولاً پس از پایان درمان از بین میروند. پرتو درمانی قفسه سینه میتواند به مرور زمان به ریهها آسیب برساند و منجر به مشکلات تنفسی و تنگی نفس شود. پرتو درمانی شکمی ممکن است باعث تهوع، استفراغ، اسهال و از دست دادن اشتها شود.
اگر پرتو درمانی همراه با شیمی درمانی استفاده شود، عوارض جانبی بدتر میشوند.
اگر عوارض جانبی ناشی از پرتو درمانی دارید، با تیم درمانی خود صحبت کنید. اغلب راههایی برای کمک به کنترل این علائم وجود دارد.
شیمی درمانی (Chemotherapy) برای مزوتلیومای بدخیم
شیمی درمانی (chemo) درمان با داروهای ضد سرطان است. این نوع به روشهای مختلفی برای درمان مزوتلیوما استفاده میشود. برای یافتن بهترین داروها و بهترین روش استفاده از شیمی درمانی به مطالعات بیشتری نیاز است. امروزه بهترین نتایج با استفاده از آن در کنار جراحی دیده میشود.
اگر مزوتلیوما را بتوان با جراحی درمان کرد، ممکن است ابتدا شیمی درمانی (قبل از جراحی) برای کاهش توده سرطان یو کاهش خطر گسترش آن انجام شود. به این روش درمان نئوادجوانت (neoadjuvant therapy) میگویند.
همچنین میتوان پس از جراحی برای از بین بردن سلولهای سرطانی باقی مانده از شیمی درمانی از آن استفاده کرد. این نوع درمان که درمان کمکی (adjuvant therapy) نامیده میشود، ممکن است به تاخیر یا جلوگیری از رشد مجدد سرطان کمک کند.
برای سرطانهایی که با جراحی قابل حذف نیستند، شیمی درمانی ممکن است روش درمان اصلی باشد (به تنهایی یا همراه با پرتو درمانی). شیمی درمانی ممکن است سرطان را کوچک کند یا رشد آن را کند کند اما بعید است که به طور کامل آن را از بین ببرد.
نحوه انجام شیمی درمانی
پزشکان معمولاً شیمی درمانی را به صورت دورهای انجام میدهند و هر دوره از درمان، یک دوره استراحت به دنبال دارد تا به بدن فرصت بهبودی بدهد. سیکلهای شیمی درمانی به طور کلی حدود 3 تا 4 هفته طول میکشد. شیمی درمانی اغلب برای بیمارانی که سلامت ضعیفی دارند توصیه نمیشود اما سن بالا به خودی خود مانعی برای ابتلا به آن نیست.
دو روش اصلی برای درمان مزوتلیوما وجود دارد.
شیمی درمانی سیستمیک (Systemic chemo)
در درمان سیستمیک، شیمی درمانی از طریق ورید به خون تزریق میشود. این دارو وارد جریان خون میشود و در سراسر بدن حرکت میکند تا به سلولهای سرطانی در هر کجا که هستند برسد و آنها را از بین ببرد.
شیمی درمانی داخل پلورال (Intrapleural chemo) یا داخل صفاقی (intraperitoneal chemo)
داروهای شیمی درمانی را میتوان مستقیماً در فضای بدن که سرطان در آن قرار دارد – به صورت داخل پلورال (در قفسه سینه) یا داخل صفاقی (در داخل شکم) قرار داد. این کار با یک کاتتر کوچک (لوله) که از طریق یک برش کوچک در قفسه سینه یا دیواره شکم وارد بدن میشود، انجام میشود. داروهای شیمی درمانی که به این روش داده میشوند همچنان در جریان خون جذب میشوند اما بالاترین غلظت داروها دقیقاً به جایی میرسد که سلولهای سرطانی هستند.
برای شیمی درمانی داخل پلورال یا داخل صفاقی، داروها گاهی قبل از قرار گرفتن در فضای بدن گرم میشوند. به این روش شیمی درمانی هیپرترمیک (hyperthermic chemotherapy) میگویند.
گرم کردن داروهای شیمی درمانی ممکن است به عملکرد بهتر آنها کمک کند. گاهی اوقات این روش درمانی به صورت تک دوز در اتاق عمل، درست پس از جراحی برای برداشتن سرطان انجام میشود. به این روش شیمی درمانی حین عمل گرم (heated intraoperative chemotherapy) میگویند. این روش بیشتر برای درمان سرطان صفاق استفاده میشود، در این صورت ممکن است شیمی درمانی داخل صفاقی گرم یا heated intraperitoneal chemotherapy یا HIPEC نامیده شود.
داروهای شیمی درمانی که برای مزوتلیوما استفاده میشود:
بسیاری از داروهای شیمی درمانی را میتوان برای درمان مزوتلیوما استفاده کرد، از جمله:
- پمترکسد (Alimta)
- سیس پلاتین (Cisplatin)
- کربوپلاتین (Carboplatin)
- جمسیتابین (Gemzar)
- Vinorelbine
اینها اغلب به صورت ترکیبی از 2 دارو تجویز میشوند. اما در افرادی که نمیتوانند بیش از یک دارو را تحمل کنند میتوان از تک داروها استفاده کرد.
هنگامی که از 2 دارو استفاده میشود، اکثر پزشکان پمترکسید و سیس پلاتین را تجویز میکنند. پمترکسد سطح اسید فولیک و ویتامین B12 را در بدن کاهش میدهد، بنابراین بیماران برای جلوگیری از عوارض جانبی خاص، این دو ماده را نیز دریافت میکنند. سایر ترکیبات ممکن شامل پمترکسد با کربوپلاتین یا سیس پلاتین با جمسیتابین است.
داروهای مورد استفاده برای HIPEC عبارتند از:
- سیس پلاتین به همراه دوکسوروبیسین (شایع ترین)
- پاکلی تاکسل (Paclitaxel)
- پمترکسد
عوارض جانبی احتمالی
داروهای شیمی درمانی به سلولهایی که به سرعت در حال تقسیم هستند حمله میکنند، به همین دلیل است که آنها علیه سلولهای سرطانی عمل میکنند. اما سایر سلولهای بدن، مانند سلولهای مغز استخوان (جایی که سلولهای خونی جدید ساخته میشوند)، پوشش داخلی دهان و روده و فولیکولهای مو نیز به سرعت تقسیم میشوند. این سلولها احتمالاً تحت تأثیر شیمی درمانی قرار میگیرند که میتواند منجر به بروز عوارض جانبی شود.
عوارض جانبی شیمی درمانی به نوع و دوز داروهای داده شده، نحوه تجویز و مدت زمان استفاده از آنها بستگی دارد. عوارض جانبی رایج عبارتند از:
- ریزش مو
- زخمهای دهانی
- از دست دادن اشتها
- تهوع و استفراغ
- اسهال
- افزایش احتمال عفونت (به دلیل داشتن گلبولهای سفید بسیار کم)
- کبودی یا خونریزی آسان (به دلیل داشتن تعداد بسیار کم پلاکت خون)
- خستگی (به دلیل داشتن گلبولهای قرمز بسیار کم)
این عوارض معمولا پس از پایان روند درمان از بین میروند. اغلب راههایی برای کاهش این عوارض وجود دارد. به عنوان مثال، میتوان داروهایی برای کمک به پیشگیری یا کاهش تهوع و استفراغ تجویز کرد. حتماً از پزشک یا پرستار خود در مورد داروهایی که به کاهش عوارض جانبی کمک میکند سؤال کنید و در صورت داشتن عوارض جانبی به آنها اطلاع دهید تا بتوان آنها را مدیریت کرد.
شیمی درمانی داخل پلورال یا داخل صفاقی نسبت به شیمی درمانی سیستمیک مشکلات کمتری ایجاد میکند.
برخی از داروها میتوانند عوارض جانبی دیگری نیز داشته باشند. به عنوان مثال، سیس پلاتین و کربوپلاتین میتوانند به اعصاب آسیب بزنند (به نام نوروپاتی محیطی یا peripheral neuropathy). این عارضه گاهی اوقات میتواند منجر به کاهش شنوایی یا علائمی در دستها و پاها مانند درد، سوزش یا سوزن سوزن شدن، حساسیت به سرما یا گرما یا ضعف شود. این حالات معمولاً پس از قطع دوره درمان به مرور زمان از بین میروند اما در برخی افراد میتوانند برای مدت طولانی ادامه داشته باشند.
حتماً هر گونه عوارض جانبی یا تغییری را که متوجه شدید به تیم پزشکی خود گزارش دهید تا بتوانید فوراً آنها را درمان کنید. در برخی موارد، ممکن است لازم باشد دوز داروها کاهش یابد یا روند درمان باید به تعویق بیفتد یا متوقف شود تا اثرات بدتر نشود.
ایمونوتراپی (Immunotherapy) برای مزوتلیومای بدخیم
ایمونوتراپی استفاده از داروها برای تحریک سیستم ایمنی بدن خود فرد است تا بتواند سلولهای سرطانی را بهتر تشخیص داده و از بین ببرد.
مهار کنندههای ایست بازرسی ایمنی (Immune checkpoint inhibitors)
بخش مهمی از سیستم ایمنی، توانایی آن در جلوگیری از حمله به سلولهای طبیعی بدن است. برای انجام این کار، از «نقاط بازرسی یا checkpoints » استفاده میکند که پروتئینهایی روی سلولهای ایمنی هستند که برای شروع پاسخ ایمنی باید روشن یا خاموش شوند. سلولهای سرطانی گاهی اوقات از این نقاط بازرسی برای جلوگیری از حمله سیستم ایمنی استفاده میکنند.
داروهای جدیدتری که این پروتئینهای ایست بازرسی را هدف قرار میدهند، به نام بازدارندههای بازرسی (checkpoint inhibitors)، میتوانند به بازگرداندن پاسخ ایمنی در برابر سلولهای سرطانی کمک کنند.
مهار کنندههای PD-1
پمبرولیزوماب (Keytruda) و نیولوماب (Opdivo) داروهایی هستند که PD-1، پروتئینی روی سلولهای سیستم ایمنی به نام سلولهای T را هدف قرار میدهند. PD-1 به جلوگیری از حمله سلولهای T به سایر سلولهای بدن کمک میکند. این داروها با مسدود کردن PD-1، پاسخ ایمنی در برابر سلولهای سرطانی را تقویت میکنند. این امر میتواند برخی از تومورها را کوچک کند یا رشد آنها را کند کند.
هر یک از این داروها را میتوان در افرادی که مزوتلیوم آنها پس از درمان اولیه هنوز در حال رشد است استفاده کرد. Nivolumab همچنین میتواند همراه با بازدارنده ایست بازرسی دیگر، ipilimumab (به مطالب زیر مراجعه کنید)، به عنوان اولین روش درمانی در افراد مبتلا به مزوتلیوما که با جراحی قابل برداشتن نیست، استفاده شود.
این داروها به صورت انفوزیون داخل وریدی (IV) هر 2 تا 6 هفته تجویز میشوند.
مهار کننده CTLA-4
Ipilimumab (Yervoy) داروی دیگری است که پاسخ ایمنی را تقویت میکند اما هدف متفاوتی دارد. این پروتئین CTLA-4 را مسدود میکند، پروتئین دیگری روی سلولهای T که به طور معمول به کنترل آنها کمک میکند.
این دارو را میتوان همراه با نیولوماب برای درمان مزوتلیومای پیشرفته استفاده کرد اما به تنهایی استفاده نمیشود.
این دارو به صورت انفوزیون داخل وریدی (IV) معمولاً هر 6 هفته یک بار داده میشود.
عوارض جانبی مهار کنندههای ایست بازرسی
عوارض جانبی این داروها میتواند شامل خستگی، سرفه، حالت تهوع، خارش، زوائد پوستی، کاهش اشتها، یبوست، درد مفاصل و اسهال باشد.
سایر عوارض جانبی جدی تر که کمتر رخ میدهند:
واکنشهای انفوزیون (Infusion reactions): برخی از افراد ممکن است در حین مصرف این داروها واکنش انفوزیون داشته باشند. این عارضه مانند یک واکنش آلرژیک است و میتواند شامل تب، لرز، برافروختگی صورت، زوائد پوستی، خارش پوست، احساس سرگیجه، خس خس سینه و مشکل در تنفس باشد. مهم است که در صورت داشتن هر یک از این علائم در حین مصرف یکی از این داروها، فوراً به پزشک یا پرستار خود اطلاع دهید.
واکنشهای خود ایمنی (Autoimmune reactions): این داروها با حذف یکی از محافظها از سیستم ایمنی بدن عمل میکنند. گاهی اوقات سیستم ایمنی بدن شروع به حمله به سایر قسمتهای بدن میکند که میتواند باعث بروز مشکلات جدی یا حتی تهدید کننده زندگی در ریهها، رودهها، کبد، غدد هورمون ساز، کلیهها یا سایر اندامها شود. به نظر میرسد این نوع عوارض جانبی بیشتر با مصرف ipilimumab نسبت به مهار کنندههای PD-1 رخ میدهد.
بسیار مهم است که هر گونه عوارض جانبی جدید را در طول روند درمان با هر یک از این داروها یا بعد از آن، فوراً به تیم مراقبتهای بهداشتی خود گزارش دهید. در صورت بروز عوارض جانبی جدی، ممکن است لازم باشد دوره درمانی را متوقف کرده و دوزهای بالای کورتیکواستروئیدها (corticosteroids) را برای سرکوب سیستم ایمنی خود مصرف کنید.
درمان هدفمند (Targeted Therapy) برای مزوتلیومای بدخیم
همان طور که محققان در مورد تغییرات ژن و پروتئین در مزوتلیوما بیشتر میآموزند، سعی کرده اند داروهای جدیدی برای هدف قرار دادن این تغییرات ایجاد کنند. امروزه بسیاری از انواع سرطان با درمان هدفمند درمان میشوند. تحقیقاتی در حال انجام است تا ببینیم آیا آنها ممکن است برای مزوتلیوما نیز موثر باشند.
داروهای هدفمند درمانی متفاوت از داروهای استاندارد شیمی درمانی (chemo) عمل میکنند. آنها گاهی اوقات زمانی کار میکنند که داروهای شیمی درمانی استاندارد عملکرد مفیدی ندارند و اغلب دارای عوارض جانبی متفاوت (و کمتر شدیدی) هستند.
داروهایی که تشکیل عروق خونی را هدف قرار میدهند (VEGF)
فاکتور رشد اندوتلیال عروقی (Vascular endothelial growth factor یا VEGF) پروتئینی است که به تومورها کمک میکند تا رگهای خونی جدید را (فرآیندی به نام رگزایی یا angiogenesis) برای دریافت مواد مغذی مورد نیاز برای رشد تشکیل دهند. بواسیزوماب (Avastin) دارویی است که از عملکرد VEGF جلوگیری میکند. مشخص شده است که این دارو به افراد مبتلا به مزوتلیومای پلور کمک میکند تا با استفاده از پمترکسد و سیس پلاتین در مقایسه با دادن این داروهای شیمی درمانی به تنهایی، عمر طولانی تری داشته باشند.
بواسیزوماب، پمترکسد و سیس پلاتین ممکن است به عنوان روش درمانی اصلی مزوتلیوما استفاده شوند که با جراحی قابل حذف نیستند. سپس ممکن است مصرف بواسیزوماب را تا یک سال آینده همچنان دنبال کند.
بواسیزوماب به صورت انفوزیون در ورید (IV) هر 2 یا 3 هفته تجویز میشود.
عوارض جانبی احتمالی داروهایی که VEGF را هدف قرار میدهند
عوارض جانبی رایج این داروها عبارتند از:
- فشار خون بالا
- خستگی شدید (fatigue)
- خون ریزی
- تعداد کم گلبولهای سفید خون (با افزایش خطر عفونت)
- سردرد
- زخمهای دهانی
- از دست دادن اشتها
- اسهال
عوارض جانبی نادر اما احتمالاً جدی شامل لخته شدن خون، خونریزی شدید، ایجاد سوراخ در روده بزرگ (که perforations نامیده میشود)، مشکلات قلبی، مشکلات کلیوی و کندی در بهبود زخم است. اگر سوراخی در روده بزرگ ایجاد شود میتواند منجر به عفونت شدید شده و ممکن است برای رفع آن نیاز به جراحی باشد.
یکی دیگر از عوارض نادر اما جدی این داروها واکنش آلرژیک در حین تزریق است که میتواند باعث مشکلات تنفسی و کاهش فشار خون شود. هنگام دریافت درمان هدفمند، از نزدیک تحت نظر خواهید بود.
درمان مزوتلیوما بر اساس وسعت سرطان
مرحله (وسعت) مزوتلیوما عامل مهمی در تعیین گزینههای درمانی است. اما عوامل دیگری، مانند اینکه آیا پزشک احساس میکند سرطان قابل برداشت است یا خیر (همه سرطانهای قابل مشاهده را میتوان با جراحی برداشت) و همچنین سلامت عمومی و ترجیحات فرد نیز در این امر نقش دارند.
درمان مزوتلیوما سخت است، خواه این سرطان قابل برداشتن باشد یا نباشد. بهتر است توسط تیمی از پزشکانی که تجربه زیادی در مورد مزوتلیوما دارند درمان شوید. همچنین بسیار مهم است که قبل از شروع روند درمان، هدف و همچنین فواید و خطرات احتمالی را درک کنید – چه تلاش برای درمان سرطان یا کمک به تسکین علائم. این امر میتواند به شما کمک کند هنگام بررسی گزینههای درمانی خود تصمیمی آگاهانه بگیرید.
مزوتلیومهای قابل برداشت (Resectable mesotheliomas)
اکثر مزوتلیومهای پلور مرحله I و برخی از مراحل II و III به طور بالقوه قابل برداشتن هستند اما استثناهایی وجود دارد. اینکه آیا یک تومور قابل برداشت است نیز بر اساس نوع فرعی آن (بیشتر پزشکان بر این باورند که تومورهای سارکوماتوئید با برداشتن بهتر نمیشوند)، جایی که در بدن است، میزان رشد آن در بافتهای مجاور و اینکه آیا فرد به اندازه کافی برای انجام عمل جراحی سالم است یا خیر، بستگی دارد.
بسیاری از افراد مبتلا به مزوتلیومای پلور قابل برداشت آن را با پلورکتومی/دکورتیکاسیون (P/D) یا پنومونکتومی خارج جنب (extrapleural pneumonectomy یا EPP) حذف میکنند. جراحی به احتمال زیاد در سرطانهای قرار گرفته در مراحل اولیه فواید طولانی مدتی دارد، حالتی که احتمال بیشتری وجود دارد که بیشتر یا همه سرطانها را حذف کنند. EPP ممکن است بهترین شانس را برای برداشتن سرطان ارائه دهد اما این یک عمل پیچیده و گسترده است که به احتمال زیاد باعث ایجاد عوارض میشود و همه بیماران نمیتوانند آن را تحمل کنند.
بیماران مبتلا به مزوتلیوم صفاقی در مراحل اولیه ممکن است از جراحی برای از بین بردن هر چه بیشتر سرطان سود ببرند. این روش ممکن است با شیمی درمانی داخل صفاقی گرم (HIPEC) ترکیب شود. برخی از بیماران پس از این درمان بهبودهای طولانی مدت دارند. (این بدان معناست که سرطان تحت کنترل است و رشد یا گسترش نمییابد.)
جراحی ممکن است برای برخی از سرطانهای مراحل بعدی نیز مفید باشد اما فواید آن احتمالاً برای مدت کوتاهی دوام خواهند داشت.
گاهی اوقات، جراح ممکن است بر اساس آزمایشهای تصویر برداری (مانند سی تی اسکن) که قبل از جراحی انجام شده است، فکر کند سرطان قابل برداشتن است اما پس از شروع عمل مشخص میشود که نمیتوان همه سرطان را برداشت. در این موارد، جراح ممکن است به یک عمل جراحی کم وسعتتر مانند P/D (که تحمل آن راحتتر است) روی بیاورد یا حتی اگر این روش احتمالاً مفید نباشد، جراحی را به طور کامل متوقف کند. سپس درمان این سرطان مانند مزوتلیومای غیر قابل برداشت خواهد بود (به مطالب زیر مراجعه کنید).
پزشکان هنوز در حال بررسی هستند که آیا دادن شیمی درمانی (chemotherapy) قبل از جراحی (به نام درمان نئوادجوانت) یا دادن شیمی درمانی و یا پرتو درمانی پس از جراحی (درمان کمکی) مفید است یا خیر. همه پزشکان در مورد بهترین راههای استفاده از این روشهای درمانی با هم توافق ندارند. برخی از پزشکان ترجیح میدهند قبل یا بعد از عمل شیمی درمانی انجام دهند. پرتو درمانی ممکن است بعد از جراحی، به تنهایی یا همراه با شیمی درمانی استفاده شود.
اگر به اندازه کافی سالم نیستید که بتوانید یک عمل جراحی بزرگ انجام دهید، روش درمان شما مانند مزوتلیومای غیرقابل برداشت (در زیر بحث شده) خواهد بود.
اگر به دلیل تجمع مایع در قفسه سینه یا شکم (belly) علائمی دارید، روشهای دیگری مانند توراسنتز/پاراسنتز یا پلورودز ممکن است مفید باشند. (اینها در مبحث روشهای تسکین دهنده توضیح داده شده اند.)
از آن جایی که درمان این سرطانها دشوار است، شرکت در یک کارآزمایی بالینی یک روش درمانی جدید و شاید بهتر ممکن است گزینه دیگری باشد. این نوع مطالعات معمولا در مراکز درمانی بزرگ انجام میشوند.
مزوتلیومای غیر قابل برداشت (Unresectable mesotheliomas)
مزوتلیومهای مرحله IV و همچنین بسیاری از مزوتلیومهای مرحله اولیه را نمیتوان به طور کامل با جراحی از بین برد. این ممکن است به دلیل وسعت یا نوع فرعی سرطان باشد یا به این دلیل که یک فرد به اندازه کافی سالم نیست که بتواند عمل کند.
شیمی درمانی به طور معمول روش درمانی اصلی این سرطانها است. این روش ممکن است علائم را کاهش دهد و رشد سرطان را برای مدتی کند کند. گاهی اوقات ممکن است شیمی درمانی همراه با یک داروی درمانی هدفمند یا با دستگاهی که میدانهای الکتریکی در تومور ایجاد میکند، استفاده شود. ایمونوتراپی نیز ممکن است یک گزینه برای برخی افراد باشد.
اگرچه این درمانها ممکن است به افراد کمک کنند تا عمر طولانی تری داشته باشند اما بعید است که آنها این سرطانها را درمان کنند. قبل از شروع روند درمان، اهداف درمان باید برای شما و خانوادهتان روشن باشد.
در افراد مبتلا به مزوتلیوما در مراحل اولیه که احتمالاً به کندی رشد کرده و هیچ علامتی ایجاد نمیکنند، مشاهده دقیق سرطان در ابتدا ممکن است یک گزینه معقول باشد. اگر علائمی وجود داشته باشد که سرطان به سرعت در حال رشد است یا اگر شروع به ایجاد علائم کند، میتوان دوره درمان را شروع کرد.
از آن جایی که درمان این سرطانها دشوار است، شرکت در کارآزمایی بالینی یک طرح جدید برای درمان ممکن است گزینه معقولی باشد.
در بسیاری از موارد، درمان با هدف تسکین علائم و ایجاد راحتی بیشتر انتخاب خوبی است. این کار میتواند شامل روشهای درمانی باشد که از تجمع مایع در بدن جلوگیری کرده یا آن را کاهش میدهد، مانند توراسنتز یا پاراسنتز یا پلورودز (توضیح داده شده در مبحث روشهای تسکین دهنده). گاهی اوقات پلورکتومی یا دورتیکاسیون میتواند به تنفس و درد در قفسه سینه کمک کند.
مدیریت درد یکی دیگر از جنبههای مهم مراقبت از این سرطانها است. برخی از عملهای جزئی و انواع پرتو درمانی را میتوان برای کمک به تسکین درد استفاده کرد. پزشکان همچنین میتوانند داروهای مسکن قوی تجویز کنند.
برخی از افراد مبتلا به سرطان از ترس اینکه دائماً خواب آلود باشند یا به آنها معتاد شوند، نگران مصرف داروهای مخدر (مانند مورفین یا morphine) هستند. اما بسیاری از افراد از این داروها بدون ابتلا به عوارض جانبی جدی، تسکین درد را دریافت میکنند. بسیار مهم است که به تیم مراقبت از سرطان خود اطلاع دهید که آیا درد دارید تا بتوان آن را درمان کرد.
مزوتلیومهای عود کننده (Recurrent mesotheliomas)
سرطان زمانی که پس از درمان باز میگردد، عود کننده (recurrent) نامیده میشود. عود میتواند موضعی (در همان جایی که شروع شده است یا نزدیک آن) یا دور (به اندامهایی مانند مغز یا کبد گسترش یابد) باشد. مزوتلیوما اغلب پس از درمان اولیه عود میکنند. اگر این اتفاق بیفتد، گزینههای درمانی بیشتر به محل سرطان، روشهای درمانی که قبلاً استفاده شده اند و سلامت کلی فرد بستگی دارد.
در بیشتر موارد، گزینهها بسیار شبیه موارد ذکر شده در بالا برای مزوتلیومای غیر قابل برداشت هستند. به عنوان مثال، شیمی درمانی یا پرتو درمانی ممکن است برای کوچک کردن یا کند کردن رشد سرطان و کاهش علائم استفاده شود. از آن جایی که درمان مزوتلیومای عود کننده سخت است، آزمایشهای بالینی انواع جدید روشهای درمانی ممکن است گزینه خوبی باشد.
همچنین بخوانید:
- سرطان غدد بزاقی (Salivary Gland Cancer) چیست؟
- سرطان پانکراس (Pancreatic Cancer) چیست؟
- سارکوم رحم (Uterine Sarcoma) چیست؟
- تومور ویلمز چیست؟ انواع، علائم، درمان
- تومورهای کارسینوئید ریه چیست؟ انواع، علائم و درمان
مترجم: فاطمه فریادرس




سلام وقت بخیر
من به تشخیص پزشک مبتلا به کانسر پرده جنب ریه هستم خداروشکر تاالان متاستازهم نداده
دکتر گفته شیمی درمانی کنم اما چون گفته این بیماری هنوز آه درمان قطعی ندارد خودم به دلیل عوارض متعدد مایل به شیمی درمانی نیستم
آیا راهی مثل جراحی برداشتن پرده وجوددارد
آیا میتونم باقلیایی کردن بدن مبارزه کنم
ممن. ن از وقتی که میگذارید
این مطلب صرفا جهت اطلاعات عمومی میباشد به پزشک مراجعه کنید
سلام . مادرم سرطان رحم داشت ۲ سال هست عمل شده و هر ماه شیمی درمانی میشه. الان به صفاق شکم و غددلنفاوی شکم متاستاژ کرده. شیمی درمانی جواب نمیده عدد ca125 بالا میره. آیا برای مادرم شیمی درمانی صفاق شکم همون هایپک رو میشه انجام داد ؟
به پزشک مراجعه کنید و از مطالب اینترنی بپرهیزید. این مطالب صرفا جهت افزایش اطلاعات است