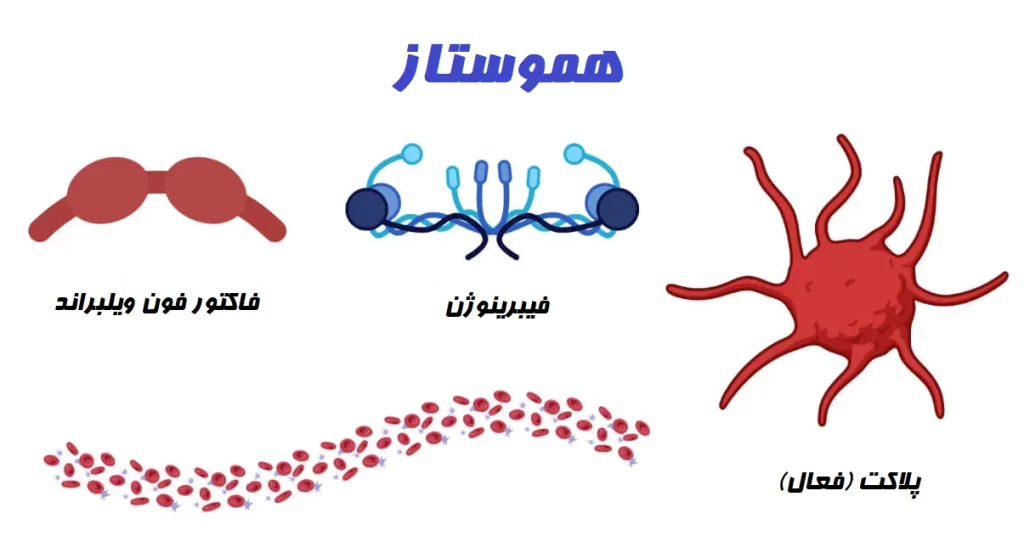
اطلاعات عمومی، ویکی ژن
هموستاز چیست؟ تعریف، مکانیسم، اهمیت
هموستاز فرآیند فیزیولوژیکی توقف خونریزی است. هموستاز از بدن در برابر از دست رفتن بیرویه خون ناشی از خونریزی داخلی یا خارجی محافظت میکند و گردش خون را در رگهای خونی ترمیم میکند.
به طور کلی هموستاز شامل تبدیل خون مایع به شکل جامد (ژله) است که رگ خونی پاره شده را مسدود میکند و خونریزی را بند میآورد. سپس بدن رگ پاره شده را برای گردش خون ترمیم میکند.
مراحل هموستاز
هموستاز را میتوان به طور کلی به دو مرحله طبقهبندی کرد:
- هموستاز اولیه
- هموستاز ثانویه
- هموستاز اولیه فرآیند تشکیل لختههای پلاکتی (Platelet plug) نرم در اطراف نقطه پاره شده است. این اولین استراتژی اتخاذ شده توسط بدن برای جلوگیری از خونریزی است. در این فرآیند، کلاژنها (Collagen) فعال شده و در داخل و اطراف ناحیهای که رگ خونی پاره شده، تجمع مییابند. این کلاژنهای انباشته شده پلاکتها را جذب میکنند و باعث میشوند که پلاکتها به هم چسبیده تا ماده آببند پلاکتی را تشکیل دهند. علاوه بر این، پلاکتها باعث انقباض عروق و آزاد شدن فاکتورهایی میشوند که پلاکتهای بیشتری را در آن محل پاره شده، جذب میکنند.
- هموستاز ثانویه فرآیند تشکیل فیبر فیبرین (Fibrin) است که لخته نرم پلاکتی را به یک لخته فیبرینی سخت و قوی تبدیل میکند. پس از هموستاز اولیه ایجاد میشود و شامل یک فرآیند پیچیده است که در زیر به تفصیل توضیح داده شده است.
فاکتورهای انعقادی
فاکتورهای انعقادی پروتئینهای پلاسما (Plasma) هستند که به تشکیل لختههای خون کمک میکنند.
پروتئینهای پلاسما عناصر اولیهای هستند که لختههای خون را تشکیل داده و حفظ میکنند. این پروتئینها عمدتاً به صورت غیرفعال در پلاسمای خون آزادانه شناور هستند. هنگامی که بدن خونریزی را تشخیص داد، این عوامل فعال شده و در آبشار هموستاز (Hemostasis cascade) برای تشکیل لخته خون وارد میشوند.
- فاکتورهای اصلی انعقاد، فیبرینوژن (Fibrinogen) و پروترومبین (Prothrombin) هستند که پس از فعال شدن به ترتیب پروتئینهای فیبرین و ترومبین (Thrombin) را ایجاد کرده و لختههای خون را تشکیل میدهند. با این حال بیش از 30 عامل انعقادی وجود دارد که در فرآیند پیچیده هموستاز نقش دارند. سیزده فاکتور لخته شدن اولیه با اعداد رومی I تا XIII تعیین میشوند در حالی که سایر فاکتورها و کوفاکتورهای باقیمانده به طور متفاوتی نامگذاری میشوند.
فاکتورهای لخته شدن اولیه دخیل در هموستاز با عملکردهای اصلی آنها در جدول زیر آورده شده است:
| فاکتور انعقادی (به صورت عددی) | فاکتور انعقادی (نام) | کارکرد |
| فاکتور I | فیبرینوژن | تبدیل به فیبر فیبرین که لخته خون را تشکیل میدهد. |
| فاکتور II | پروترومبین | پلاکتها و فاکتورهای انعقادی I، V، VII، VIII، XI، XIII و غیره را در طول فرآیند لخته شدن فعال میکند. |
| فاکتور III | ترومبوپلاستین (Thromboplastin) (فاکتور بافتی) | شروع تشکیل ترومبین |
| فاکتور IV | یون کلسیم | اتصال فاکتورهای انعقادی و فسفولیپیدها (Phospholipid) را آغاز و تنظیم میکند و به عنوان کوفاکتور چند فاکتور انعقادی دیگر عمل میکند. |
| فاکتور V | پرواکسلرین (Proaccelerin) (فاکتور حساس) | کوفاکتور فاکتور X |
| فاکتور VI | (نام تعیین نشده) | کوفاکتور سرین پروتئاز (Serine protease) فاکتور Xa. کمپلکس پروترومبیناز (Prothrombinase) را تشکیل میدهد. |
| فاکتور VII | پروکانورتین (Proconvertin) (فاکتور پایدار) | تبدیل پروترومبین به ترومبین را ارتقا میدهد. فاکتور IX و فاکتور X را فعال میکند. |
| فاکتور VIII | فاکتور آنتیهموفیلیک A (Antihemophilic factor A) | با فاکتور IXa ترکیب شده و فعال شدن فاکتور X توسط IXa را تسریع میکند. |
| فاکتور IX | فاکتور آنتیهموفیلیک B (ترومبوپلاستین پلاسما) (فاکتور کریسمس (Christmas factor)) | فاکتور X را فعال میکند. |
| فاکتور X | فاکتور استوارت پراور (Stuart-Prower) | تشکیل کمپلکس پروترومبیناز. فاکتور II را فعال میکند. |
| فاکتور XI | فاکتور آنتیهموفیلیک C | کوفاکتور فاکتور IX و آن را فعال میکند. |
| فاکتور XII | فاکتور هاگمن (Hageman) | فاکتور VII، فاکتور XI و پلاسمینوژن (Plasminogen) را فعال میکند. |
| فاکتور XIII | فاکتور تثبیت کننده فیبرین | اتصال عرضی فیبرهای فیبرین را تقویت میکند. |
فاکتورهای دیگری مانند فیبرونکتین (Fibronectin)، فاکتور فون ویلبراند (Von Willebrand)، آنتیترومبین III (Antithrombin III)، کینینوژن (Kininogen) با وزن مولکولی بالا (High molecular weight (HMW))، کوفاکتور هپارین II (Heparin)، پلاسمینوژن و غیره نیز در هموستاز نقش دارند.
مکانیسم هموستاز
به محض اینکه رگ خونی پاره میشود و با قرار گرفتن اجزای داخل دیواره رگ در معرض پارگی و نشت خون به بیرون از رگها، مکانیسم هموستاز فعال میشود. این مکانیسم ممکن است در عرض چند ثانیه (حدود 15 ثانیه) تکمیل شود یا بر اساس وضعیت فیزیولوژیکی و بیوشیمیایی فرد و محل و میزان پارگی رگ خونی ممکن است چندین ساعت طول بکشد.
مکانیسم هموستاز یک فرآیند پیچیده است که میتوان آن را در سه مرحله اصلی توصیف کرد:
- اسپاسم عروقی
- تشکیل لخته پلاکتی
- انعقاد خونی به عنوان آخرین مرحله فیبرینولیز (Fibrinolysis)
- اسپاسم عروقی
اسپاسم عروقی که همچنین به عنوان انقباض عروقی (Vasoconstriction) شناخته میشود، پاسخ ابتدایی است که در هموستاز اولیه رخ میدهد. از آنجایی که سلولهای اندوتلیوم (Endothelium) در هنگام پارگی عروق آسیب میبینند، اندوتلین-1 (Endothelin-1 (یک منقبض کننده عروق)) آزاد میشود که واسطه انقباض عروق است. اندوتلیوم آسیب دیده در رگ، سایر اجزای شیمیایی مانند کلاژن زیر اندوتلیال (Sub-endothelial collagen)، ATP (آدنوزین تریفسفات (Adenosine triphosphate))، فاکتور فون ویلبراند و واسطههای التهابی در گردش خون را در معرض پارگی قرار میدهد. همه این اجزا باعث انقباض عروق میشوند.
کلاژنهای زیر اندوتلیال و فاکتورهای فون ویلبراند باعث تجمع و چسبیدن پلاکتها در محل پاره شده میشوند. پلاکتهای چسبیده شکسته شده و سروتونین (Serotonin)، ADP (آدنوزین دیفسفات (Adenosine diphosphate)) و ترومبوکسان A2 (Thromboxane A2) آزاد میکنند. تمام این اجزای پلاکتها باعث افزایش بیشتر انقباض عروق میشوند. در هنگام پارگی رگ خونی، گیرندههای درد موضعی واکنشهایی را آغاز میکنند که باعث افزایش بیشتر اسپاسم عروقی میشود.
اثر اسپاسم عروقی در عروق کوچکتر با پارگی جزئی امیدوارکنندهتر است. این اثر ممکن است برای 30 دقیقه تا چند ساعت باقی بماند.
- تشکیل لخته پلاکتی
پلاکتهایی که به طور آزاد در گردش خون شناور هستند، شروع به جمع شدن میکنند و تودههای پلاکتی نوکتیز و چسبناکی را تشکیل میدهند و روی پوشش وزیکولی (Vesicular) و کلاژن در معرض قرار گرفته، میچسبند. تحت تأثیر فاکتورهای فون ویلبراند، لخته پلاکتی تثبیت شده و بیشتر روی بافت اندوتلیال در معرض تجمع مییابد. این پلاکتهای چسبیده محتویات خود را که عمدتاً ADP است، آزاد میکنند و پلاکتهای دیگر را بیشتر به سمت آن محل جذب میکنند. این پلاکتها که همراه با کلاژن و پوشش اندوتلیال میچسبند، یک درزگیر موقت به نام لخته پلاکتی را تشکیل میدهند.
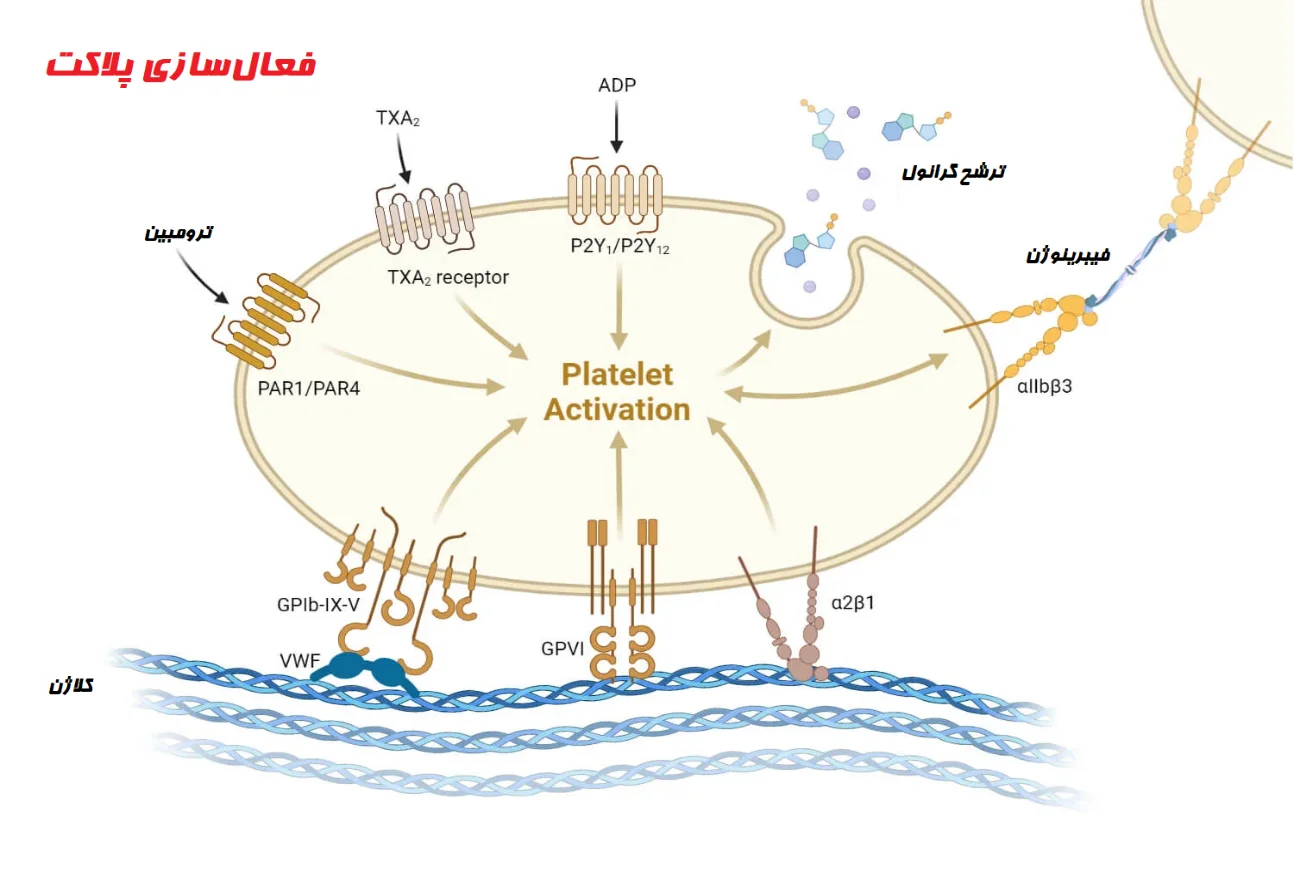
لخته پلاکتی به طور موقت رگ را میبندد و از خونریزی جلوگیری میکند یا سرعت آن را کاهش میدهد. این فرآیند منجر به هموستاز اولیه میشود. پس از تشکیل لخته پلاکتی، فاکتورهای انعقادی فعال میشوند و هموستاز ثانویه (فرایند انعقاد خون) آغاز میشود.
- انعقاد خون (لخته شدن)
انعقاد خون (که لخته شدن خون نیز نامیده میشود) فرآیند جامد شدن خون به دلیل تشکیل لختههای خونی مرتبط با فیبر فیبرین میباشد. این مرحله هموستاز ثانویه است و منجر به ایجاد یک لخته خون جامد پایدار میشود. فرآیند کلی سه کار اصلی را تکمیل میکند. اول: فعال شدن فاکتورهای انعقادی، دوم: تبدیل پروترومبین به ترومبین و در نهایت تبدیل فیبرینوژن به فیبر فیبرین.
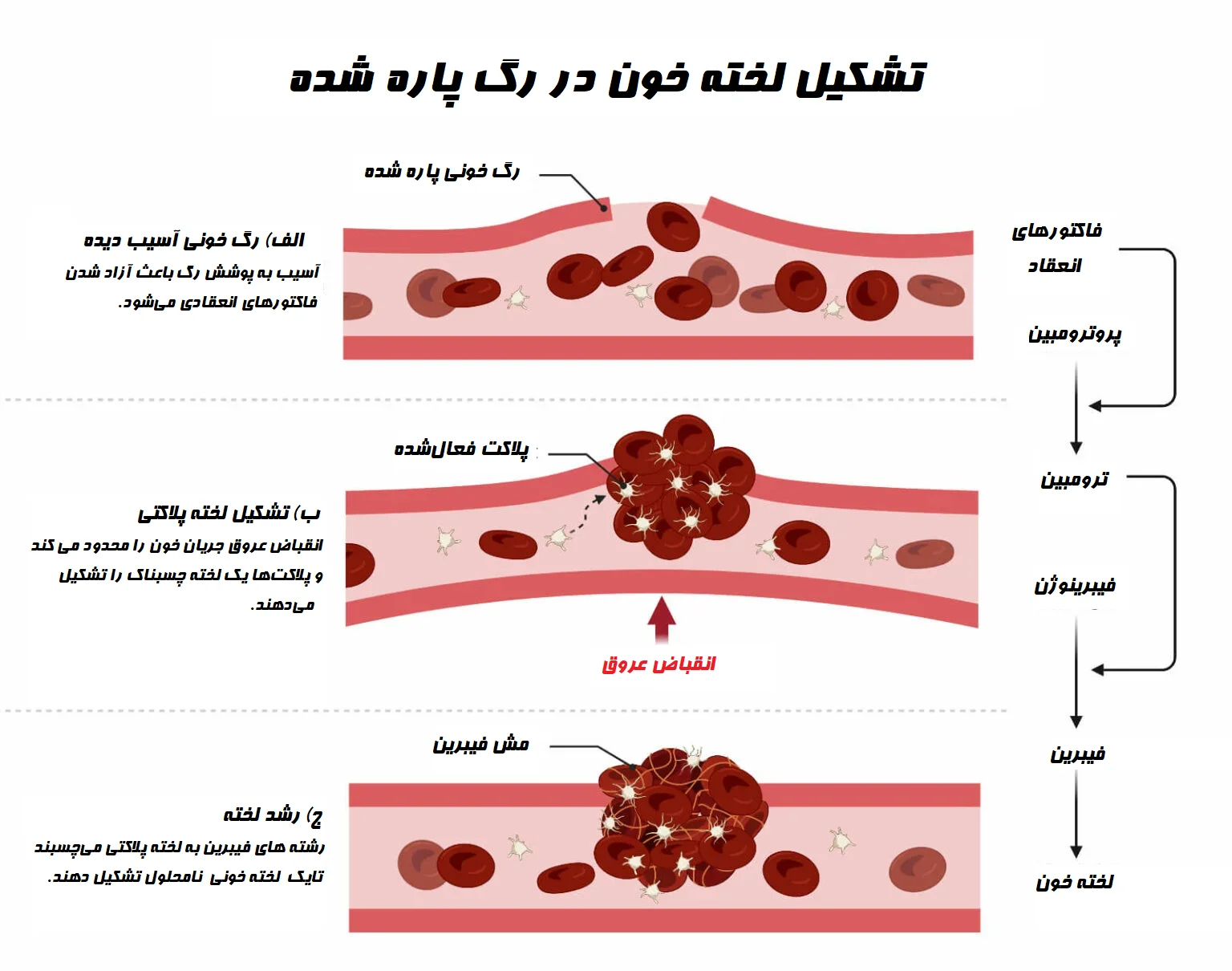
مسیرهای انعقاد خون
فرآیند انعقاد خون که آبشار انعقادی نیز نامیده میشود، از طریق دو مسیر مختلف آغاز میشود. مسیر برونخاستگاه (Extrinsic pathway) و مسیر درونخاستگاه (Intrinsic pathway)، که منجر به ایجاد یک مسیر مشترک نهایی برای فعال کردن و تثبیت فیبرین میشود. فیبرین، پلاکتها و سلولهای خونی را به دام میاندازد و لختهای پایدار، ژلاتینی و قوی تشکیل میدهد که خونریزی را متوقف میکند.
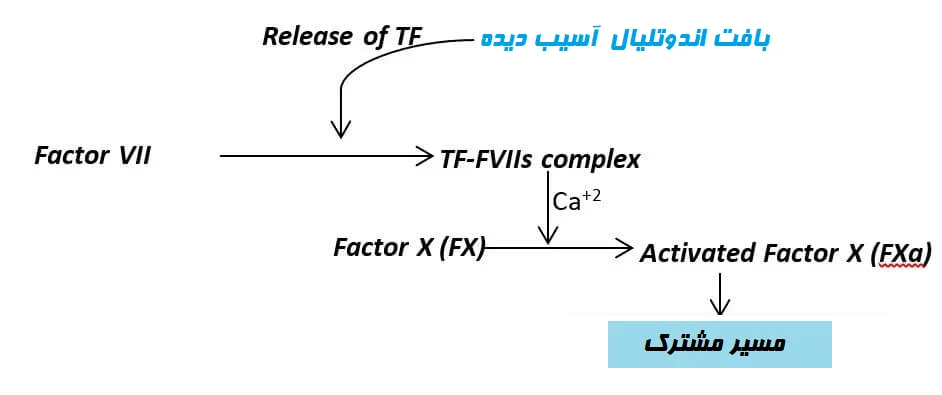
مسیر برونخاستگاه (مسیر فاکتور بافتی)
مسیر برونخاستگاه یکی از آبشارهای انعقادی اولیه است که منجر به فعال شدن فاکتور X میشود. این مسیر یک مسیر بسیار سریع و انفجاری است که بلافاصله پس از در معرض قرار گرفتن فاکتور بافتی (فاکتور III) در گردش خون شروع میشود و در حدود 15 ثانیه پس از پارگی رگ کامل میشود. مسیر برونخاستگاه توسط فاکتور بافتی ایجاد میشود، از این رو این مسیر به عنوان مسیر فاکتور بافتی نیز شناخته میشود.
فاکتور III (TF) با فاکتور VII (FVII) در گردش خون تماس پیدا کرده و کمپلکس TF-FVIIa (FVII فعال شده) را تشکیل میدهد. سپس کمپلکس TF-FVIIa منجر به فعال شدن فاکتور X (FX) میشود که سبب ایجاد مسیر مشترک (Common pathway) میشود.
مسیر درونخاستگاه (مسیر فعالسازی تماس)
این مسیر آبشار انعقادی دیگری است که منجر به فعال شدن فاکتور X میشود. نسبتاً پیچیده و نسبت به مسیر برونخاستگاه بسیار کند است و معمولاً حدود 1 تا 6 دقیقه طول میکشد تا لخته خون تشکیل شود. تمام فاکتورهای دخیل در این فرآیند در داخل گردش خون یافت میشوند و این فرآیند زمانی آغاز میشود که فاکتور XII با مواد خارجی (سلولهای اندوتلیال یا محتویات آنها، کلاژن یا سایر اجزای خارج عروقی) تماس پیدا کند، از این رو به آن مسیر فعالسازی تماس (Contact activation pathway) نیز میگویند.
آبشار انعقادی زمانی آغاز میشود که یک کمپلکس از فاکتور XII (FXII)، کینینوژن HMW (HMW kininogen (HMWK)) و پرکالیکرئین (Prekallikrein) بر روی فیبرهای کلاژن تشکیل شود. در این کمپلکس، پرکالیکرئین به کالیکرئین تبدیل میشود که به نوبه خود FXII را فعال کرده و FXII فعال شده (FXIIa) را تشکیل میدهد.
FXIIa در حضور یونهای Ca+2، تبدیل فاکتور انعقادی XI (FXI) را به FXIa (شکل فعال آن) کاتالیز میکند. به طور ترتیبی، FXIa در حضور یونهای Ca+2، تبدیل فاکتور انعقادی IX (FIX) را به شکل فعال آن، FIXa، کاتالیز میکند. FIXa در حضور یونهای Ca+2 و فسفولیپیدهای (phospholipids (PL)) پلاکتی، با فاکتور فعال VIII (FVIIIa) ترکیب شده و کمپلکس FIXa-FVIIIa را تشکیل میدهد. سپس این کمپلکس پروتئینی، فاکتور X (FX) را فعال میکند که سبب ایجاد مسیر مشترک میشود.
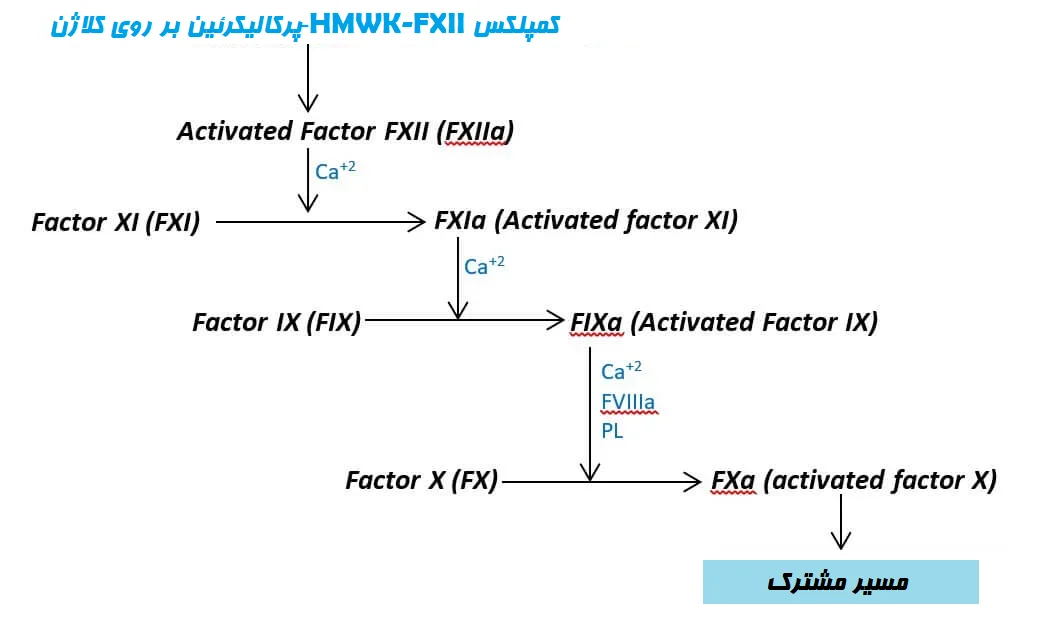
مسیر مشترک
این مسیر مرحله نهایی آبشار انعقاد خون است که پس از فعال شدن فاکتور X شروع میشود. فاکتور X فعالشده (FXa) با فاکتور فعالشده V (FVa) و یونهای Ca+2 روی سطح فسفولیپید (PL) پلاکتها ترکیب میشود و کمپلکس پروترومبیناز را تشکیل میدهد. این کمپلکس پروترومبین (فاکتور II) را به ترومبین (فاکتور فعالشده II (FIIa)) تبدیل میکند.
بنابراین ترومبین ایجاد شده دو کارکرد اصلی را انجام میدهد. اول، فیبرینوژن (فاکتور I) را به فیبرین (فاکتور فعال I (FIa)) تبدیل میکند، و دوم، فاکتور تثبیتکننده فیبرین (فاکتور XIII (FXIII)) را به شکل فعال (فاکتور XIII فعال (FXIIIa)) تبدیل میکند. سپس FXIIIa، فیبر فیبرین را تثبیت میکند که منجر به تشکیل لخته خون فیبرینی پایدار میشود.
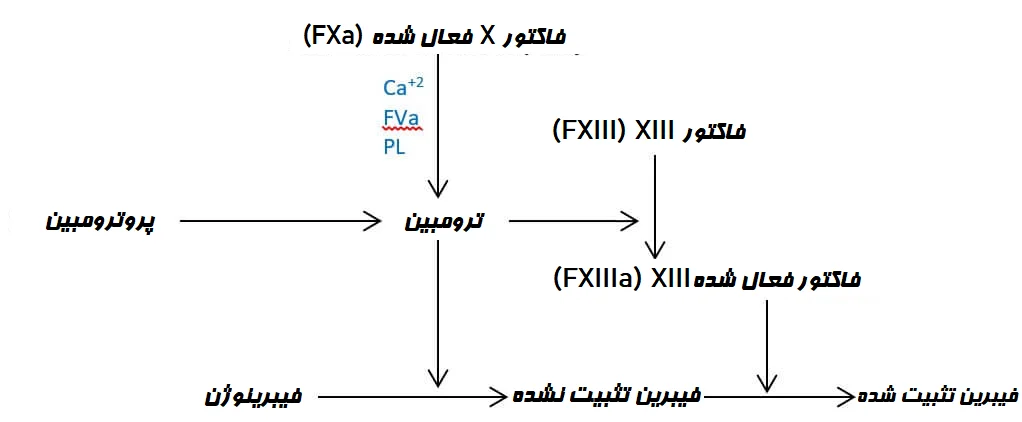
- فیبرینولیز
فیبرینولیز فرآیند تخریب فیبر فیبرین برای حذف لخته خونی و بازیابی جریان خون طبیعی است. پس از تشکیل لخته خون، بهبود رگهای پاره شده آغاز میشود. هنگامی که رگ به طور کامل بهبود یافت، فیبرین در فرآیند پیچیدهای به نام فیبرینولیز کافته (Lyse) میشود.
فاکتور XII، آنزیمهای کاتابولیزهکننده پروتئین و سایر کوفاکتورها، پلاسمینوژن را به پلاسمین تبدیل میکنند. سپس پلاسمین فعالشده به تدریج فیبرین را تجزیه و لخته تثبیت شده را از بین میبرد.
اگر این فرآیند از طریق مواد شیمیایی یا استرس فیزیکی ایجاد شود، آنگاه فرآیند تخریب لخته خون فیبرینی، ترومبولیز (Thrombolysis) نامیده میشود.
پس از فیبرینولیز/ ترومبولیز، لخته خون برطرف میشود و گردش خون طبق روال معمول ادامه مییابد.
اهمیت هموستاز
- مانع از دست دادن بیش از حد و کنترل نشده خون میشود.
- به حفظ هومئوستازی (Homeostasis) کمک میکند.
- با بررسی سریع روند خونریزی از رسوب خون در اندامهای داخلی در هنگام پارگی رگهای خونی از داخل جلوگیری میکند.
- فرآیند بهبود رگهای پاره شده را آغاز میکند.
- انعقاد همزمان با پاسخ ایمنی است و میکروبهای بیماریزا را در لخته خون به دام میاندازد.
همچنین بخوانید:
- دوره مهارت آموزی هماتولوژی
- شاخص های گلبول قرمز
- مورفولوژی سلولهای خون محیطی
- مورفولوژی غیر طبیعی RBC
مترجم: صادق حسینیکیا