دستهبندی نشده
کارسینوم سلول مرکل (Merkel Cell Carcinoma) چیست؟ انواع، تشخیص، پیشگیری و درمان
مقدمهای بر کارسینوم سلول مرکل
سرطان زمانی شروع میشود که سلولها شروع به رشد خارج از کنترل میکنند. سلولها تقریباً در هر قسمت از بدن میتوانند به سرطان تبدیل شوند و سپس به سایر قسمتهای بدن گسترش یابند.
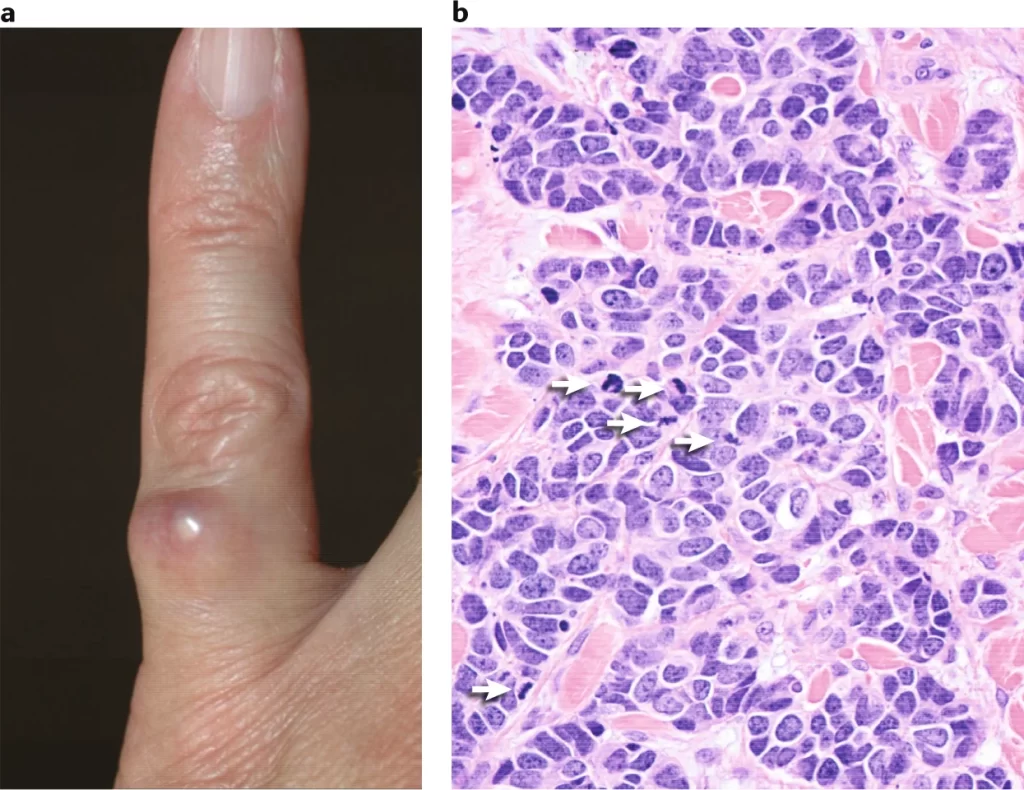
کارسینوم سلول مرکل (MCC) یک نوع نادر از سرطان پوست است. این بیماری زمانی شروع میشود که نوعی از سلولهای پوست به نام سلولهای مرکل (Merkel cells) شروع به رشد خارج از کنترل میکنند. MCC به سرعت رشد میکند و اگر به خارج از پوست گسترش یابد، درمان آن دشوار است.
سلولهای مرکل (Merkel cells)
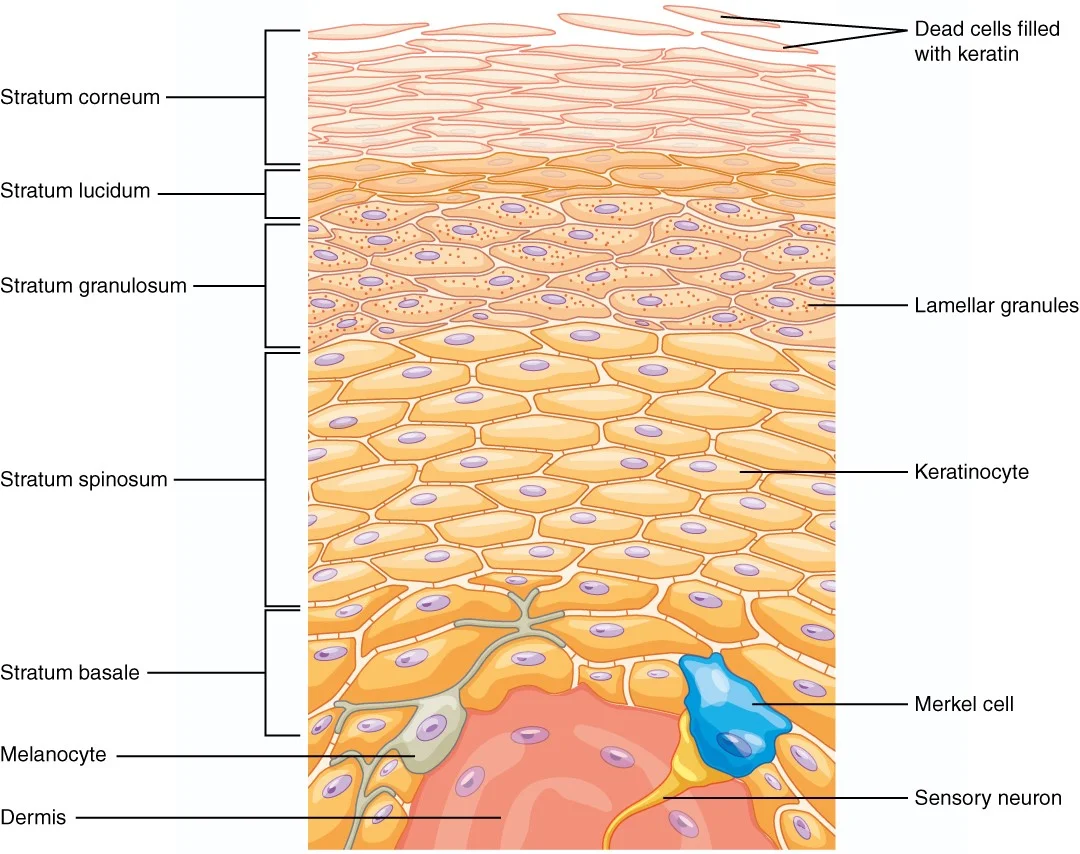
تصور میشود که سلولهای مرکل نوعی سلول عصبی غدد درون ریز پوست هستند زیرا برخی ویژگیها را با سلولهای عصبی و سلولهای سازنده هورمون مشترک دارند. سلولهای مرکل عمدتا در پایه لایه بالایی پوست (اپیدرم) یافت میشوند. این سلولها به پایانههای عصبی پوست بسیار نزدیک هستند. آنها به ما کمک میکنند تا لمسهای سطحی را حس کنیم که به ما امکان میدهد تا جزئیات ظریف روی سطح یک شی را احساس کنیم.
سلولهای مرکل اولین بار در اواخر دهه 1800 توسط یک پزشک آلمانی به نام فردریش مرکل (Friedrich Merkel) توصیف شد.
کارسینوم سلول مرکل
از آن جایی که سلولهای مرکل نوعی سلول عصبی غدد درون ریز هستند، کارسینوم سلول مرکل (MCC) گاهی اوقات کارسینوم نورواندوکرین پوست (neuroendocrine carcinoma of the skin) نیز نامیده میشود. نام دیگر MCC کارسینوم ترابکولار (trabecular carcinoma) یا سرطان ترابکولار (trabecular cancer) است.
MCC نسبت به سایر انواع سرطان پوست بسیار کمتر رایج است اما یکی از خطرناک ترین انواع آن است. (دیگر سرطان خطرناک پوست ملانوما است.) احتمال انتشار آن به سایر قسمتهای بدن نسبت به سرطانهای معمول پوست (سرطانهای پوستی سلولهای سنگفرشی و بازال) بیشتر است و اگر گسترش یافته باشد درمان آن بسیار سخت است.
این سرطانها اغلب در پوستی که در معرض نور خورشید است، مانند صورت (شایع ترین محل)، گردن و بازوها شروع میشوند اما MCC میتواند در هر نقطه از بدن شروع شود. تومورهای سلول مرکل اغلب شبیه تودهها یا برجستگیهای سفت، صورتی، قرمز یا بنفش روی پوست هستند. آنها معمولاً درد ندارند اما به سرعت در حال رشد هستند و گاهی اوقات میتوانند به صورت نوعی زخم یا زخم باز شوند (مبحث علائم و نشانههای کارسینوم سلول مرکل را مطالعه کنید).
تقریباً تمام MCCها از پوست شروع میشوند اما بخش بسیار کمی از آنها از سایر قسمتهای بدن مانند داخل بینی یا مری شروع میشود.
انواع دیگر سرطان پوست
سرطانهای پوستی دیگری نیز وجود دارند که شایع ترند.
انواع کمتر شایع سرطان پوست
سایر انواع سرطان پوست بسیار کمتر رایج عبارتند از:
- سارکوم کاپوزی (Kaposi sarcoma)
- لنفوم پوست (Lymphoma of the skin)
- تومورهای آدنکس پوست یا Skin adnexal tumors (تومورهایی که از فولیکولهای مو یا غدد پوست شروع میشوند)
- انواع سارکوم (sarcomas)
آمارهای کلیدی برای سرطان سلول مرکل
سرطان پوست شایع ترین نوع سرطان در ایالات متحده است. کارسینوم سلول مرکل (MCC) نوعی سرطان پوست است اما شایع نیست. سالانه حدود 2000 مورد MCC در ایالات متحده تشخیص داده میشود اما تعداد افرادی که هر ساله مبتلا به MCC تشخیص داده میشوند در چند دهه گذشته به سرعت در حال افزایش بوده است.
بخشی از این موارد احتمالاً به این دلیل است که آزمایشهای آزمایشگاهی برای تشخیص این سرطانها دقیقتر شدهاند. اما افزایش MCC ممکن است ناشی از افزایش عوامل خطرزا نیز باشد. به عنوان مثال، مردم بیشتر عمر میکنند و افراد بیشتری با سیستم ایمنی ضعیف زندگی میکنند.
بیش از 4 نفر از هر 5 آمریکایی که مبتلا به MCC تشخیص داده شده اند، بالای 70 سال سن دارند و مردان تقریباً 2 برابر بیشتر از زنان به آن مبتلا میشوند.
MCC در افراد سفید پوست بسیار شایع تر از سایر نژادها است (بیش از 9 مورد از هر 10 مورد MCC در ایالات متحده در آنها تشخیص داده میشود).
علائم و نشانههای کارسینوم سلول مرکل
کارسینوم سلول مرکل (MCC) معمولاً در مناطقی از پوست که در معرض نور خورشید هستند، به خصوص صورت، گردن، بازوها و پاها شروع میشود اما میتواند در هر نقطه از بدن رخ دهد. اغلب ابتدا به صورت یک برآمدگی براق صورتی، قرمز یا بنفش ظاهر میشود که معمولاً آسیبی ندیده است. گاهی اوقات پوست بالای تومور میشکند و خونریزی میکند.
این تومورها به سرعت رشد میکنند. آنها ممکن است به صورت تودههای جدید در پوست اطراف پخش شوند. آنها همچنین ممکن است به غدد لنفاوی نزدیک (مجموعههای کوچکی از سلولهای سیستم ایمنی در سراسر بدن) برسند. با گذشت زمان، غدد لنفاوی ممکن است به اندازهای بزرگ شوند که به صورت تودههایی در زیر پوست (معمولاً در گردن یا زیر بازو) دیده یا احساس شوند.
کارسینوم سلول مرکل نادر است و میتواند مانند بسیاری از انواع دیگر سرطان پوست یا سایر مشکلات پوستی در ابتدا ظاهر شود. به همین دلیل، پزشکان معمولاً در ابتدا به MCC مشکوک نیستند و تشخیص اغلب تنها پس از بیوپسی تومور انجام میشود.
بسیار مهم است که هر توده، برجستگی یا لکه جدید، در حال رشد یا در حال تغییر روی پوست خود را در اسرع وقت توسط پزشک بررسی کنید تا در صورت نیاز بتوان علت را پیدا کرده و آن را درمان کرد. هرچه هر نوع سرطان پوست زودتر تشخیص داده شود، درمان آن آسان تر خواهد بود.
چه چیزی باعث سرطان سلول مرکل میشود؟
اگرچه ما برخی از چیزهایی را میدانیم که میتوانند خطر ابتلا به سرطان سلول مرکل (MCC) را در افراد افزایش دهند اما دقیقاً مشخص نیست که چگونه این موارد ممکن است باعث MCC شوند.
سرطان در اثر تغییر در DNA داخل سلولها ایجاد میشود.
DNA در سلولهای ما، ژنهای ما را میسازد که نحوه عملکرد سلولهای ما را کنترل میکنند. ما معمولا شبیه والدین خود هستیم زیرا آنها منبع DNA ما هستند اما DNA چیزی بیش از ظاهر ما را تحت تأثیر قرار میدهد.
برخی از ژنها به کنترل زمان رشد سلولهای ما، تقسیم به سلولهای جدید و مرگ کمک میکنند:
- ژنهایی که به رشد، تقسیم و زنده ماندن سلولها کمک میکنند، انکوژن (oncogenes) نامیده میشوند.
- ژنهایی که با کاهش سرعت تقسیم سلولی یا مرگ سلولها در زمان مناسب رشد سلولی را کنترل میکنند، ژنهای سرکوب کننده تومور (tumor suppressor genes) نامیده میشوند.
سرطانها میتوانند ناشی از تغییرات DNA باشند که انکوژنها را فعال میکند یا ژنهای سرکوب کننده تومور را خاموش میکند. برای تبدیل شدن سلول به سلول سرطانی معمولاً ایجاد تغییراتی در بسیاری از ژنهای مختلف لازم است.
محققان هنوز همه تغییرات DNA را که میتوانند منجر به MCC شوند، نمیدانند اما آنها دریافته اند که بسیاری از این سرطانها تغییراتی در ژنهای سرکوب کننده تومور دارند.
به نظر نمیرسد که MCC در خانوادهها وجود داشته باشد، بنابراین تغییرات DNA که منجر به MCC میشود احتمالاً از والدین به فرد منتقل نمیشوند (به ارث نمیرسند). در عوض، این تغییرات احتمالاً در طول زندگی فرد اتفاق میافتد. گاهی اوقات این تغییرات ممکن است فقط رویدادهای تصادفی باشند که در داخل سلولها اتفاق میافتند، بدون اینکه علت خارجی داشته باشند اما گاهی اوقات علت ممکن است چیز خاصی باشد، مانند قرار گرفتن طولانی مدت در معرض نور خورشید یا عفونت با پلیوماویروس سلول مرکل.
اشعه ماوراء بنفش (UV) میتواند به DNA داخل سلولهای پوست آسیب برساند. گاهی اوقات این آسیب بر ژنهای خاصی تأثیر میگذارد که نحوه و زمان رشد و تقسیم سلولها را کنترل میکنند که ممکن است اولین قدم در مسیر سرطان باشد.
اینکه چگونه عفونت MCV در ایجاد MCC نقش دارد، مشخص نیست اما محققان دریافتهاند که ویروس میتواند به داخل سلولها نفوذ کند و باعث شود آنها پروتئینی بسازند که ژنهای سرکوبگر تومور را خاموش میکند که ممکن است منجر به MCC شود.
عفونت MCV ممکن است به توضیح اینکه چرا افرادی با سیستم ایمنی ضعیف در معرض خطر بالاتر MCC هستند، کمک کند. ممکن است این ویروس به طور معمول توسط سیستم ایمنی کنترل شود (اما کشته نشود). سپس یک سیستم ایمنی ضعیف میتواند به ویروس اجازه رشد و شکوفایی بدهد که به نوبه خود ممکن است خطر MCC را افزایش دهد.
دانشمندان به دنبال تغییرات خاص DNA در داخل سلولهای MCC هستند تا به توضیح علت آن کمک کنند. درک بهتر اینکه چگونه DNA آسیب دیده منجر به MCC میشود نیز میتواند برای طراحی روشهای درمانی بهتر برای آن استفاده شود.
عوامل خطرزا سرطان سلول مرکل
عامل خطرزا هر چیزی است که شانس ابتلا به بیماری مانند سرطان را افزایش دهد. سرطانهای مختلف عوامل خطرزای متفاوتی دارند. برخی از عوامل خطرزا مانند سیگار کشیدن، وزن و قرار گرفتن در معرض نور خورشید را میتوان کنترل کرد. موارد دیگر، مانند سن یا سابقه خانوادگی شما، قابل تغییر نیستند.
داشتن یک عامل خطرزا برای کارسینوم سلول مرکل (MCC) یا حتی بسیاری از این عوامل، به این معنی نیست که شما به آن مبتلا خواهید شد. اکثر افراد با عوامل خطرزا هرگز به MCC مبتلا نمیشوند، در حالی که سایر افراد مبتلا به این بیماری ممکن است عوامل خطرزای شناخته شده کمی داشته باشند یا اصلاً چنین عواملی در آنها وجود نداشته باشند.
اینها برخی از عوامل خطرزا شناخته شده برای MCC هستند:
عفونت پلیوماویروس سلول مرکل (Merkel cell polyomavirus یا MCV)
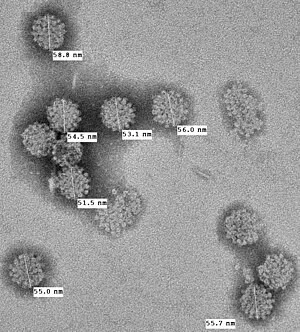
پلیوماویروس سلول مرکل (MCV) در سلولهای سرطانی حدود 8 نفر از 10 نفر مبتلا به MCC یافت میشود. MCV یک ویروس رایج است. بیشتر افراد در برخی مواقع (اغلب در کودکی) به آن مبتلا میشوند اما عفونت علائمی ایجاد نمیکند و به ندرت منجر به MCC میشود. به همین دلیل، هیچ آزمایش غربالگری یا درمان توصیه شده برای عفونت MCV وجود ندارد.
MCV اولین بار در سال 2008 کشف شد و دانشمندان هنوز در حال کشف اطلاعاتی در مورد این ویروس هستند. به عنوان مثال، مشخص نیست که این ویروس دقیقاً چگونه میتواند باعث ایجاد MCC شود یا چرا موارد کمی از MCC وجود دارد که در آنها عفونت با MCV بسیار رایج است.
قرار گرفتن در معرض اشعه ماوراء بنفش (UV)
تصور میشود قرار گرفتن در معرض اشعه ماوراء بنفش (UV) یک عامل خطرزای اصلی برای اکثر سرطانهای پوست، از جمله MCC است. اشعه ماوراء بنفش به DNA داخل سلولهای پوست آسیب میرساند. زمانی که این آسیب مداوم بر DNA ژنهایی که رشد سلولهای پوست را کنترل میکنند، تأثیر بگذارد، میتواند منجر به سرطان پوست شود.

ناشی از خورشید: نور خورشید منبع اصلی اشعه ماوراء بنفش است. اکثر MCCها در مناطقی از بدن که اغلب در معرض نور خورشید هستند، مانند صورت، گردن و بازوها شروع میشوند. افرادی که زیاد در معرض نور خورشید قرار میگیرند بیشتر در معرض خطر ابتلا به MCC هستند. اشعه ماوراء بنفش تنها بخش بسیار کمی از اشعه خورشید را تشکیل میدهد اما علت اصلی آسیب پوستی ناشی از نور خورشید است.
ناشی از دستگاههای برنزه کننده: دستگاههای برنزه کننده یکی دیگر از منابع اشعه UV هستند. MCC یک سرطان نادر است و هیچ مطالعه ای به دنبال ارتباط بین MCC و استفاده از این دستگاهها نبوده است اما منطقی است که قرار گرفتن بیشتر در معرض اشعه ماوراء بنفش خطر را افزایش میدهد.
ناشی از درمانهای پسوریازیس (psoriasis): به برخی از بیماران مبتلا به پسوریازیس (یک بیماری التهابی پوستی طولانی مدت) داروهایی به نام پسورالن (psoralens) همراه با درمانهای اشعه ماوراء بنفش داده میشود که به عنوان درمانهای PUVA شناخته میشود. این میتواند خطر MCC را افزایش دهد.
داشتن پوستی به رنگ روشن
خطر MCC برای سفید پوستان بسیار بیشتر از آمریکاییهای آفریقایی تبار یا اسپانیایی تبار است. تقریباً همه (بیش از 9 مورد از 10 مورد) MCC در افراد سفید پوست تشخیص داده میشود. این احتمالاً به این دلیل است که پوست تیرهتر یک اثر محافظتی در برابر اثرات مخرب اشعه ماوراء بنفش دارد.
سن بیشتر
خطر MCC با افزایش سن افراد افزایش مییابد. در واقع، این سرطان در افراد زیر 50 سال بسیار نادر است. حدود 8 نفر از هر 10 نفر مبتلا به MCC بالای 70 سال سن دارند. افزایش خطر ممکن است به آسیب پوستی ناشی از قرار گرفتن در معرض نور خورشید در طول زمان و این واقعیت مرتبط باشد که ایمنی افراد سیستمها با افزایش سن ضعیف تر میشوند.
مرد بودن
مردان 2 برابر بیشتر از زنان در معرض ابتلا به MCC هستند. این ممکن است به این دلیل باشد که آنها بیشتر در معرض نور خورشید قرار میگیرند.
داشتن سیستم ایمنی ضعیف
سیستم ایمنی از بدن در برابر میکروبهایی مانند ویروسها دفاع میکند. همچنین به نظر میرسد که به بدن در مبارزه با سرطان کمک میکند. افرادی که سیستم ایمنی ضعیفی دارند (به دلیل بیماریهای خاص یا درمانهای پزشکی) بیشتر در معرض ابتلا به برخی از انواع سرطان از جمله MCC هستند.
برای مثال، معمولاً به افرادی که پیوند عضو میگیرند، داروهایی داده میشود که سیستم ایمنی را تضعیف میکنند (سرکوب میکنند) تا از رد عضو جدید جلوگیری کنند. این امر خطر ابتلای آنها به MCC را افزایش میدهد. افراد مبتلا به بیماریهای خودایمنی (مانند لوپوس یا lupus) گاهی اوقات داروهایی مصرف میکنند که سیستم ایمنی را سرکوب میکنند که ممکن است خطر ابتلا به بیماریهای دیگر را افزایش دهند.
افراد مبتلا به HIV – ویروسی که باعث ایدز میشود – اغلب سیستم ایمنی ضعیفی دارند و همچنین در معرض خطر ابتلا به MCC هستند.
افراد مبتلا به برخی از انواع سرطانهای خون، مانند لوسمی لنفوسیتی مزمن (CLL) یا لنفومهای خاص، معمولاً دارای سیستم ایمنی ضعیف هستند. این امر میتواند ناشی از خود سرطان یا از درمان آن باشد. افراد مبتلا به این سرطانها بیشتر در معرض ابتلا به MCC هستند.
MCC در افرادی که سیستم ایمنی ضعیفی دارند، سریعتر رشد میکنند و به احتمال زیاد تهدید کننده زندگی هستند.
آیا میتوان از سرطان سلول مرکل پیشگیری کرد؟
خطر ابتلا به کارسینوم سلول مرکل (MCC) کم است و برخی از عوامل خطرزا برای MCC مانند سن، جنس و رنگ پوست شما قابل کنترل نیستند. با این حال، کارهایی وجود دارد که میتوانید انجام دهید که ممکن است به کاهش این خطر کمک کند. اینها همچنین ممکن است خطر ابتلا به انواع شایعتر سرطان پوست و همچنین برخی دیگر از انواع سرطان را کاهش دهند.
قرار گرفتن در معرض اشعه ماوراء بنفش (UV) را محدود کنید
مهم ترین راه برای کاهش خطر ابتلا به سرطانهای پوست (از جمله MCC) محدود کردن میزان قرار گرفتن در معرض اشعه ماوراء بنفش است. هنگامی که در فضای باز هستید ایمنی در برابر نور خورشید را تمرین کنید.
به دنبال سایه باشید
صرفاً در سایه ماندن یکی از بهترین راهها برای محدود کردن قرار گرفتن در معرض اشعه ماوراء بنفش است.
یک سری اقدامات میتوانند به شما کمک کنند تا برخی از قدمهای کلیدی را که میتوانید برای محافظت از خود در برابر اشعه ماوراء بنفش بردارید، به خاطر بسپارید. اگر قرار است زیر نور خورشید باشید:
- پیراهن بپوشید.
- کرم ضد آفتاب بزنید.
- کلاه بپوشید.
- برای محافظت از چشمان خود و پوست حساس اطراف آن، عینک آفتابی بزنید.
از دستگاههای برنزه کننده یا لامپهای آفتابی استفاده نکنید
بسیاری از مردم بر این باورند که اشعه ماوراء بنفش دستگاههای برنزه کننده بی ضرر هستند. این درست نیست. لامپهای برنزه کننده اشعه ماوراء بنفش منتشر میکنند که میتواند باعث آسیب طولانی مدت پوست شود و به ایجاد سرطان پوست کمک کند. اکثر پزشکان پوست و سازمانهای بهداشتی توصیه میکنند از دستگاههای برنزه کننده و لامپهای آفتابی استفاده نکنید.
از کودکان در برابر نور خورشید محافظت کنید
کودکان نیاز به مراقبت ویژه دارند زیرا تمایل دارند زمان بیشتری را در خارج از منزل سپری کنند و راحت تر میسوزند. والدین و سایر مراقبان باید با استفاده از مراحل بالا از کودکان در برابر قرار گرفتن بیش از حد در معرض خورشید محافظت کنند. باید به کودکان در مورد خطرات قرار گرفتن بیش از حد در معرض نور خورشید آموزش داده شود زیرا آنها مستقل تر میشوند.
سیستم ایمنی خود را قوی نگه دارید
داشتن سیستم ایمنی ضعیف خطر ابتلا به MCC و همچنین سایر انواع سرطان پوست را به شدت افزایش میدهد. در برخی موارد – مانند پیوند عضو – نمیتوانید کارهایی را که باید انجام دهید و سیستم ایمنی شما را ضعیف میکنند (سرکوب میکنند) اما چیزی که میتوانید آن را کنترل کنید، آلوده شدن به HIV است.
عفونت HIV – ویروسی که باعث ایدز میشود – سیستم ایمنی را ضعیف میکند. اجتناب از عوامل خطرزا شناخته شده برای عفونت HIV، مانند مصرف مواد مخدر داخل وریدی (IV) و داشتن رابطه جنسی محافظت نشده با بسیاری از شرکا، همچنین میتواند خطر ابتلا به مشکلات سیستم ایمنی را کاهش دهد. این به نوبه خود ممکن است به شما در جلوگیری از ابتلا به MCC و بسیاری از انواع دیگر سرطان کمک کند.
آیا سرطان سلول مرکل زود تشخیص داده میشود؟
کارسینوم سلول مرکل (MCC) و بسیاری دیگر از سرطانهای پوست اغلب در مراحل اولیه – زمانی که کوچک هستند، گسترش نیافتهاند و احتمالاً درمان آنها آسانتر است – یافت میشوند.
معاینه پوست
در حالی که انجمن سرطان آمریکا دستورالعملی برای تشخیص زود هنگام سرطان پوست ندارد، شناخت پوست خود در تشخیص زود هنگام سرطان پوست مهم است. الگوهای خالها، لکها، کک و مک و سایر علائم روی پوست خود را به ذهن بسپارید تا هر گونه تغییری را متوجه شوید.
بسیاری از پزشکان توصیه میکنند هر ماه یک بار پوست خود را چک کنید. معاینه بهتر است در اتاقی با نور مناسب در مقابل یک آینه تمام قد انجام شود. برای جاهایی که به سختی دیده میشوند، مانند پشت ران، از آینه دستی استفاده کنید.
تمام پوست خود از جمله کف دست و کف پا، پوست سر، گوشها، ناخنها و پشت خود را بررسی کنید.
یکی از دوستان یا اعضای خانواده نیز میتواند در انجام این معاینات به شما کمک کند، به خصوص برای مکانهایی که به سختی قابل مشاهده هستند، مانند پوست سر و پشت شما.
مطمئن شوید که هر گونه تغییر پوستی که برای شما نگران کننده است را به پزشک خود نشان دهید و از او بخواهید تا نقاطی را که دیدن آنها برای شما دشوار است، بررسی کند. هر نقطه روی پوست شما که جدید است یا تغییر اندازه، شکل یا رنگ دارد باید فوراً توسط پزشک معاینه شود. اگر نمیتوانید بهزودی به پزشک خود مراجعه کنید، ممکن است بخواهید از نزدیک عکسهای خوبی از آن ناحیه بگیرید تا پزشکتان ببیند که آیا در طول زمان الگوها در حال تغییر هستند یا خیر.
هر گونه زخم، توده، لکه، علامت گذاری یا تغییر در ظاهر یا إحساس لمس غیر معمول ناحیه ای از پوست ممکن است نشانه سرطان پوست یا هشداری برای بروز آن باشد. این ناحیه ممکن است قرمز، متورم و پوسته پوسته شود یا شروع به ترشح یا خونریزی کند. ممکن است احساس خارش، حساسیت یا درد داشته باشد.
تومورهای سلول مرکل معمولاً مانند تودهها یا برجستگیهای سفت، صورتی، قرمز یا بنفش در نواحی در معرض آفتاب پوست هستند. آنها معمولاً درد ندارند اما میتوانند به سرعت رشد کنند و گاهی اوقات به صورت نوعی زخم یا زخم باز میشوند.
معاینه توسط یک متخصص مراقبتهای بهداشتی
برخی از پزشکان و سایر متخصصان مراقبتهای بهداشتی پوست شما را به عنوان بخشی از معاینات روتین سلامتی شما معاینه میکنند.
انجام معاینات منظم پوست به ویژه برای افرادی که در معرض خطر بالای MCC یا سایر سرطانهای پوست هستند مانند افرادی که ایمنی بدنشان کاهش یافته است (مانند افرادی که پیوند عضو داشته اند)، مهم است. در مورد خطر ابتلا به سرطان پوست و اینکه چند بار باید پوست خود را معاینه کنید، با پزشک خود صحبت کنید.
آزمایشات برای سرطان سلول مرکل
اکثر سرطانهای پوست، از جمله کارسینوم سلول مرکل (MCC)، به دلیل نشانه یا علائمی که فرد دارد، مورد توجه پزشک قرار میگیرد.
اگر ناحیه غیر طبیعی دارید که ممکن است سرطان پوست باشد، پزشک شما آن را معاینه میکند و آزمایشاتی را انجام میدهد تا بفهمد عارضه سرطان است یا مشکل پوستی دیگر. اگر MCC تشخیص داده شود و این احتمال وجود داشته باشد که به سایر قسمتهای بدن شما سرایت کند، آزمایشهای دیگری مورد نیاز است.
سابقه پزشکی و معاینه فیزیکی
اولین قدم این است که ارائه دهنده شما در مورد علائم شما بپرسد، مانند زمانی که برای اولین بار متوجه تغییر روی پوست خود شده اید، آیا اندازه یا ظاهر آن تغییر کرده است و اگر دردناک، دارای خارش یا خونریزی بوده است. همچنین ممکن است از شما در مورد عوامل خطرزا احتمالی سرطان پوست (از جمله قرار گرفتن در معرض نور خورشید و مشکلات سیستم ایمنی) و اینکه آیا شما یا هرکسی از اعضای خانوادهتان سرطان پوست داشته اید، سوال شود.
در طول معاینه فیزیکی، ارائه دهنده شما اندازه، شکل، رنگ و بافت ناحیه(های) مورد نظر و خونریزی، ترشح یا پوسته پوسته شدن آن را یادداشت میکند. بقیه بدن شما نیز از نظر لکههایی که میتواند مرتبط با سرطان پوست باشند، بررسی میشوند.
غدد لنفاوی مجاور که مجموعهای به اندازه لوبیا از سلولهای سیستم ایمنی زیر پوست هستند نیز به دقت بررسی میشوند. MCCها (و برخی دیگر از سرطانهای پوست) میتوانند به غدد لنفاوی گسترش یابند. هنگامی که این اتفاق میافتد، غدد لنفاوی متورم میشوند و ممکن است به صورت تودههایی در زیر پوست احساس شوند.
ارجاع به متخصص
اگر برای اولین بار توسط پزشک اصلی خود ویزیت شدید و مشکوک به سرطان پوست هستید، ممکن است به یک متخصص پوست ارجاع داده شوید. این پزشک متخصص بیماریهای پوستی است. این پزشک با دقت بیشتری به ناحیه تغییر یافته نگاه کرده و آن را بررسی خواهد کرد.
همراه با معاینه فیزیکی استاندارد، برخی از متخصصان پوست از تکنیکی به نام درماتوسکوپی یا dermatoscopy (همچنین درموسکوپی، میکروسکوپ اپی لومینسانس یا میکروسکوپ سطحی نامیده میشود) استفاده میکنند تا لکههای روی پوست را واضحتر ببینند. پزشک از یک درماتوسکوپ استفاده میکند، که یک لنز بزرگنمایی خاص و دارای منبع نور است که در نزدیکی پوست نگه داشته میشود. گاهی اوقات یک لایه نازک الکل یا روغن با این وسیله استفاده میشود. پزشک ممکن است از این نقطه عکس دیجیتالی نیز بگیرد.
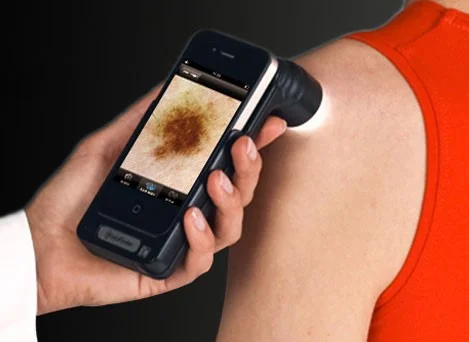
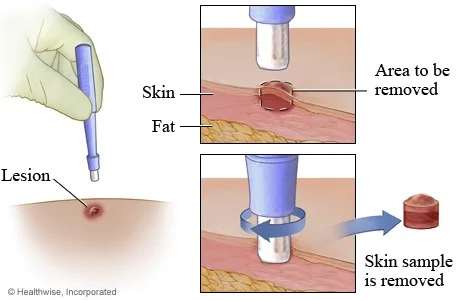
بیوپسی پوست (Skin biopsy)
اگر پزشک فکر کند که یک ناحیه مشکوک ممکن است MCC (یا نوع دیگری از سرطان پوست) باشد، یک قطعه کوچک از آن (به نام نمونه) برداشته شده و به آزمایشگاه فرستاده میشود. در آن جا آزمایش شده و با میکروسکوپ بررسی میشود. به این کار بیوپسی پوست (Skin biopsy) میگویند.
روشهای مختلفی برای انجام بیوپسی پوست وجود دارد. پزشک بر اساس نوع مشکوک سرطان پوست، جایی آن بر روی بدن شما، اندازه آن و سایر عوامل است، یکی را انتخاب میکند. روشهای مختلف میتوانند اسکارهای (جای زخم) مختلفی ایجاد کنند، بنابراین قبل از انجام بیوپسی از پزشک خود در مورد اسکار احتمالی سوال کنید.
بیوپسی پوست با استفاده از بی حس کننده موضعی (داروی بی حسی) انجام میشود که با یک سوزن بسیار کوچک به آن ناحیه تزریق میشود. احتمالاً با وارد شدن دارو، احساس سوزش کوچکی خواهید داشت اما در طول بیوپسی نباید دردی احساس کنید.
بیوپسی شیو (Shave biopsy) یا مماسی (tangential biopsy)

برای انجام این بیوپسی، پزشک با یک تیغ جراحی کوچک، لایههای بالایی پوست را میتراشد. سپس هرگونه خونریزی با گذاشتن یک پماد – یک ماده شیمیایی که خونریزی را متوقف میکند – یا با استفاده از یک جریان الکتریکی کوچک برای مهر و موم کردن (cauterize) زخم متوقف میشود.
بیوپسی شیو در تشخیص بسیاری از انواع بیماریهای پوستی مفید است، به خصوص اگر پزشک فکر کند یک ناحیه غیر طبیعی به احتمال زیاد سرطان پوستی جدی مانند MCC یا ملانوم نیست.
در صورتی که پزشک شدیداً به MCC (یا ملانوم) مشکوک باشد، معمولاً از بیوپسی شیو استفاده نمیشود زیرا بیوپسی اغلب آنقدر عمیق نمیشود که به زیر تومور برسد.
بیوپسی پانچ (Punch biopsy)
برای بیوپسی پانچ، پزشک از ابزاری استفاده میکند که شبیه یک کاتر کوکی گرد کوچک است تا نمونه عمیقتری از پوست را خارج کند. پزشک ابزار بیوپسی پانچ را روی پوست میچرخاند تا زمانی که تمام لایههای پوست را برش دهد. نمونه برداشته شده و لبههای محل بیوپسی به هم بخیه میشود.
بیوپسی برشی (Incisional biopsies) و اکسیزیونال (excisional biopsies)
برای بررسی توموری که ممکن است به لایههای عمیقتر پوست رشد کرده باشد، پزشک ممکن است از بیوپسی برشی یا اکسیزیونال استفاده کند. برای این نوع بیوپسیها، از چاقوی جراحی برای برش ضخامت کامل پوست استفاده میشود. یک گوه یا برش از پوست برداشته میشود و لبههای زخم به هم بخیه میشود.
- بیوپسی برشی تنها بخشی از تومور را برمیدارد.
- بیوپسی اکسیزیونال کل تومور را برمیدارد و معمولاً در صورت امکان برای MCC مشکوک ترجیح داده میشود.
بیوپسی غدد لنفاوی (Lymph node biopsy)
MCC اغلب در اوایل دوره بیماری به غدد لنفاوی مجاور گسترش مییابد، بنابراین بسیار مهم است که بفهمیم آیا غدد لنفاوی حاوی سلولهای سرطانی هستند یا خیر. اگر قبلاً MCC روی پوست تشخیص داده شده باشد، غدد لنفاوی مجاور معمولاً بیوپسی میشوند تا ببینند سرطان به آنها سرایت کرده است یا خیر.
نوع بیوپسی مورد استفاده به میزان احتمال اینکه سرطان به غدد لنفاوی مجاور رسیده باشد، بستگی دارد:
- اگر غدد لنفاوی مجاور در معاینه فیزیکی احساس طبیعی داشته باشند و در آزمایشات تصویر برداری طبیعی به نظر برسند، احتمالاً بیوپسی غدد لنفاوی نگهبان انجام میشود.
- اگر معاینات یا آزمایشهای تصویر برداری نشان دهند که غدد لنفاوی مجاور ممکن است حاوی سرطان باشند (مثلاً اگر گرهها بزرگتر از حد طبیعی باشند)، احتمال انجام بیوپسی سوزنی بیشتر است.
بیوپسی غدد لنفاوی نگهبان (SLNB یا Sentinel lymph node biopsy)
بیوپسی غدد لنفاوی نگهبان را میتوان برای یافتن غدد لنفاوی که احتمالاً اولین جایی است که MCC در صورت گسترش یافتن به آن جا میرود، استفاده کرد. به این غدد لنفاوی، غدد نگهبان (sentinel nodes) میگویند.
بیوپسی سوزنی (Needle biopsy)
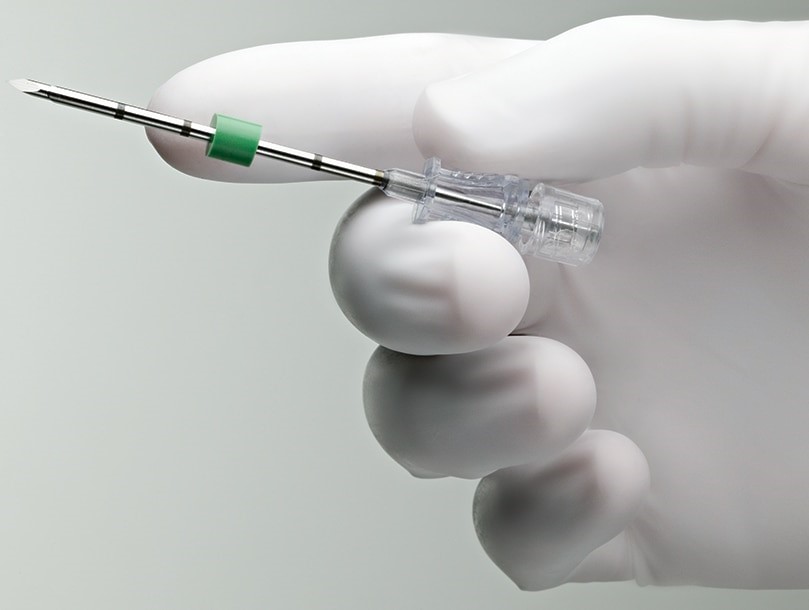
اگر یک غده لنفاوی در نزدیکی یک تومور MCC به طور غیر طبیعی بزرگ باشد، پزشک میتواند از بیوپسی سوزنی استفاده کند تا بفهمد سرطان به آن گره گسترش یافته است یا خیر. بیوپسی سوزنی نسبت به سایر انواع بیوپسی آسان تر است اما ممکن است همیشه نمونه بافتی کافی برای یافتن سلولهای سرطانی برداشته نشود.
2 نوع اصلی بیوپسی سوزنی وجود دارد:
- در بیوپسی با سوزن نازک آسپیراسیون (FNA یا fine needle aspiration)، پزشک از سرنگی با سوزن بسیار نازک و توخالی (نازکتر از نمونههایی که برای آزمایش خون استفاده میشود) استفاده میکند تا سلولها و قطعات کوچک بافتی را بیرون بکشد.
- در بیوپسی هسته ای (core biopsy)، از یک سوزن بزرگتر برای برداشتن یک یا چند سیلندر کوچک (هسته) بافت استفاده میشود. بیوپسیهای هسته ای نمونههای بزرگ تری را نسبت به بیوپسیهای FNA حذف میکنند.
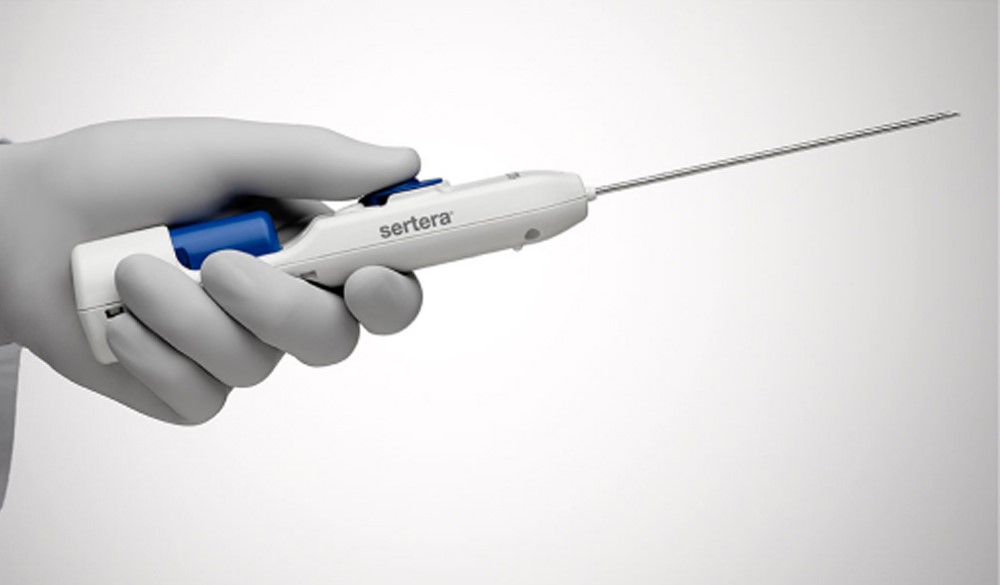
در هر دو نوع بیوپسی، گاهی اوقات از داروی بی حس کننده (بی حس کننده موضعی) برای بی حس کردن ناحیه اول استفاده میشود. این نمونه برداریها به ندرت باعث ناراحتی زیادی میشوند و معمولاً جای زخم باقی نمیگذارند.
اگر غده لنفاوی درست زیر پوست باشد، پزشک اغلب میتواند آن را به خوبی حس کند تا سوزن را به داخل آن هدایت کند. اگر غدد لنفاوی در بدن عمیقتر باشد، اغلب از آزمایش تصویر برداری مانند سونوگرافی یا سی تی اسکن برای هدایت سوزن به محل مناسب استفاده میشود.
بیوپسی غدد لنفاوی جراحی یا برشی (Surgical lymph node biopsy)
این نوع بیوپسی ممکن است در صورتی انجام شود که اندازه غدد لنفاوی نشان دهد که سرطان در آن جا گسترش یافته است اما بیوپسی سوزنی از گره انجام نشده باشد. اگر نمونهبرداری سوزنی سلولهای سرطانی را پیدا نکرد، ممکن است از نمونه برداری اکسیزیونال نیز استفاده شود اما پزشک همچنان مشکوک است که سرطان در آن جا گسترش یافته است.
در این نوع بیوپسی، پزشک غدد لنفاوی بزرگ شده را از طریق یک برش کوچک در پوست خارج میکند. این اغلب میتواند در مطب پزشک یا مرکز جراحی سرپایی انجام شود. اگر غدد لنفاوی در نزدیکی سطح بدن باشد، معمولاً از داروهای بی حس کننده (بی حس کننده موضعی) استفاده میشود اما اگر غدد لنفاوی در بدن عمیقتر باشد، ممکن است فرد نیاز به مصرف آرام بخش یا حتی خوابیدن داشته باشد (با استفاده از بیهوشی عمومی).
تستهای آزمایشگاهی نمونههای بیوپسی
تمام نمونههای بیوپسی به آزمایشگاه فرستاده میشوند، جایی که پاتولوژیست (پزشکی که برای تشخیص بیماری آموزش دیده است) آنها را زیر میکروسکوپ بررسی میکند و آزمایشهایی را برای MCC (یا سایر انواع سرطان) انجام میدهد. اغلب، نمونههای پوست به یک متخصص پوست فرستاده میشود، پزشکی که آموزشهای ویژه ای در مشاهده نمونههای پوست دارد.
اگر پزشک فقط با نگاه کردن به آن نتواند به طور قطع بگوید که آیا نمونه حاوی MCC است، ممکن است آزمایشهای آزمایشگاهی خاصی روی سلولها انجام شود تا تشخیص را تأیید کند. یکی از آزمایشاتی که معمولا برای MCC استفاده میشود، ایمونوهیستوشیمی (IHC یا immunohistochemistry) نام دارد. این تست به دنبال پروتئینهای خاصی روی سلولهای سرطانی مانند CK-20 میگردد.

اگر MCC پیدا شود، پاتولوژیست به برخی از ویژگیهای مهم مانند ضخامت تومور، بخشی از سلولهایی که به طور فعال در حال تقسیم هستند (سرعت میتوتیک یا mitotic rate) و اینکه آیا تومور به رگهای خونی کوچک یا رگهای لنفاوی نمونه حمله کرده است، نیز نگاه میکند. این ویژگیها میتوانند به تعیین چشم انداز (پیش آگهی) فرد کمک کنند.
تستهای تصویر برداری
در آزمایشهای تصویربرداری از اشعه ایکس، میدانهای مغناطیسی یا مواد رادیواکتیو برای ایجاد تصاویری از داخل بدن استفاده میشود. میتوان از آنها برای مشاهده اینکه آیا MCC به غدد لنفاوی یا سایر اندامهای بدن گسترش یافته است، استفاده کرد.
همچنین میتوان آزمایشهای تصویر برداری را برای کمک به عملکرد روند درمان یا بررسی علائم احتمالی سرطان (عود کننده) پس از درمان انجام داد.
اسکن توموگرافی کامپیوتری (Computed tomography یا CT)
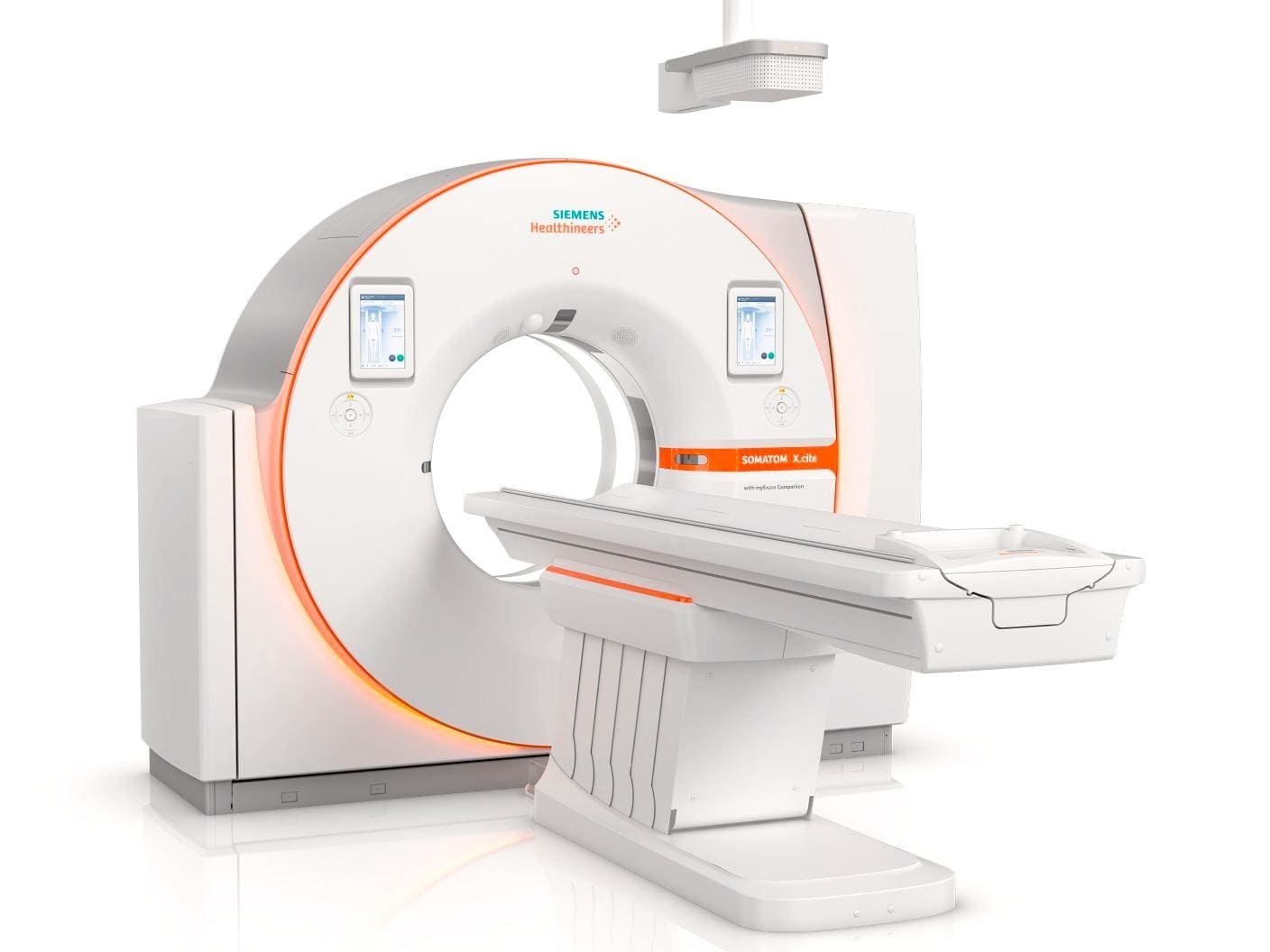
سی تی اسکن از اشعه ایکس برای ایجاد تصاویر دقیق و مقطعی از بدن شما استفاده میکند. برخلاف یک اشعه ایکس معمولی، سی تی اسکن میتواند جزئیات را در بافتهای نرم (مانند اندامهای داخلی) نشان دهد. این آزمایش میتواند نشان دهد که غدد لنفاوی بزرگ شدهاند یا سایر اندامها نقاط مشکوکی دارند که ممکن است ناشی از گسترش MCC باشد.
بیوپسی سوزنی با هدایت CT (CT-guided needle biopsy): از سی تی اسکن نیز میتوان برای هدایت سوزن بیوپسی به ناحیه مشکوک در عمق بدن استفاده کرد.
تصویر برداری رزونانس مغناطیسی (Magnetic resonance imaging یا MRI)
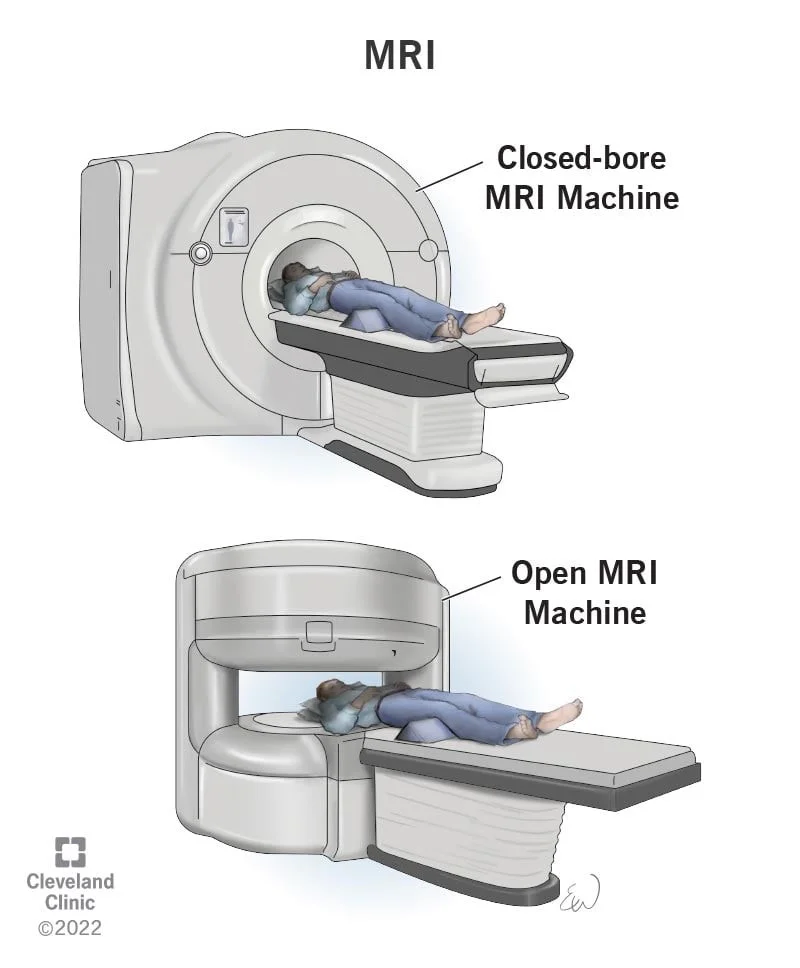
MRI از امواج رادیویی و آهنرباهای قوی به جای اشعه ایکس برای ایجاد تصاویر دقیق از داخل بدن شما استفاده میکند. این آزمایش برای جستجوی سرطانی که به مغز و یا نخاع گسترش یافته بسیار مفید است.
اسکن توموگرافی گسیل پوزیترون (Positron emission tomography یا PET)
اسکن PET میتواند نشان دهد که آیا سرطان به غدد لنفاوی یا سایر قسمتهای بدن گسترش یافته است یا خیر. این آزمایش به جای اینکه مناطقی را نشان دهد که بر اساس اندازه یا شکل آنها غیر طبیعی به نظر میرسند، به دنبال مناطقی است که سلولها به سرعت در حال رشد هستند (که ممکن است نشانه سرطان باشد).
اسکن PET/CT
اغلب اسکن PET با سی تی اسکن با استفاده از یک دستگاه مخصوص که میتواند هر دو را همزمان انجام دهد، ترکیب میشود. این به پزشک امکان میدهد مناطق با رادیواکتیویته بالاتر در اسکن PET را با تصاویر دقیقتر آن ناحیه در سی تی اسکن مقایسه کند. این نوع اسکن تصویربرداری در بیماران مبتلا به MCC ترجیح داده میشود.
مراحل کارسینوم سلول مرکل
پس از اینکه فردی مبتلا به سرطان سلول مرکل (MCC) تشخیص داده شد، پزشکان سعی میکنند بفهمند که آیا این سرطان گسترش یافته است یا خیر و اگر چنین است، این گسترش تا کجاست. این فرآیند مرحله بندی (staging) نامیده میشود. مرحله سرطان، میزان سرطان در بدن را توصیف میکند. این به تعیین اینکه سرطان چقدر جدی است و بهترین روش درمان آن کمک میکند. پزشکان همچنین هنگام صحبت در مورد آمار بقا از مرحله سرطان استفاده میکنند.
مرحله اولیه سرطانهای سلول مرکل مرحله 0 (یا کارسینوم در جا یا در محل یا carcinoma in situ) نامیده میشود و سپس از مراحل I (1) تا IV (4) متغیر است. به عنوان یک قاعده، هرچه این عدد کمتر باشد، سرطان کمتر گسترش یافته است. عدد بالاتر، مانند مرحله IV، به معنای گسترش بیشتر سرطان است. در یک مرحله، حرف قبل به معنای مرحله پایین تر است. اگرچه تجربه سرطان هر فرد منحصربهفرد است، سرطانهایی که مراحل مشابهی دارند، چشم انداز مشابهی نیز دارند و اغلب به روشی مشابه نیز درمان میشوند.
مرحله چگونه تعیین میشود؟
سیستم مرحله بندی که اغلب برای سرطان سلول مرکل استفاده میشود، سیستم TNM کمیته مشترک آمریکایی سرطان (American Joint Committee on Cancer یا AJCC) است که بر اساس 3 اطلاعات کلیدی است:
- وسعت (اندازه) تومور (T): اندازه سرطان چقدر است؟ آیا به ساختارها یا اندامهای مجاور رشد کرده است؟
- گسترش به غدد لنفاوی مجاور (N): آیا سرطان به غدد لنفاوی مجاور سرایت کرده است؟
- گسترش (متاستاز) به نقاط دور دست (M): آیا سرطان به غدد لنفاوی دور یا اندامهای دور مانند ریهها و پوست گسترش یافته است؟
سیستم توضیح داده شده در زیر جدید ترین سیستم AJCC از ژانویه 2018 است.
اعداد یا حروف بعد از T، N و M جزئیات بیشتری در مورد هر یک از این عوامل ارائه میدهند. اعداد بالاتر به معنای پیشرفته تر بودن سرطان است. هنگامی که دسته بندیهای T، N و M یک فرد مشخص شد، این اطلاعات در فرآیندی به نام گروه بندی مرحله ای (stage grouping) با یکدیگر ترکیب میشوند تا به یک مرحله کلی برسید.
سیستم مرحله بندی زیر از مرحله پاتولوژیک یا pathologic stage (که مرحله جراحی یا surgical stage نیز نامیده میشود) استفاده میکند. این سیستم مرحله بندی است که اغلب برای MCC استفاده میشود. پس از آزمایش بافت خارج شده در طول یک عمل تصمیم گیری میشود.
گاهی اوقات، اگر جراحی را نمیتوان فوراً یا به هیچ وجه انجام داد، به جای آن سرطان یک مرحله بالینی داده میشود. این بر اساس نتایج یک معاینه فیزیکی، بیوپسی و تستهای تصویر برداری است. مرحله بالینی برای کمک به برنامه ریزی روند درمان استفاده خواهد شد.
اگرچه در برخی موارد، سرطان فراتر از تخمینهای مرحله بالینی گسترش یافته است و ممکن است چشم انداز بیمار و همچنین مرحله پاتولوژیک را پیش بینی نکند. مرحله بندی بالینی برای MCC از یک سیستم مرحله بندی جداگانه پیروی میکند که در زیر پوشش داده نشده است. اگر سرطان شما از نظر بالینی مرحله بندی شده است، از پزشک خود بخواهید تا اطلاعاتی در مورد مرحله خاص خود ارائه دهد.
مرحله بندی سرطان میتواند پیچیده باشد، بنابراین از پزشک خود بخواهید آن را به گونه ای که شما درک میکنید برای شما توضیح دهد.
مرحله ۰ (Tis، N0، M0)
سرطان فقط در اپیدرم، بیرونی ترین لایه پوست (Tis) قرار دارد.
به غدد لنفاوی مجاور (N0) یا نقاط دوردست (M0) سرایت نکرده است.
این مرحله به عنوان کارسینوم درجا (Tis) نیز شناخته میشود.
مرحله I (T1، N0، M0)
عرض سرطان بیش از 2 سانتی متر (حدود ۵/۴ اینچ) نیست.
به غدد لنفاوی مجاور (N0) یا به نقاط دور دست (M0) سرایت نکرده است.
مرحله IIA (T2 یا T3، N0، M0)
سرطان بیش از 2 سانتی متر اما کمتر از 5 سانتی متر (حدود 2 اینچ) عرض (T2) یا عرض تومور بیش از 5 سانتی متر است (T3).
به غدد لنفاوی مجاور (N0) یا به نقاط دوردست (M0) سرایت نکرده است.
مرحله IIB (T4، N0، M0)
سرطان به بافتهای مجاور مانند ماهیچهها، استخوانها یا غضروف (T4) رشد کرده است.
به غدد لنفاوی مجاور (N0) یا به نقاط دور دست (M0) سرایت نکرده است.
مرحله IIIA (T1، T2، T3، یا T4، N1a(sn) یا N1a)
M0 سرطان میتواند به هر اندازه ای باشد یا ممکن است به بافتهای مجاور رشد کرده باشد (T1، T2، T3، یا T4) و سرطان به غدد لنفاوی مجاور گسترش یافته است اما این سرطان در طی بیوپسی غدد لنفاوی یا جراحی پیدا شد و در امتحانات یا تستهای تصویر برداری (N1a[sn] یا N1a) مشاهده نشد.
این نوع به مکانهای دور سرایت نکرده است (M0).
یا
T0، N1b، M0
هیچ نشانه ای از سرطان اولیه (T0) وجود ندارد و سرطان به غدد لنفاوی مجاور گسترش یافته است که در معاینات یا آزمایشات تصویر برداری مشاهده شد و سپس با بیوپسی یا جراحی (N1b) تأیید شد.
به مکانهای دور سرایت نکرده است (M0).
مرحله IIIB (T1، T2، T3، یا T4، N1b، N2 یا N3، M0)
سرطان میتواند هر اندازه باشد یا ممکن است به بافتهای مجاور رشد کرده باشد (T1، T2، T3، یا T4) و هر یک از موارد زیر:
- به غدد لنفاوی مجاور گسترش یافته است که در معاینات یا آزمایشات تصویر برداری دیده شد و سپس با بیوپسی یا جراحی تایید شد (N1b).
- بدون رسیدن به غدد لنفاوی (N2) به سمت ناحیه غدد لنفاوی مجاور گسترش یافته است. به این متاستاز ترانزیت (transit metastasis) میگویند.
- به سمت ناحیه غدد لنفاوی مجاور (به نام متاستاز ترانزیت) گسترش یافته و به غدد لنفاوی (N3) رسیده است.
به مکانهای دور سرایت نکرده است (M0).
مرحله IV (T0، T1، T2، T3 یا T4، هر N، M1)
سرطان میتواند به هر اندازه ای باشد یا ممکن است به بافتهای مجاور رشد کرده باشد (T0، T1، T2، T3، یا T4) و ممکن است به غدد لنفاوی مجاور سرایت کرده باشد یا نباشد (Any N).
به غدد لنفاوی یا اندامهای دور مانند ریهها یا پوست (M1) گسترش یافته است.
* دسته بندیهای زیر در بالا فهرست نشده اند:
- TX: تومور اصلی به دلیل کمبود اطلاعات قابل ارزیابی نیست.
- T0: شواهدی از تومور اولیه وجود ندارد.
- NX: غدد لنفاوی منطقه ای به دلیل کمبود اطلاعات قابل ارزیابی نیستند.
میزان بقا برای سرطان سلول مرکل
میزان بقا میتواند به شما این ایده را بدهد که چند درصد از افراد مبتلا به همان نوع و مرحله سرطان تا مدت معینی (معمولاً 5 سال) پس از تشخیص هنوز زنده هستند. این آمار نمیتوانند به شما بگویند که چقدر زنده خواهید ماند اما ممکن است به شما کمک کنند تا درک بهتری از احتمال موفقیت دوره درمانی خود داشته باشید.
به خاطر داشته باشید که میزان بقا تخمینی است و اغلب بر اساس نتایج قبلی تعداد زیادی از افرادی است که سرطان خاصی داشتند اما آنها نمیتوانند پیش بینی کنند که در مورد فرد خاصی چه اتفاقی خواهد افتاد. این آمار میتوانند گیج کننده باشند و ممکن است شما را به پرسیدن سوالات بیشتری سوق دهند. پزشک شما با وضعیت شما آشناست. بپرسید چگونه این اعداد ممکن است برای شما اعمال شوند.
نرخ بقای نسبی 5 ساله چیست؟
نرخ بقای نسبی افراد مبتلا به همان نوع و مرحله سرطان را با افراد موجود در کل جمعیت مقایسه میکند. به عنوان مثال، اگر نرخ بقای نسبی 5 ساله برای مرحله خاصی از سرطان سلول مرکل (MCC) ۷۰ درصد باشد، به این معنی است که احتمال زنده مانی افراد مبتلا به آن سرطان نسبت به افرادی که سالم بوده و این بیماری را ندارند، برای ۵ سال پس از تشخیص ابتلا، به طور متوسط حدود 70 درصد است.
این اعداد از کجا میآیند؟
انجمن سرطان آمریکا برای ارائه آمار بقای انواع مختلف سرطان به اطلاعات پایگاه داده نظارت، اپیدمیولوژی و نتایج نهایی (Surveillance, Epidemiology, and End Results یا SEER) که توسط موسسه ملی سرطان (NCI یا National Cancer Institute) نگهداری میشود، متکی است.
پایگاه داده SEER نرخ بقای نسبی 5 ساله سرطان سلول مرکل در ایالات متحده را بر اساس میزان گسترش سرطان دنبال میکند. با این حال، پایگاه داده SEER سرطانها را بر اساس مراحل AJCC TNM (مرحله 1، مرحله 2، مرحله 3 و غیره) گروه بندی نمیکند. در عوض، سرطانها را به مراحل موضعی، منطقه ای و دور دسته بندی میکند:
- موضعی (Localized): هیچ نشانه ای از گسترش سرطان به خارج از پوست جایی که شروع شده است، وجود ندارد.
- منطقه ای (Regional): سرطان در خارج از پوست جایی که شروع شده و به ساختارها یا غدد لنفاوی مجاور گسترش یافته است.
- دور دست (Distant): سرطان به قسمتهای دور بدن مانند ریهها، کبد یا قسمتهای دور دست پوست گسترش یافته است.
نرخ بقای نسبی 5 ساله برای کارسینوم سلول مرکل
این اعداد بر اساس اطلاعات افراد مبتلا به MCC بین سالهای 2012 و 2018 است.

درک اعداد
- این اعداد فقط برای مرحله سرطان در هنگام اولین تشخیص صدق میکند. اگر سرطان رشد کند، گسترش یابد یا پس از درمان عود کند، بعداً اعمال نمیشوند.
- این اعداد همه چیز را در نظر نمیگیرند. میزان بقا بر اساس میزان گسترش سرطان گروه بندی میشود. اما عوامل دیگری مانند سن و سلامت کلی شما، محل شروع سرطان در بدن و اینکه سرطان چگونه به درمان پاسخ میدهد نیز میتواند بر دیدگاه شما تأثیر بگذارد.
- افرادی که اکنون مبتلا به MCC تشخیص داده شده اند ممکن است چشم انداز بهتری نسبت به این اعداد داشته باشند. درمانها در طول زمان بهبود یافته اند و این اعداد بر اساس افرادی است که حداقل 5 سال زودتر تشخیص داده شده و درمان شده اند.
سرطان پوست سلول مرکل چگونه درمان میشود؟
بر اساس مرحله سرطان و سایر عوامل، گزینههای درمانی شما ممکن است شامل موارد زیر باشد:
جراحی (Surgery) برای سرطان سلول مرکل
جراحی روش درمانی اصلی برای اکثر کارسینومهای سلول مرکل (MCCs) است. بسته به شرایط هر فرد، انواع مختلفی از جراحی ممکن است انجام شود.
جراحی برای تشخیص یا کمک به مرحله بندی سرطان
برای تشخیص MCC یا کشف گسترش آن به نوعی جراحی نیاز است.
در بسیاری از موارد، بیوپسی پوست برای برداشتن یک نقطه مشکوک حتی قبل از اینکه پزشک مشکوک به MCC باشد، انجام میشود (به مبحث آزمایشهای مربوط به کارسینوم سلول مرکل مراجعه کنید). این میتواند به عنوان یک نوع جراحی در نظر گرفته شود اما این جراحی برای درمان MCC کافی نیست. اگر MCC از بیوپسی تشخیص داده شود، یک برش گسترده برای برداشتن بیشتر پوست و سایر بافتهای مجاور استفاده میشود.
حتی در افرادی که دارای MCC بدون گسترش آشکار به غدد لنفاوی مجاور (یا اندامهای دور دست) هستند، هنگامی که گرهها با میکروسکوپ بررسی میشوند، حدود 1 مورد از 3 مورد در غدد لنفاوی خود سلولهای سرطانی دارند. به همین دلیل، بیوپسی غدد لنفاوی نگهبان (که در مبحث آزمایشات سرطان سلول مرکل توضیح داده شده است) بخش بسیار مهمی در تعیین مرحله سرطان است. نتایج SLNB همچنین هنگام تهیه برنامههای درمانی و بحث در مورد نتایج مفید است.
مهم است که SLNB قبل از استفاده از اکسیزیون گسترده برای برداشتن بیشتر پوست و سایر بافتها از محل اصلی تومور انجام شود. این کمک میکند تا اطمینان حاصل شود که تخلیه لنفاوی دست نخورده است بنابراین نتایج SLNB دقیق هستند.
اگر SLNB منفی باشد (گرههای نگهبان حاوی سلولهای سرطانی نیستند)، دیگر نیازی به جراحی غدد لنفاوی نیست زیرا بعید است سرطان فراتر از این نقطه گسترش یافته باشد. (اما پرتو درمانی ممکن است همچنان به غدد لنفاوی مجاور داده شود.)
اگر سلولهای سرطانی در گرههای نگهبان یافت شوند، سایر غدد لنفاوی مجاور نیز اغلب خارج و بررسی میشوند. به این عمل تشریح غدد لنفاوی (lymph node dissection) میگویند (به مباحث زیر مراجعه کنید). ممکن است پس از تشریح غدد لنفاوی، پرتو درمانی به ناحیه داده شود. (گاهی اوقات ممکن است به جای انجام تشریح غدد لنفاوی از اشعه استفاده شود.)
جراحی برای درمان سرطان
اکسیزیون گسترده (Wide excision)
هنگامی که تشخیص MCC با بیوپسی پوست انجام میشود، به احتمال زیاد محل تومور باید با جراحی بریده شود (excised) تا اطمینان حاصل شود که سرطان به طور کامل برداشته شده است. اگر MCC به خارج از پوست گسترش نیافته باشد، این جراحی ممکن است آن را درمان کند.
داروهایی برای بی حس کردن ناحیه (بی حسی موضعی) با یک سوزن کوچک (تزریق) در پوست تزریق میشود تا قبل از برش پوست بی حس شود. سپس جراح تومور را به همراه مقداری از پوست طبیعی در لبهها (از جمله زیر تومور) برش میدهد. پوست نرمال و سالم اطراف لبههای سرطان حاشیه نامیده میشود. پس از آن پوست دوباره به هم بخیه میشود. این کار یک اسکار (جای زخم) باقی خواهد گذاشت.
نمونه بافت برداشته شده سپس به آزمایشگاه فرستاده میشود، در آنجا آزمایش شده و با میکروسکوپ بررسی میشود تا مطمئن شود که هیچ سلول سرطانی در لبههای پوست برداشته شده نیست.
برداشت گسترده با بیوپسی اکسیزیونال که برای تشخیص MCC استفاده میشود، متفاوت است. حاشیهها گسترده تر هستند (معمولا حداقل ۲/۱ اینچ). این به این دلیل است که تشخیص از قبل مشخص شده است و پزشک در تلاش است تا مطمئن شود که تمام سلولهای سرطانی برداشته شده اند.
حاشیهها همچنین میتوانند بر اساس محل سرطان و سایر عوامل متفاوت باشند. به عنوان مثال، اگر MCC روی صورت باشد، ممکن است حاشیهها کوچکتر باشد تا از زخمهای بزرگ یا مشکلات دیگر جلوگیری شود. حاشیههای کوچکتر ممکن است خطر عود سرطان را افزایش دهد، بنابراین مطمئن شوید که گزینهها را با پزشک خود در میان بگذارید.
در موارد نادر، جایی که سرطان روی انگشت یا پا است و در عمق پوست رشد کرده است، درمان ممکن است به این معنی باشد که تمام یا بخشی از آن انگشت باید برداشته شود (قطع شود).
جراحی میکروگرافیک Mohs (Mohs micrographic surgery)

جراحی Mohs گاهی اوقات زمانی استفاده میشود که هدف حفظ سلامت پوست تا حد ممکن باشد، مانند سرطانهای اطراف چشم. این نوع جراحی توسط پزشک با آموزش خاص انجام میشود.
با استفاده از تکنیک Mohs، پزشک تومور و حاشیه ای از پوست طبیعی را برمیدارد و سپس آن را زیر میکروسکوپ بررسی میکند. اگر سلولهای سرطانی در لبههای بافت برداشته شده (نمونه) دیده شوند، لایه دیگری از پوست برداشته شده و مورد بررسی قرار میگیرد. این کار تا زمانی تکرار میشود که در نمونههای پوست سلولهای سرطانی وجود نداشته باشد. این روند آهسته است و اغلب چندین ساعت طول میکشد اما به پزشک اجازه میدهد تا پوست طبیعی نزدیک تومور را نجات دهد.
تشریح غدد لنفاوی (Lymph node dissection)
MCC اغلب به غدد لنفاوی مجاور گسترش مییابد. اگر سرطان در غدد لنفاوی مجاور (در بیوپسی غدد لنفاوی نگهبان یا هر نوع بیوپسی دیگری) یافت شود، معمولاً تشریح غدد لنفاوی انجام میشود.
در این عمل جراح تمام غدد لنفاوی نزدیک تومور اولیه را برمیدارد. به عنوان مثال، اگر MCC در یک بازو یافت شود، جراح غدد لنفاوی زیر بغل (axillary) را در آن سمت بدن خارج میکند. این گرهها جایی هستند که سلولهای سرطانی به احتمال زیاد در ابتدا به آن جا حرکت میکنند.
این نوع جراحی در اتاق عمل انجام میشود که در آن از داروهایی برای فرو بردن قرد در خواب عمیق (بیهوشی عمومی) استفاده میشود.
مانند هر عمل بزرگ دیگری، عوارض میتواند شامل واکنش به بیهوشی، خونریزی، لخته شدن خون و عفونت باشد. اکثر افراد تا مدتی پس از جراحی دچار درد خواهند شد. در صورت نیاز میتوان با داروها به رفع این عوارض کمک کرد.
تشریح کامل غدد لنفاوی میتواند عوارض جانبی طولانی مدتی ایجاد کند. یکی از دردسرساز ترین آنها ادم لنفاوی (lymphedema) نام دارد. گرههای لنفاوی در کشاله ران یا زیر بازو به طور معمول به تخلیه مایع از اندامها کمک میکنند. اگر آنها برداشته شوند، ممکن است این مایع در اندام جمع شود. این امر میتواند باعث تورم اندام شود که ممکن است از بین برود یا نرود. اگر به اندازه کافی شدید باشد، میتواند باعث مشکلات پوستی و افزایش خطر عفونت در اندام شود. (در بیوپسی غدد لنفاوی نگهبان احتمال کمتری وجود دارد که این مشکل ایجاد شود.)
پیوند پوست (Skin grafting) و جراحی ترمیمی (reconstructive surgery)
پس از برداشتن سرطانهای بزرگ پوست، ممکن است نتوان پوست مجاور را به اندازه کافی کشش داد تا لبههای زخم به هم بخیه شوند. در این موارد، پوست سالم ممکن است از قسمت دیگری از بدن گرفته شود و روی زخم پیوند زده شود تا به بهبود آن کمک کرده و بعد از جراحی ظاهر بهتری پیدا کند. سایر روشهای جراحی ترمیمی نیز در برخی موارد میتواند مفید باشد.
پرتو درمانی (Radiation Therapy) برای سرطان سلول مرکل
پرتو درمانی از پرتوهای پر انرژی (مانند اشعه ایکس) یا ذرات (مانند الکترون) برای از بین بردن سلولهای سرطانی استفاده میکند. تابش از خارج از بدن به تومور متمرکز میشود.
چه زمانی میتوان از پرتو درمانی استفاده کرد؟
همه پزشکان در مورد زمان دقیق استفاده از پرتو درمانی برای کارسینوم سلول مرکل (MCC) توافق ندارند اما این نوع روش درمانی برای MCC بسیار خوب عمل میکند. ممکن است در این شرایط استفاده شود:
- برای درمان ناحیه تومور پوستی اصلی (اولیه) پس از جراحی به منظور از بین بردن سلولهای سرطانی که ممکن است باقی مانده باشند. (ممکن است این را بشنوید که به آن پرتو درمانی کمکی یا adjuvant radiation میگویند.) اگر احتمال بازگشت سرطان زیاد باشد (مثلاً اگر تومور اصلی بزرگ باشد یا اگر پزشک مطمئن نباشد که تمام آن خارج شده است) این امر به ویژه مهم است.
- برای درمان تومور اصلی در صورتی که جراحی گزینه مناسبی نباشد، مثلاً اگر فرد برای جراحی از سلامت کافی برخوردار نیست یا تومور در جایی است که نمیتوان همه آن را خارج کرد.
- برای درمان غدد لنفاوی نزدیک تومور اصلی: اگر بیوپسی غدد لنفاوی نگهبان (یا نوع دیگری از بیوپسی) سرطان را در غدد لنفاوی پیدا کرد، اگر نتایج بیوپسی واضح نبود یا اگر بیوپسی انجام نشد، پرتو درمانی اغلب به غدد لنفاوی داده میشود. حوزه. این کار ممکن است پس از تشریح غدد لنفاوی انجام شود یا حتی ممکن است به جای تشریح غدد لنفاوی انجام شود.
- برای کمک به درمان MCC که پس از جراحی عود کرده است، چه در پوست یا غدد لنفاوی.
- برای کمک به درمان MCC که به نقاط دورتر بدن گسترش یافته است، اغلب همراه با سایر درمانها. در این مورد، از پرتو درمانی برای کمک به کوچک کردن یا کند کردن رشد سرطان و یا کمک به کاهش علائم ناشی از گسترش آن استفاده میشود اما انتظار نمیرود که سرطان را درمان کند.
پرتو درمانی چگونه انجام میشود؟
هنگامی که این روش برای درمان MCC استفاده میشود، معمولاً 5 روز در هفته برای چندین هفته پرتو داده میشود. اگر از اشعه برای تسکین علائم ناشی از گسترش سرطان استفاده شود، طول روند درمان ممکن است کوتاهتر باشد.
قبل از شروع روند درمان، تیم پرتو درمانی شما اندازه گیریهای دقیقی را برای تصمیم گیری در مورد دوز مناسب تابش انجام میدهد و دقیقاً میداند که پرتوهای تابشی را به کجا هدایت کند. این جلسه برنامه ریزی شبیه سازی (simulation) نامیده میشود.
انجام پرتو درمانی شباهت زیادی به عکس برداری با اشعه ایکس دارد اما این پرتو قویتر هستند و دقیقاً سرطان را هدف قرار میدهند. دورههای درمانی ضرری ندارند هر کدام فقط چند دقیقه طول میکشد، اگرچه زمان تنظیم – قرار دادن شما در موقعیت مناسب برای دریافت پرتوها – بیشتر طول میکشد.
عوارض جانبی احتمالی پرتو درمانی
عوارض جانبی رایج بستگی به این دارد که تابش در کجا هدف قرار گرفته است و میتواند شامل موارد زیر باشد:
- مشکلات پوستی مانند آفتاب سوختگی
- تغییر در رنگ پوست
- ریزش مو در جایی که اشعه وارد بدن میشود
- خستگی
- تهوع (اگر پرتو به سمت شکم باشد)
اینها اغلب با ادامه روند درمان بدتر میشوند و پس از پایان درمان به آرامی از بین میروند.
پرتو درمانی همچنین میتواند خطر ابتلا به نوع دیگری از سرطان را در ناحیه تحت درمان افزایش دهد. اگر این اتفاق بیفتد، معمولاً سالها پس از درمان است.
شیمی درمانی (Chemotherapy) برای سرطان سلول مرکل
شیمی درمانی (chemo) از داروهای ضد سرطان استفاده میکند که معمولاً در داخل ورید (IV) یا از طریق دهان داده میشوند. این داروها از طریق جریان خون به تمام قسمتهای بدن میرسند. این امر شیمی درمانی را برای درمان سرطانهایی که به سایر اندامها گسترش یافته اند، مفید میکند.
شیمی درمانی به احتمال زیاد برای MCC که به سایر اندامها گسترش یافته است، مفید است. تا کنون مشخص نیست که آیا میتواند برای سرطانهایی که هنوز فقط در پوست هستند یا فقط به غدد لنفاوی مجاور گسترش یافته اند، مفید باشد. با این حال، برخی از پزشکان ممکن است آن را برای این سرطانها توصیه کنند.
کدام داروهای شیمی درمانی برای درمان MCC استفاده میشود؟
کارسینوم سلول مرکل (MCC) نادر است، بنابراین مطالعه استفاده از شیمی درمانی برای MCC در آزمایشات بالینی دشوار است. به همین دلیل، پزشکان اغلب از داروهای شیمی درمانی استفاده میکنند که در درمان انواع دیگر تومورهای عصبی غدد درون ریز با رشد سریع مفید بوده است.
رایج ترین داروهای مورد استفاده برای MCC که گسترش یافته اند، عبارتند از:
- سیس پلاتین (Cisplatin)
- کربوپلاتین (Carboplatin)
- اتوپوزید (Etoposide)
- توپوتکان (Topotecan)
اغلب، سیس پلاتین یا کربوپلاتین، اغلب همراه با اتوپوزید استفاده میشود. توپوتکان معمولاً عوارض جانبی جدی کمتری دارد، بنابراین ممکن است برای برخی از افراد مسن یا دارای مشکلات جدی سلامتی گزینه بهتری باشد.
ترکیب دیگری از داروهایی که ممکن است مورد استفاده قرار گیرد، CAV نام دارد که مخفف سیکلوفسفامید، دوکسوروبیسین و وین کریستین است.
این داروها به صورت داخل وریدی (IV یا ورید)، معمولاً هر چند هفته یک بار تجویز میشوند. آنها اغلب میتوانند تومورهای MCC را برای مدتی کوچک کنند (یا حداقل رشد و گسترش آنها را کاهش دهند) و به تسکین برخی علائم کمک کنند اما این سرطانها تمایل دارند دوباره شروع به رشد کنند، حتی زمانی که شما در حال شیمی درمانی هستید.
عوارض جانبی احتمالی شیمی درمانی برای MCC
داروهای شیمی درمانی میتوانند عوارض جانبی ایجاد کنند. اینها به نوع و دوز داروهای داده شده و مدت استفاده از آنها بستگی دارد. عوارض جانبی رایج میتواند شامل موارد زیر باشند:
- ریزش مو
- زخمهای دهانی
- از دست دادن اشتها
- تهوع و استفراغ
- اسهال یا یبوست
- افزایش خطر عفونت (به دلیل داشتن گلبولهای سفید بسیار کم)
- کبودی یا خونریزی آسان (به دلیل داشتن تعداد بسیار کم پلاکت خون)
- خستگی (به دلیل داشتن گلبولهای قرمز بسیار کم)
این عوارض جانبی معمولاً پس از پایان روند درمان به مرور زمان از بین میروند. برخی از داروها میتوانند اثرات دیگری داشته باشند که در اینجا ذکر نشده است، بنابراین حتماً با تیم مراقبت از سرطان خود در مورد آنچه انتظار دارید، صحبت کنید.
اغلب راههایی برای کاهش این عوارض وجود دارد. به عنوان مثال، داروها میتوانند به پیشگیری یا کاهش تهوع و استفراغ کمک کنند. به تیم مراقبت از سرطان خود در مورد هر گونه عوارض جانبی یا تغییری که در حین شیمی درمانی متوجه آن میشوید، بگویید تا قبل از بدتر شدن، فوراً درمان شوند.
ایمونوتراپی (Immunotherapy) برای سرطان سلول مرکل
ایمونوتراپی استفاده از داروهایی است که به سیستم ایمنی بدن فرد کمک میکند تا سلولهای سرطانی را پیدا کرده و از بین ببرد. این یک نوع درمان امیدوار کننده برای کارسینوم سلول مرکل (MCC) است، به خصوص اگر به سایر قسمتهای بدن گسترش یافته باشد.
مهار کنندههای ایست بازرسی ایمنی
بخش مهمی از سیستم ایمنی، توانایی آن در جلوگیری از حمله به سلولهای طبیعی بدن است. برای انجام این کار، از پروتئینهای «نقطه بازرسی یا checkpoint» روی سلولهای ایمنی استفاده میکند که مانند سوئیچهایی عمل میکنند که برای شروع پاسخ ایمنی باید روشن (یا خاموش شوند). سلولهای سرطانی گاهی اوقات از این نقاط بازرسی برای جلوگیری از حمله سیستم ایمنی به آنها استفاده میکنند.
به عنوان مثال، PD-1 یک پروتئین نقطه بازرسی در سلولهای ایمنی به نام سلولهای T است. به طور معمول به جلوگیری از حمله سلولهای T به سایر سلولهای بدن کمک میکند. وقتی به PD-L1، پروتئینی روی برخی سلولهای طبیعی (و سرطانی) متصل میشود، اساساً به سلول T میگوید که سلول دیگر را تنها بگذارد. برخی از سلولهای سرطانی دارای مقادیر زیادی PD-L1 هستند که به جلوگیری از حمله سیستم ایمنی به آنها کمک میکند.
داروهایی که PD-1 یا PD-L1 را مسدود میکنند، به عنوان مهار کنندههای ایست بازرسی (checkpoint inhibitors) شناخته میشوند. آنها میتوانند این اتصال را متوقف کنند و پاسخ ایمنی بدن را در برابر سلولهای سرطانی تقویت کنند. نمونههایی از مهار کنندههای ایست بازرسی که میتوانند برای درمان MCC استفاده شوند، عبارتند از:
- Avelumab (Bavencio) که PD-L1 را هدف قرار میدهد.
- پمبرولیزوماب (Keytruda)، رتیفان لیماب (Zynyz) و نیولوماب (Opdivo) که PD-1 را مسدود میکنند.
این داروها به صورت انفوزیون داخل وریدی (IV) معمولاً هر 2 تا 6 هفته بسته به دارو تجویز میشوند.
نشان داده شده است که این داروها رشد برخی از تومورهای پیشرفته MCC را کوچک یا کند میکنند، حتی گاهی اوقات پس از انجام دورههای درمانی دیگر.
سایر مهار کنندههای ایست بازرسی ایمنی نیز برای استفاده در برابر MCC مورد مطالعه قرار میگیرند.
عوارض جانبی احتمالی ایمونوتراپی برای MCC
عوارض جانبی این نوع داروها میتواند شامل موارد زیر باشد:
- خستگی
- سرفه
- حالت تهوع
- راش یا خارش پوست
- درد مفاصل
- از دست دادن اشتها
- اسهال
- یبوست
سایر عوارض جانبی جدی تر کمتر رخ میدهد:
واکنشهای انفوزیونی یا تزریقی (Infusion reactions): برخی از افراد ممکن است در حین مصرف یکی از این داروها، واکنش انفوزیونی داشته باشند. این مانند یک واکنش آلرژیک است. این عارضه میتواند شامل تب، لرز، برافروختگی صورت، زوائد پوستی، خارش پوست، خس خس سینه و مشکل در تنفس باشد. ممکن است قبل از هر انفوزیون، دارویی برای کمک به کاهش خطر این اتفاق به شما داده شود.
واکنشهای خود ایمنی (Autoimmune reactions): این داروها اساساً با حذف یکی از اقدامات حفاظتی که به کنترل سیستم ایمنی بدن کمک میکند، عمل میکنند. گاهی اوقات این میتواند منجر به حمله سیستم ایمنی به سایر قسمتهای بدن شود که میتواند باعث مشکلات جدی یا حتی تهدید کننده زندگی در ریهها، رودهها، کبد، غدد هورمون ساز، کلیهها یا سایر اندامها شود.
بسیار مهم است که هر گونه تغییر یا عوارض جانبی جدید را فوراً به تیم مراقبت بهداشتی خود گزارش دهید. در صورت بروز عوارض جانبی جدی، ممکن است لازم باشد روند درمان قطع شود.
درمان کارسینوم سلول مرکل بر اساس وسعت سرطان
کارسینوم سلول مرکل (MCC) نادر است، بنابراین مطالعه بهترین روش برای درمان این سرطان برای پزشکان دشوار بوده است. برخی از پزشکان ممکن است درمانهایی غیر از موارد ذکر شده در اینجا را پیشنهاد کنند.
درمان عمدتاً به میزان گسترش سرطان بستگی دارد، بنابراین انجام آزمایشهای مناسب برای تعیین وسعت سرطان (مانند بیوپسی غدد لنفاوی نگهبان یا آزمایشهای تصویر برداری مانند CT، MRI یا اسکن PET/CT بسیار مهم است.
عوامل دیگری مانند محل تومور و سن و سلامت کلی شما نیز ممکن است بر گزینههای درمانی شما تأثیر بگذارند.
MCC بدون گسترش آشکار به غدد لنفاوی (یا جاهای دیگر)
تصور میشود که این سرطانها بر اساس معاینات فیزیکی و آزمایشهای تصویر برداری به پوست محدود میشوند. هنگامی که MCC تشخیص داده شد، معمولاً ابتدا نمونه برداری لنفاوی نگهبان (SLNB) انجام میشود تا ببینیم آیا مقادیر کمی از سرطان به گرهها رسیده است یا خیر.
پس از SLNB، جراحی (معمولاً برداشتن موضعی گسترده) روی پوست انجام میشود تا تمام سرطان از بین برود. اگر سرطان در جایی باشد که برداشتن آن با حاشیه وسیع (لبه) پوست معمولی سخت باشد، ممکن است از جراحی میکروگرافیک Mohs استفاده شود. پرتو درمانی ممکن است گزینه دیگری به جای جراحی برای برخی افراد باشد.
در عرض چند هفته پس از جراحی، ممکن است پرتو به محلی که تومور برداشته شده است داده شود. این احتمال بیشتر است اگر پزشک فکر کند خطر بازگشت سرطان بیشتر است (مثلاً اگر تومور اصلی بزرگ باشد یا اگر پزشک مطمئن نباشد که همه آن برداشته شده است).
اگر SLNB انجام شد و هیچ سرطانی در غدد لنفاوی پیدا نشد، ممکن است برخی از پزشکان توصیه کنند که شما را از نزدیک بدون بودن تحت دوره درمانی بیشتر تحت نظر داشته باشند، به خصوص اگر تومور اصلی کوچک بوده و هیچ ویژگی نگران کننده ای نداشته باشد اما از آن جایی که MCC اغلب به غدد لنفاوی گسترش مییابد، بسیاری از پزشکان ترجیح میدهند برای ایمن بودن غدد، پرتو درمانی انجام دهند. اگر SLNB انجام نشده باشد یا اگر انجام شده باشد اما نتایج واضح نباشد، تابش به گرهها نیز احتمالاً توصیه میشود. (اگر پرتو درمانی به تومور اصلی داده میشود، پرتو درمانی به غدد لنفاوی معمولاً همزمان داده میشود.)
MCC که به غدد لنفاوی مجاور گسترش یافته است
این سرطانها به غدد لنفاوی مجاور گسترش یافته اند که یا با SLNB یا با نوع دیگری از بیوپسی تایید شده است.
پس از بیوپسی، تومور اصلی روی پوست با جراحی (معمولاً برداشتن موضعی گسترده) برای حذف تمام سرطان درمان میشود. اگر سرطان در جایی باشد که برداشتن آن با حاشیه وسیعی از پوست طبیعی دشوار باشد، ممکن است از جراحی میکروگرافیک Mohs استفاده شود.
در عرض چند هفته پس از جراحی، پرتو درمانی اغلب به محلی که تومور برداشته شده است، داده میشود، به خصوص اگر پزشک فکر کند که خطر بازگشت سرطان بیشتر است (مثلاً اگر تومور اصلی بزرگ باشد یا اگر پزشک مطمئن نباشد که آیا همه آن حذف شده است).
گرههای لنفاوی حاوی سلولهای سرطانی نیز باید درمان شوند. گزینهها ممکن است شامل تشریح غدد لنفاوی برای برداشتن آنها، پرتو درمانی یا تشریح غدد لنفاوی و به دنبال آن پرتو درمانی باشد. (اگر پرتو درمانی به تومور اصلی داده میشود، پرتو درمانی به غدد لنفاوی معمولاً همزمان داده میشود.) برخی از پزشکان نیز ممکن است شیمی درمانی را برای کاهش احتمال عود سرطان توصیه کنند اما مشخص نیست که چگونه این روش مفید است.
MCC که به سایر نقاط بدن گسترش یافته است
اگر MCC به سایر قسمتهای بدن گسترش یافته باشد، درمان اغلب میتواند به کنترل سرطان و کاهش علائم کمک کند اما خلاص شدن از شر این سرطانها بسیار سخت است. همه پزشکان در مورد بهترین راه برای درمان این سرطانها توافق ندارند، بنابراین اگر زمان اجازه میدهد، اغلب ایده خوبی است که نظر دومی را از یک تیم متخصص دریافت کنید.
گزینههای درمانی ممکن است شامل جراحی، پرتو درمانی، شیمی درمانی، ایمونوتراپی یا ترکیبی از این موارد باشد. فواید هر درمان باید با عوارض جانبی که ممکن است ایجاد کند، سنجیده شود. قبل از شروع درمان مطمئن شوید که هدف هر درمان و معایب احتمالی آن را درک کرده اید.
MCC اغلب در پاسخ به شیمی درمانی در ابتدا کوچک میشود اما تقریباً همیشه در نقطه ای دوباره شروع به رشد میکند. شیمی درمانی همچنین میتواند عوارض جانبی داشته باشد که باید در نظر گرفته شود.
درمان با یکی از داروهای ایمونوتراپی که به عنوان مهار کنندههای ایمونوتراپی شناخته میشوند، ممکن است گزینه دیگری باشد. این نوع داروها میتوانند برخی از تومورهای MCC را کوچک کنند و نسبت به شیمی درمانی استاندارد عوارض جانبی کمتری داشته باشند، اگرچه گاهی اوقات عوارض جانبی این داروها میتواند جدی باشد.
از آن جایی که درمان این سرطانها با درمانهای فعلی بسیار سخت است، افراد مبتلا به MCC ممکن است بخواهند در مورد شرکت در یک کارآزمایی بالینی فکر کنند. اکنون مطالعات به دنبال داروهای جدید و ترکیبی از انواع مختلف روشهای درمانی هستند.
MCC که پس از درمان اولیه عود میکند
اگر MCC بعد از دوره درمان عود کند، روند درمانی بیشتر بستگی به این دارد که کجا عود میکند و چه نوع روش درمانی قبلاً استفاده شده است.
اگر سرطان روی پوستی که برای اولین بار شروع شده بازگردد، اغلب میتوان جراحی (با حاشیههای وسیعتر) برای برداشتن آن انجام داد. در صورتی که قبلاً انجام نشده باشد، ممکن است با پرتو درمانی در ناحیه مورد نظر دنبال شود. اگر غدد لنفاوی مجاور درمان نشده باشند، ممکن است برداشته شوند و یا با پرتو درمانی درمان شوند.
برخی از پزشکان ممکن است شیمی درمانی را نیز در نظر بگیرند اما مشخص نیست که این کار چقدر ممکن است مفید باشد.
اگر سرطان در غدد لنفاوی مجاور عود کند و قبلاً درمان نشده باشند، ممکن است برداشته شوند و یا با پرتو درمانی درمان شوند. برخی از پزشکان ممکن است شیمی درمانی را نیز در نظر بگیرند اما باز هم مشخص نیست که این کار چقدر مفید است.
سرطانهایی که در قسمتهای دورتر بدن عود میکنند میتوانند به سختی درمان شوند. ممکن است از جراحی و یا پرتو درمانی استفاده شود اما هدف معمولاً کاهش علائم به جای تلاش برای درمان سرطان است. شیمی درمانی اغلب میتواند رشد سرطان را برای مدتی کوچک یا کند کرده و به تسکین علائم کمک کند اما شیمی درمانی همچنین میتواند عوارض جانبی ایجاد کند که باید در نظر گرفته شوند. درمان با داروی ایمونوتراپی ممکن است گزینه دیگری باشد. نشان داده شده است که این داروها در برابر برخی از MCCهای پیشرفته مفید هستند.
فواید هر درمان باید با عوارض جانبی که ممکن است ایجاد کنند، سنجیده شود. قبل از شروع دوره درمان مطمئن شوید که هدف هر درمان و معایب احتمالی آن را درک کرده اید.
از آن جایی که درمان این سرطانها دشوار است، افراد مبتلا به MCC ممکن است بخواهند در مورد شرکت در یک کارآزمایی بالینی فکر کنند. مطالعات در حال حاضر به دنبال داروهای جدید و ترکیبی از انواع مختلف درمان هستند.
همچنین بخوانید:
- مزوتلیومای بدخیم چیست؟ تعریف، علائم، پیشگیری و درمان
- تومورهای کارسینوئید ریه چیست؟ انواع، علائم و درمان
- تومور ویلمز چیست؟ انواع، علائم، درمان
مترجم: فاطمه فریادرس