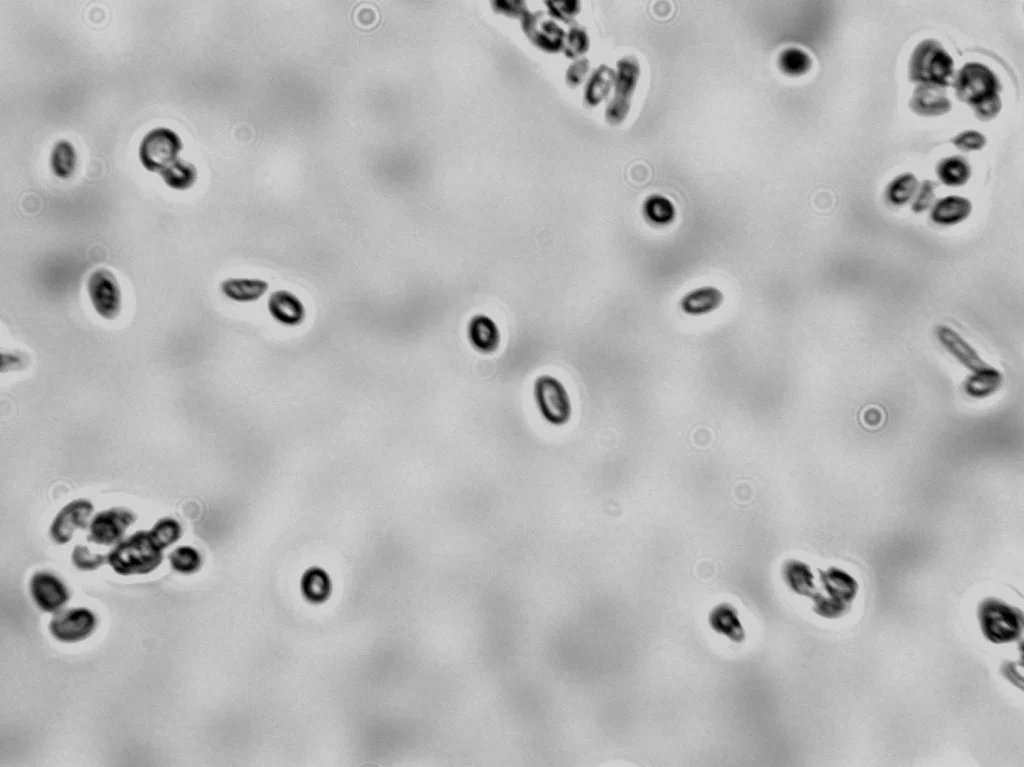
کاندیدا پاراپسیلوزیس چیست؟
- کاندیدا پاراپسیلوزیس اخیراً در مجموعه پاتوژنهای نوظهوری طبقهبندیشده است که باعث بیماری کاندیدای مهاجم میشود.
- اولین بار در پورتوریکو توسط اشفورد در سال 1928 در یک مدفوع اسهالی کشف شد و بعدها به عنوان یک عامل بیماریزا در ایجاد سپسیس در بین مصرف کنندگان مواد مخدر داخل وریدی کشف شد.
- در ابتدا Monilia parapsilosis نامیده شد و بعداً به Candida parapsilosis تغییر نام پیدا کرد.
- مخمری است که به عنوان عامل سپسیس، زخم و عفونتهای بافتی در بیماران مبتلا به سرکوب سیستم ایمنی، به ویژه نوزادان و بیماران بستری در بخش مراقبتهای ویژه شناخته شده است.
- کاندیدا پاراپسیلوزیس در محلولهای هیپرآلیمنتیشن (تغذیه مصنوعی)، اعضای مصنوعی بدن و دستگاههای جای گیرنده در بدن همراه است و از طریق دست آلوده در بین کارکنان بخشهای درمانی و بیماران بستری در بیمارستان گسترش مییابد.
- شدت آن با ترشح آنزیمهای هیدرولیتیک، وجود چسبندهها و تشکیل بیوفیلم مرتبط است.
زیستگاه کاندیدا پاراپسیلوزیس
- کاندیدا پاراپسیلوزیس به طور معمول همزیست پوست انسان است و بیماریزایی آن به بخشهای سالم پوست محدود میشود.
- کاندیدا پاراپسیلوزیس این توانایی را دارد که از طریق تغذیه کامل تزریقی tpn (تغذیه تهاجمی غذا به بیماران) و تشکیل بیوفیلم روی کاتترها و سایر وسایل جایگذاری شدی در بدن و همچنین تماس با وسایل حمل شونده با دست (دستهای آلوده) در محیط بیمارستان گسترش پیدا کرده و باقی بماند.
- رشد C. parapsilosis در اشیای غیرانسانی مانند حیوانات، حشرات، خاک و محیطهای دریایی نیز غالب است.
- همچنین یک میکرو فلور طبیعی در انسان است که در دستگاه گوارش و دستگاه تنفسی و حتی روی دستها یافت میشود.
مورفولوژی کاندیدا پاراپسیلوزیس
- سلولهای کاندیدا پاراپسیلوزیس شکل بیضی، گرد یا استوانهای دارند.
- این سلولها به اشکال مورفوژنتیک متعددی وجود دارند.
- کاندیدا پاراپسیلوزیس هیف واقعی را تشکیل نمیدهد و در فاز مخمری یا شبه هیف وجود دارد.
- شکلهای مورفولوژیکی تشکیل مخمر و شبه هیفها با تولید اسیدهای آمینه خاص، سیترولین، مرتبط است که باعث تغییرات مورفولوژیکی سلولی و کلنی میشود.
- در محیط، کلنیهای مخمر دارای شکل صاف و هموار هستند در حالی که کلنیهای شبه هیفال کرپهای متحدالمرکز هستند.

ویژگیهای محیط کشت کاندیدا پاراپسیلوزیس
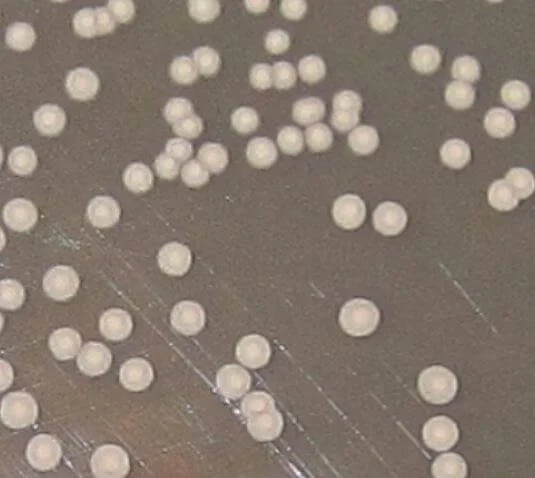
کاندیدا پاراپسیلوزیس کشت شده در سابورو دکستروز آگار، کلنیهای سفید، کرمی، براق و صاف یا چروکیده تولید میکند.
آگار ذرت برای شناسایی کاندیدا پاراپسیلوزیس سودوهیف استفاده میشود
منبع تصویر: Researchgate
پاتوژنز کاندیدا پاراپسیلوزیس
کاندیدا پاراپسیلوزیس به دو شکل مخمری یا هیف کاذب وجود دارد. این امر به آن این مزیت را میدهد که در طیف وسیعی از محیطها رشد کند.
کاندیدا پاراپسیلوزیس همچنین در محیطی با سطوح گلوکز بالا رشد میکند، و بنابراین در تغذیه تزریقی یا محلولهای تغذیه تکمیلی به بیماران، که تمایل به غلظت بالای گلوکز دارند، به سرعت رشد میکند.
این عوامل به شدت در خطرات انتقال و بیماریزایی قارچها در ایجاد بیماری در میزبان انسان نقش دارند.
عوامل خطر عفونت کاندیدا پاراپسیلوزیس
- نقص سیستم ایمنی به ویژه بیماران HIV/AIDS، بیماران جراحی دستگاه گوارش
- استفاده طولانی مدت از کاتتر ورید مرکزی یا دستگاههای ایمپلنت شده در بدن، مانند بیماران سرطانی
- نوزادان تحت تغذیه با محلول هایپرالیمنتیشن
- بیماران دریافت کننده پیوند عضو
- بیماران دیابتی
- بیماران جراحی شده
انتقال کاندیدا پاراپسیلوزیس
انتقال کاندیدا پاراپسیلوزیس که یک قارچ مخمری عامل عفونتهای قارچی مهاجم است، عمدتاً از راههای مختلفی از طریق بیمارستان منتقل میشود، از جمله:
- وسایل پزشکی آلوده
- مایعات آلوده (محلولهای هیپرالیمانتاسیون)
- دستهای آلوده کارکنان بهداشت و درمان
- اعضای مصنوعی
- کاتترهای تهاجمی
عوامل بیماریزای کاندیدا پاراپسیلوزیس
چسبندگی و اتصال
- این قارچ میتواند به دستگاههای پزشکی جای گیرنده در بدن بچسبد که این امر امکان تشکیل یک بیوفیلم را فراهم میکند که باعث آسیب به سلولهای میزبان میشود.
- این قارچ خاصیت آب گریزی دارد که این امر به چسبیدن به سطوح دستگاهها و تشکیل مادهای مخاطی (اسلایم) که به کاتترهای پلاستیکی میچسبد کمک میکند.
تشکیل بیوفیلم
- بیوفیلم گروهی از میکروارگانیسمها است که بر روی سطوح ماتریکس خارج سلولی تشکیل میشوند. این یک حالت رشد میکروبی روی سطوح است.
- کاندیدا پاراپسیلوزیس بیوفیلمهایی را تشکیل میدهد که از رشتههای شبه هیف تشکیل شده است که به سطوح ابزارآلات پزشکی میچسبد.
- در طول تشکیل بیوفیلم، قارچها قادر به تغییر در مورفولوژی هستند و رشد و گسترش در ابزارهای پزشکی را تسهیل میکنند.
- تشکیل بیوفیلم همچنین میتواند روی پوست یا سطوح غشایی رخ دهد که در حین جایگذاری ابزار یا دستگاههای پزشکی، قارچها وارد دستگاه میشوند.
- علاوه بر این، بیوفیلمها میتوانند بر روی بافتهای بدن تشکیل شوند و گسترش بیماری را افزایش دهند.
- تشکیل بیوفیلم همچنین به مقاومت قارچها در برابر ضد قارچها کمک میکند.
ترشح آنزیمهای هیدرولیتیک
- کاندیدا پاراپسیلوزیس پروتئینازهای آسپارتیک، (Saps)، فسفولیپازها و لیپازها را تولید میکند.
- این آنزیمهای هیدرولیتیک با پاتوژنز قارچها مرتبط هستند
ویژگیهای بالینی کاندیدا پاراپسیلوزیس
قارچ خونی / فونگمیا
- این بیماری، عفونت کاندیدا پاراپسیلوزیس در جریان خون است؛ وضعیتی که معمولاً به عنوان کاندیدمیا شناخته میشود.
- این بیماری، بیماران بستری در بیمارستان که تحت عمل جراحی قرار گرفتهاند، به خصوص بیماران جراحی گوارشی را تحت تأثیر قرار میدهد و باعث ایجاد خراشهایی میشود که امکان ورود کاندیدا به جریان خون را فراهم میسازد.
- همچنین بیماران مبتلا به بیماریهای زمینهای مانند سرطان، پیوند عضو و دیابت را تحت تأثیر قرار میدهد.
- همچنین یک عامل شایع کاندیدمیا در نوزادان، بیماران دارای فیستول وریدی یا کاتتر عروقی با سابقه قبلی درمان ضد قارچی و بیماران تحت تغذیه تزریقی است.
- کاندیدا پاراپسیلوزیس 19 درصد از کل عفونتهای کاندیدمیا را تشکیل میدهد.
- این عفونت با تب، شوک سپتیک و نارسایی کلیوی مشخص میشود.
اندوکاردیت قارچی
- کاندیدا پاراپسیلوزیس عامل 17 درصد از عفونتهای قارچی اندوکاردیت در بیماران جراحی قلب است.
- عوامل مستعد کننده عمومی برای گونههای کاندیدا استفاده از اکو قلب از طریق مری و افزایش استفاده از درمانهای پزشکی است.
- بر اساس تحقیقات، عوامل مستعد کننده خاص برای کاندیدا پاراپسیلوزیس شامل استفاده از دریچههای مصنوعی، مصرف داروهای داخل وریدی، تغذیه تزریقی داخل وریدی، جراحی شکم، سرکوب سیستم ایمنی، درمان با آنتیبیوتیکهای وسیعالطیف و بیماریهای دریچهای قلب است.
- اندوکاردیت عمدتاً در نتیجه فونگمیا و به دلیل عفونت بافت رخ میدهد.
- دریچههای آئورت، دریچههای میترال، دریچههای سه لتی، دیواره بطن و دریچههای ریوی را تحت تأثیر قرار میدهد.
مننژیت
- مننژیت کاندیدیایی شایع با علائمی مانند سردرد، فتوفوبیا، سفتی گردن، تب و هذیان همراه است.
- کاندیدا پاراپسیلوزیس باعث مننژیت حاد نوتروپنیک میشود.
- این بیماری در بیمارستانها منتقل میشود و بیشتر نوزادان تحت تغذیه با محلولهای هایپرآلیمنتیشن و بیماران بستری طولانی مدت مانند بیماران پیوندی را تحت تأثیر قرار میدهد.
- این یک عفونت پیشرونده است که به دلیل کاندیدیازیس مهاجم رخ میدهد.
- با این حال، موارد بروز آن کم و نادر است.
پریتونیت
- در بیماران مبتلا به بیماری کلیوی که در مراحل نهایی با دیالیز صفاقی مداوم درمان میشوند، شایع است.
- عامل مستعد کننده اصلی، مصرف طولانی آنتیبیوتیکهای باکتریایی است که رشد بیش از حد قارچها را تسهیل میکند.
- پریتونیت ناشی از کاندیدا پاراپسیلوزیس با افزایش تعداد سلولهای پلی مورفونوکلئر در خون، درد شکم، تب، تشکیل آبسه و انسداد روده همراه است.
- شواهد به دست آمده از تحقیقات نشان میدهد که کاندیدا پاراپسیلوزیس شایعترین علت پریتونیت قارچی است.
عفونت چشمی
- کاندیدا پاراپسیلوزیس باعث بیماریهای تهاجمی چشمی مانند اندوفتالمیت بعد از عمل جراحی و کراتیت میشود.
- اندوفتالمیت قارچی درونی، نادر است؛ اما غیرمعمول نیست.
- کاندیدا پاراپسیلوزیس باعث کراتیت، همراه با قرمزی، فتوفوبیا، درد، کاهش بینایی و ترشحات زرد مایل به سفید با پوستههای خشک برآمده و لبههای پرمانند میشود؛ بیماری شدید منجر به التهاب استرومایی مرطوب و نکروزه شدن مشابه کراتیت میکروبی میشود.
آرتروز
- آرتریت قارچی ناشی از کاندیدا پاراپسیلوزیس نادر است؛ اما غیرمعمول نیست.
- این بیماری در افراد دارای نقص ایمنی (HIV/AIDS)، افراد مسن پس از آرتروسنتز، افرادی که تزریقات مفصلی دریافت میکنند و بیمارانی که پروتزهای کاشته شده دارند، ایجاد میشود.
- همچنین میتواند بر بیماران پیوندی تأثیر بگذارد.
- با تورم، حساسیت و کاهش حرکت زانو همراه است.
ولوواژینیت
- کاندیدا پاراپسیلوزیس عامل نا شایع ولوواژینیت است؛ زیرا کاندیدا آلبیکنز عامل 99 درصد این عفونتها در زنان است.
- 1% باقیمانده به سایر عوامل کاندیدا از جمله C. parapsilosis نسبت داده میشود که در دستگاه تناسلی ادراری شایع است.
- در زنان باردار، بیماران دیابتی و مصرف کنندگان طولانی مدت داروهای ضدباکتری شایع است.
- این بیماری با قرمزی، خارش، ادرار دردناک، سوزش، دیسپارونی (آمیزش جنسی دردناک) و ترشحات سفید دارای بو همراه است.
اتومیکوزیس
- اتومیکوزیس یک عفونت ناشی از کاندیدا پاراپسیلوزیس و مربوط به درد گوش، التهاب گوش میانی یا گوش خارجی است.
- این بیماری با اتوره سفید یا بیرنگ مداوم همراه با سوراخ شدن پرده تمپان همراه است. هم چنین ادم و اریتم باقیمانده غشای تمپان؛ گوش درد؛ افزایش کم شنوایی؛ و بقایای سفید و پنبه مانند یا چرب در مجرای شنوایی خارجی به دلیل حذف کلستئاتوم دیده میشود.
- این بیماری معمولاً بر بیماران دارای نقص سیستم ایمنی با التهاب مزمن هایپرپلاستیک تأثیر میگذارد و آنها را مستعد ابتلا به قارچهای بیماریزا مانند کاندیدا پاراپسیلوزیس میکند.
- عفونت باعث افزایش تولید مخاط و تجمع آن میشود که امکان کلونیزاسیون قارچ را فراهم میکند.
- اتومایکوزیس همچنین با استفاده تهاجمی از درمانهای ضدقارچی و ضدباکتریایی مرتبط است که افراد را مستعد ابتلا به کاندیدا پاراپسیلوزیس بیماریزا میکند.
اونیکومیکوزیس
- اونیکومیکوزیس یک عفونت شایع ناخن است که توسط قارچها ایجاد میشود، اما عمدتاً توسط کاندیدا پاراپسیلوزیس ایجاد میشود.
- این بیماری در افراد مسن بالای 50 سال با ضخیم شدن صفحه ناخن و کاهش رشد ناخن شایع است و آنها را مستعد ابتلا به عفونتهای قارچی میکند.
- همچنین میتواند نوزادان را تحت تأثیر قرار دهد.
- عوامل مستعد کننده شامل دیستروفی تروماتیک ناخن و قرار گرفتن در معرض خاک در طول باغبانی است.
- این عفونت با اونیکومایکوز دیستروفیک کامل در کاندیدیازیس پوستی مخاطی مزمن، دیستروفی ناخن، هایپرکراتوز صفحات ناخن، شیاری شدن برآمدگی ناخن، تغییر رنگ حاشیه ناخن و اونیکولیز همراه است.
عفونت مجاری ادراری
- کاندیدا پاراپسیلوزیس در ایجاد UTI غیرمعمول است، برخلاف کاندیدا آلبیکنز که باعث بیشتر عفونتهای قارچی مجاری ادراری میشود.
- با این حال، 1٪ عفونتهای مجاری ادراری به عفونتهای ناشی از C. parapsilosis و سایر گونههای کاندیدا نسبت داده میشود.
- در زنان با عفونتهای بدون علامت همراه است.
تشخیص آزمایشگاهی کاندیدا پاراپسیلوزیس
نمونه: ذرات سوهان زده از ناخن، ادرار، بیوپسی از بافت، مایع نخاعی سانتریفیوژ شده، خون
آزمایش میکروسکوپی
پایه مرطوب KOH 10 درصد و لکههای کلکوفلور برای مشاهده هیف کاذب قارچی در زیر میکروسکوپ.
تست محیط کشت
استفاده از محیط SDA برای مشاهده کلنیهای سفید، کرمی، براق و صاف یا چروکیده با بلاستوسپورهای ریز روی ساقه میسلیوم
آگار ذرت عمدتاً برای مشاهده تشکیل شبه هیف استفاده میشود.استفاده از پوتیتو دکستروز آگار نیز منجر به تولید کلنیهای سفید، کرمی، براق و صاف یا چروکیده با بلاستوسپورهای بزرگتر میشود.
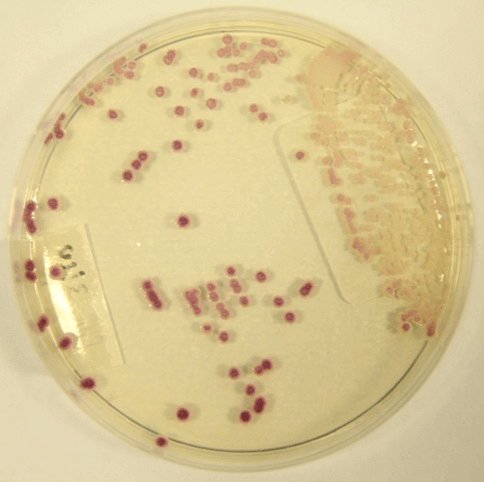

کشت 48 ساعته در دمای 37 درجه سانتی گراد + 24 ساعت تکمیلی در دمای اتاق.
منبع تصویر: microbiologyinpictures.com
خصوصیات بیوشیمیایی
برای تشخیص تولید اوره آز و ترشح آنزیمهای هیدرولیز کننده مانند فسفولیپازها.
سنجشهای مولکولی
PCR برای شناسایی و تشخیص ژنوم قارچ.
توالی یابی ژنومی برای تمایز بین گروههای مختلف کاندیدایی از نمونهها.
درمان عفونت کاندیدا پاراپسیلوزیس
اندوکاردیت قارچی را میتوان با آمفوتریسین B درمان کرد و برای درمان اندوکاردیت عودکننده میتوان از درمان ترکیبی آمفوتریسین B و فلوکونازول (با دوز کم) استفاده کرد. مداخلات جراحی نیز توصیه میشود.
پریتونیت قارچی را میتوان با حذف کاتترهای تشکیل دهنده بیوفیلم و با درمانهای ضدقارچی فلوکونازول و آمفوتریسین B کاهش داد.
آرتریت ناشی از C.parapsilosis را میتوان با تجویز سیستمیک و موضعی آمفوتریسین B، فلوسیتوزین خوراکی و فلوکونازول درمان کرد. دوزهای بعدی فلوکونازول و فلوسیتوزین هم به صورت خوراکی و هم داخل وریدی برای مدت طولانی قابل تجویز است. درمان ترکیبی آمفوتریک B و کتوکونازول نیز اثربخشی خوبی را نشان داده است.
اندوفتالمیت C. parapsilosis را میتوان با استخراج آب مروارید، استفاده از قطرههای چشمی کورتیکواستروئیدی، کاشت لنز داخل چشمی و تجویز استروئیدهای موضعی و سابتنونی درمان کرد. آمفوتریسین B داخل چشمی و موضعی را میتوان برای اندوفتالمیت قارچی درونی و اندوفتالمیت عود کننده استفاده کرد.
اتومیکوزیس را میتوان با شستن بهداشتی گوش و به دنبال آن استفاده از کلوتریمازول موضعی درمان کرد.
عفونتهای دستگاه ادراری و ولوواژینیت به طور مؤثری به فلوکونازول، بوکونازول، میکونازول یا اسید بوریک پاسخ داده است.
سایر درمانهای ضدقارچی عبارتاند از اکینوکاندینها که جدیدترین دسته از عوامل ضدقارچی هستند و شامل کاسپوفانگین، میکافونژین و آنیدولافونگین میشوند. این داروها به مهار (1, 3)-β-d-glucan سنتاز که آنزیم تشکیل دهنده پلیمرهای گلوکان که جزء اصلی دیواره سلولی قارچها هستند میپردازد و به این صورت با سنتز دیواره سلولی تداخل ایجاد میکند. Caspofungin دارای فعالیت ضدقارچی قویتر و سم کمتری نسبت به آمفوتریسین B است.
پیشگیری و کنترل کاندیدا پاراپسیلوزیس
- بهداشت صحیح ابزارها و دستگاههای داخل وریدی برای بیماران بستری در بیمارستان.
- برداشتن کاتترها برای کاهش خطر عفونت
- شستشوی بهداشتی مناسب دستهای کارکنان مراکز بهداشت و درمان هنگام رسیدگی به بیماران برای جلوگیری از انتقال.
همچنین بخوانید:
- سراشیا مارسسنس: زیستگاه، مورفولوژی، ویژگی ها و بیماری ها
- محیط کشت PDA (پوتیتو دکستروز آگار): اساس، کاربرد، ترکیبات
- کاندیدا تروپیکالیس: زیستگاه، مورفولوژی، پاتوژنز و تشخیص
- سابورو دکستروز آگار (SDA): ترکیب، اساس، کاربرد، تهیه و مورفولوژی کلنی
مترجم: مریم محجوب