مقدمهای بر سرطان تیروئید
سرطان تیروئید نوعی سرطان است که از غده تیروئید شروع میشود. سرطان زمانی شروع میشود که سلولها شروع به رشد خارج از کنترل میکنند.
غده تیروئید هورمونهایی میسازد که به تنظیم متابولیسم، ضربان قلب، فشار خون و دمای بدن شما کمک میکنند.
جایی که سرطان تیروئید در آن شروع میشود
غده تیروئید در قسمت جلوی گردن، زیر غضروف تیروئید (سیب آدم یا Adam’s apple) قرار دارد. در بیشتر افراد تیروئید دیده یا احساس نمیشود. شکل آن مانند پروانه است که با 2 لوب – لوب راست و لوب چپ – که توسط یک غده باریک به نام ایستموس (isthmus) به هم متصل میشوند (تصویر زیر را ببینید).

غده تیروئید دارای 2 نوع سلول اصلی است:
- سلولهای فولیکولی (Follicular cells) از ید خون برای ساختن هورمونهای تیروئیدی استفاده میکنند که به تنظیم متابولیسم فرد کمک میکند. داشتن بیش از حد هورمون تیروئید (پرکاری تیروئید) میتواند باعث ضربان قلب سریع یا نامنظم، مشکل در خواب، عصبی بودن، گرسنگی، کاهش وزن و احساس گرمازدگی شود. کمبود این هورمونها (کم کاری تیروئید) باعث کاهش سرعت، احساس خستگی و افزایش وزن در فرد میشود. میزان ترشح هورمون تیروئید توسط غده هیپوفیز در پایه مغز تنظیم میشود که ماده ای به نام هورمون محرک تیروئید (TSH) میسازد.
- سلولهای C (که سلولهای پارافولیکولی یا parafollicular cells نیز نامیده میشوند) کلسی تونین را میسازند، هورمونی که به کنترل نحوه استفاده بدن از کلسیم کمک میکند.
سایر سلولهای کمتر رایج در غده تیروئید شامل سلولهای سیستم ایمنی (لنفوسیتها) و سلولهای حمایتی (استروما) هستند.
سرطانهای مختلفی از هر نوع سلول ایجاد میشود. تفاوتها مهم هستند زیرا بر میزان جدی بودن سرطان و نوع درمان مورد نیاز تأثیر میگذارند.
بسیاری از انواع رشد و تومور میتوانند در غده تیروئید ایجاد شوند. بیشتر اینها خوش خیم (غیر سرطانی) هستند اما برخی دیگر بدخیم (سرطانی) هستند، به این معنی که میتوانند به بافتهای مجاور و سایر قسمتهای بدن گسترش یابند.
شرایط خوش خیم تیروئید
بزرگ شدن تیروئید
تغییرات در اندازه و شکل غده تیروئید اغلب میتواند توسط بیماران یا پزشک آنها احساس یا حتی مشاهده شود.
غده تیروئید بزرگ غیر طبیعی گاهی گواتر (goiter) نامیده میشود. برخی از گواترها منتشر (diffuse) هستند، به این معنی که کل غده بزرگ است. سایر گواترها ندولار (nodular) هستند، به این معنی که غده بزرگ است و یک یا چند گره (برجستگی) در خود دارد.
دلایل زیادی وجود دارد که غده تیروئید ممکن است بزرگتر از حد معمول باشد و بیشتر اوقات سرطان نیست. گواتر منتشر و گرهدار معمولاً به دلیل عدم تعادل در برخی هورمونها ایجاد میشوند. به عنوان مثال، دریافت نکردن ید کافی در رژیم غذایی میتواند باعث تغییراتی در سطح هورمونها شود و منجر به گواتر شود.
ندولهای تیروئید (Thyroid nodules)

تودهها یا برجستگیهای غده تیروئید را ندول تیروئید (Thyroid nodule) مینامند. بیشتر گرههای تیروئید خوش خیم هستند اما از هر 20 ندول 2 یا 3 سرطانی هستند. گاهی اوقات این گرهها بیش از حد هورمون تیروئید تولید میکنند و باعث پرکاری تیروئید میشوند. ندولهایی که بیش از حد هورمون تیروئید تولید میکنند تقریباً همیشه خوش خیم هستند.
افراد میتوانند در هر سنی دچار گرههای تیروئید شوند اما این گرهها بیشتر در افراد مسن رخ میدهد. کمتر از 1 از هر 10 بزرگسال دارای گرههای تیروئیدی هستند که پزشک میتواند آنها را احساس کند اما هنگامی که تیروئید با سونوگرافی بررسی میشود، تعداد بیشتری از افراد دارای گرههایی هستند که برای احساس کردن بسیار کوچک بوده و اکثر آنها خوش خیم هستند.
اکثر ندولها کیستهایی هستند که با مایع یا با فرم ذخیره شده هورمون تیروئید به نام کلوئید (colloid) پر شده اند. گرههای جامد، مایع یا کلوئید کمی دارند و احتمال سرطانی شدن آنها بیشتر است. با این حال، بیشتر گرههای جامد سرطانی نیستند. برخی از انواع ندولهای جامد، مانند گرههای هیپرپلاستیک (hyperplastic nodules) و آدنوم (adenomas)، سلولهای زیادی دارند اما سلولها سلولهای سرطانی نیستند.
ندولهای خوشخیم تیروئید گاهی اوقات میتوانند به حال خود رها شوند (درمان نمیشوند) و تا زمانی که رشد نکنند یا علائمی را ایجاد نکنند، از نزدیک تحت نظر قرار نمیگیرند. برخی دیگر ممکن است به نوعی درمان نیاز داشته باشند.
انواع سرطان تیروئید
انواع اصلی سرطان تیروئید عبارتند از:
- سرطان تیروئید تمایز یافته یا Differentiated (شامل سلول پاپیلاری یا papillary، فولیکولی یا follicular و هورتل یا Hürthle)
- سرطان تیروئید مدولاری یا Medullary
- سرطان تیروئید آناپلاستیک یا Anaplastic (یک سرطان تهاجمی)
سرطانهای متمایز تیروئید
اکثر سرطانهای تیروئید سرطانهای متمایز هستند. سلولهای این سرطانها وقتی در آزمایشگاه دیده میشوند، بسیار شبیه به بافت طبیعی تیروئید هستند. این سرطانها از سلولهای فولیکولی تیروئید ایجاد میشوند.
سرطان پاپیلاری (Papillary cancer، که به آن کارسینوم پاپیلاری یا آدنوکارسینوم پاپیلاری نیز گفته میشود): حدود 8 مورد از هر 10 سرطان تیروئید سرطانهای پاپیلاری هستند. این سرطانها بسیار آهسته رشد میکنند و معمولاً فقط در یک لوب غده تیروئید رشد میکنند. سرطانهای پاپیلاری با وجود اینکه به کندی رشد میکنند، اغلب به غدد لنفاوی گردن گسترش مییابند. حتی زمانی که این سرطانها به غدد لنفاوی گسترش یافته اند، اغلب میتوانند با موفقیت درمان شوند و به ندرت کشنده هستند.

انواع مختلفی از سرطانهای پاپیلاری وجود دارد. از این میان، زیرگروه فولیکولی (که نوع مختلط پاپیلاری-فولیکولی یا papillary-follicular نیز نامیده میشود) شایع ترین است. زمانی که این نوع در مراحل اولیه تشخیص داده شود، چشم انداز خوبی (وضعیت آتی) مشابه نوع استاندارد سرطان پاپیلاری دارد و به همان روش درمان میشود.
سایر زیرگروههای کارسینوم پاپیلاری (اسکلروزان ستونی یا columnar sclerosing، سلولی بلند یا tall cell، منزوی یا insular و منتشر یا diffuse) چندان رایج نیستند و تمایل به رشد و گسترش سریعتر دارند.
سرطان فولیکولی (Follicular cancer، که به آن کارسینوم فولیکولی یا آدنوکارسینوم فولیکولی نیز میگویند): سرطان فولیکولی شایعترین نوع بعدی است که حدود 1 مورد از هر 10 سرطان تیروئید را تشکیل میدهد. این نوع در کشورهایی که مردم ید کافی در رژیم غذایی خود دریافت نمیکنند، بیشتر شایع است. این سرطانها معمولاً به غدد لنفاوی سرایت نمیکنند اما میتوانند به سایر قسمتهای بدن مانند ریهها یا استخوانها گسترش یابند. چشم انداز (پیشآگهی) سرطان فولیکولی به خوبی سرطان پاپیلاری نیست، اگرچه هنوز در بیشتر موارد وضعیت بسیار خوب است.

سرطان سلولی Hürthle (که به آن کارسینوم سلول اکسیفیل یا oxyphil cell carcinoma نیز گفته میشود): حدود 3 درصد از سرطانهای تیروئید از این نوع هستند. یافتن و درمان این نوع سخت تر است.

کارسینوم مدولاری تیروئید (Medullary thyroid carcinoma)
سرطان مدولاری تیروئید (MTC) حدود 4 درصد از سرطانهای تیروئید را تشکیل میدهد. از سلولهای C غده تیروئید که به طور معمول کلسی تونین – هورمونی که به کنترل میزان کلسیم در خون کمک میکند – تولید میکند، ایجاد میشود. گاهی اوقات این سرطان میتواند به غدد لنفاوی، ریهها یا کبد حتی قبل از کشف ندول تیروئید گسترش یابد.
یافتن و درمان این نوع سرطان تیروئید دشوارتر است، 2 نوع MTC وجود دارد:
- MTC پراکنده (Sporadic MTC) که حدود 8 مورد از 10 مورد MTC را تشکیل میدهد، ارثی نیست (به این معنی که در خانوادهها گسترش نمییابد). بیشتر در افراد مسن رخ میدهد و اغلب تنها یک لوب تیروئید را تحت تاثیر قرار میدهد.
- MTC خانوادگی (Familial MTC) نوع ارثی است و 20% تا 25% میتواند در هر نسل از یک خانواده رخ دهد. این سرطانها اغلب در دوران کودکی یا اوایل بزرگسالی ایجاد میشوند و میتوانند سریعا گسترش پیدا کنند. بیماران معمولاً در چندین ناحیه هر دو لوب سرطان دارند. MTC خانوادگی اغلب با افزایش خطر سایر انواع تومورها مرتبط است. این مسئله با جزئیات بیشتر در مبحث عوامل خطر زای سرطان تیروئید توضیح داده شده است.
سرطان آناپلاستیک (Anaplastic، تمایز نیافته یا undifferentiated) تیروئید
کارسینوم آناپلاستیک (که به آن کارسینوم تمایز نیافته نیز میگویند) شکل نادری از سرطان تیروئید است که حدود 2 درصد از کل سرطانهای تیروئید را تشکیل میدهد. تصور میشود که این نوع گاهی اوقات از یک سرطان پاپیلاری یا فولیکولی موجود ایجاد میشود. این سرطان تمایز نیافته نامیده میشود زیرا سلولهای سرطانی شباهت زیادی به سلولهای تیروئید طبیعی ندارند. این سرطان اغلب به سرعت به گردن و سایر قسمتهای بدن گسترش مییابد و درمان آن بسیار سخت است.
سرطانهای تیروئیدی که کمتر شایع است
کمتر از 4 درصد از سرطانهای یافت شده در تیروئید، لنفوم تیروئید (thyroid lymphomas)، سارکوم تیروئید (thyroid sarcomas) یا سایر تومورهای نادر است.
سرطان پاراتیروئید (Parathyroid cancer)
پاراتیروئیدها 4 غده ریز در پشت تیروئید اند اما به غده تیروئید متصل هستند. غدد پاراتیروئید به تنظیم سطح کلسیم بدن کمک میکنند. سرطان غدد پاراتیروئید بسیار نادر است – احتمالاً هر سال کمتر از 100 مورد در ایالات متحده وجود دارد.
سرطانهای پاراتیروئید اغلب تشخیص داده میشوند زیرا باعث افزایش سطح کلسیم خون میشوند. این امر باعث خستگی، ضعف و خواب آلودگی فرد میشود. همچنین میتواند باعث دفع زیاد ادرار و کم آبی بدن شود که میتواند ضعف و خواب آلودگی را بدتر کند. علائم دیگر شامل درد و شکستگی استخوان، درد ناشی از سنگ کلیه، افسردگی و یبوست است.
سرطانهای بزرگتر پاراتیروئید نیز ممکن است به صورت ندول در نزدیکی تیروئید یافت شوند. مهم نیست ندول چقدر بزرگ باشد، تنها راه درمان برداشتن آن با جراحی است. درمان سرطان پاراتیروئید بسیار سخت تر از سرطان تیروئید است.
اطلاعات این مطلب در مورد سرطان تیروئید بوده و سرطان پاراتیروئید را پوشش نمیدهد.
آمار کلیدی برای سرطان تیروئید
سرطان تیروئید چقدر شایع است؟
آخرین برآوردهای انجمن سرطان آمریکا برای سرطان تیروئید در ایالات متحده برای سال 2023 است:
- حدود 43720 مورد جدید سرطان تیروئید (12540 در مردان و 31180 در زنان)
- حدود 2120 مورد مرگ ناشی از سرطان تیروئید (970 مورد در مردان و 1150 مورد در زنان)
سرطان تیروئید اغلب در سنین پایینتر از سایر سرطانهای بزرگسال تشخیص داده میشود. میانگین سنی که یک فرد مبتلا به سرطان تیروئید تشخیص داده میشود 51 سال است.
این سرطان در زنان حدود 3 برابر بیشتر از مردان است و در سفید پوستان حدود 70 درصد بیشتر از سیاه پوستان است که کمترین میزان را دارند.
روند آماری سرطان تیروئید
تا همین اواخر، نرخ سرطانهای جدید تیروئید سریعتر از هر سرطان دیگری در ایالات متحده رشد میکرد. این امر تا حد زیادی به دلیل افزایش تشخیص در طول آزمایشهای تصویربرداری مانند اسکن سی تی یا ام آر آی بود که برای سایر مشکلات پزشکی انجام میشد.
این آزمایشهای حساس گاهی اوقات میتوانند گرههای تیروئید کوچکی را که در غیر این صورت یافت نمیشدند (و بسیاری از آنها ممکن است هرگز مشکلی ایجاد نکرده باشند) تشخیص دهند. با این حال، تا حدی به دلیل اتخاذ معیارهای دقیق تر برای تشخیص سرطان تیروئید، میزان بروز از سال 2014 هر سال حدود 2 درصد کاهش یافته است.
میزان مرگ و میر ناشی از سرطان تیروئید از سال 2011 تا 2020 در مردان و زنان ثابت بود.
علائم و نشانههای سرطان تیروئید
سرطان تیروئید میتواند هر یک از علائم یا نشانههای زیر را ایجاد کند:
- وجود توده ای در گردن که گاهی به سرعت در حال رشد است
- تورم در گردن
- درد در جلوی گردن، گاهی اوقات تا گوش بالا میرود
- گرفتگی صدا یا سایر تغییرات صدا که از بین نمیروند
- مشکل در بلعیدن
- مشکل در تنفس
- سرفه مداوم که به دلیل سرماخوردگی نباشد
اگر هر یک از این علائم یا نشانهها را دارید، فورا با پزشک خود صحبت کنید. بسیاری از این علائم همچنین میتواند ناشی از شرایط غیر سرطانی یا حتی سایر سرطانهای ناحیه گردن باشد. تودههای تیروئید شایع بوده و معمولاً خوش خیم هستند. با این حال، اگر هر یک از این علائم را دارید، مهم است که به پزشک خود مراجعه کنید تا بتوان علت را پیدا کرده و در صورت نیاز آن را درمان کرد.
چه چیزی باعث سرطان تیروئید میشود؟
سرطان تیروئید با تعدادی از شرایط ارثی مرتبط است (که در عوامل خطر زای سرطان تیروئید توضیح داده شده است) اما علت دقیق اکثر سرطانهای تیروئید هنوز شناخته نشده است.
تغییرات خاصی در DNA فرد میتواند باعث سرطانی شدن سلولهای تیروئید شود. DNA ماده شیمیایی موجود در هر یک از سلولهای ما است که ژنهای ما را میسازد – دستورالعملهایی برای نحوه عملکرد سلولهای ما. ما معمولا شبیه والدین خود هستیم زیرا آنها منبع DNA ما هستند. اما DNA چیزی بیش از ظاهر ما را تحت تأثیر قرار میدهد. همچنین میتواند بر خطر ابتلا به برخی بیماریها، از جمله انواع سرطان، تأثیر بگذارد.
برخی از ژنها حاوی دستورالعملهایی برای کنترل زمان رشد و تقسیم سلولهای ما به سلولهای جدید یا زمان مرگ آنها هستند.
- ژنهای خاصی که به رشد و تقسیم سلولها کمک میکنند یا باعث میشوند آنها بیشتر از آن چه باید عمر کنند، انکوژن (oncogenes) نامیده میشوند.
- ژنهایی که تقسیم سلولی را کند میکنند یا باعث میشوند که سلولها در زمان مناسب بمیرند، ژنهای سرکوب کننده تومور (tumor suppressor genes) نامیده میشوند.
سرطانها میتوانند ناشی از تغییرات DNA باشند که انکوژنها را فعال میکنند یا ژنهای سرکوب کننده تومور را خاموش میکنند.
افراد 2 نسخه از هر ژن را دریافت میکنند – یکی از هر یک از والدین. ما میتوانیم DNA آسیب دیده را از یک یا هر دو والدین به ارث ببریم. با این حال، بیشتر سرطانها ناشی از تغییرات ژنی ارثی نیستند. در این موارد، ژنها در طول زندگی فرد تغییر میکنند. آنها ممکن است زمانی رخ دهند که DNA یک سلول توسط چیزی در محیط، مانند تشعشع و پرتو، آسیب ببیند یا ممکن است فقط رویدادهای تصادفی باشند که گاهی در داخل سلول اتفاق میافتند، بدون اینکه دلیلی خارجی داشته باشند.
سرطان تیروئید پاپیلاری (Papillary thyroid cancer)
چندین جهش (تغییرات) DNA در سرطان تیروئید پاپیلاری یافت شده است. بسیاری از این سرطانها در قسمتهای خاصی از ژن RET تغییراتی دارند. شکل تغییر یافته این ژن که به عنوان انکوژن PTC شناخته میشود، در حدود 10 تا 30 درصد از سرطانهای تیروئید پاپیلاری به طور کلی یافت میشود و درصد بیشتری از این سرطانها در کودکان و یا مرتبط با قرار گرفتن در معرض اشعه است. این جهشهای RET معمولاً در طول زندگی فرد به دست میآیند بهجای این که ارثی باشند. آنها فقط در سلولهای سرطانی یافت میشوند و به فرزندان فرد منتقل نمیشوند.
بسیاری از سرطانهای تیروئید پاپیلاری دارای ژن BRAF جهش یافته هستند. جهش BRAF در سرطانهای تیروئید در کودکان و در سرطانهایی که تصور میشود به دلیل قرار گرفتن در معرض تشعشع به وجود میآیند، کمتر شایع اند. سرطانهای دارای تغییرات BRAF تمایل دارند سریعتر رشد کرده و به سایر قسمتهای بدن گسترش یابند.
تصور میشود که تغییرات BRAF و RET/PTC باعث رشد و تقسیم سلولها میشوند. بسیار نادر است که سرطانهای پاپیلاری تغییراتی در ژنهای BRAF و RET/PTC داشته باشند. برخی از پزشکان اکنون توصیه میکنند که نمونههای بیوپسی تیروئید را برای این جهشهای ژنی آزمایش کنند زیرا این جهشها میتوانند به تشخیص سرطان کمک کنند و همچنین ممکن است روی دیدگاه بیمار تأثیر بگذارند (به مبحث آزمایشهای سرطان تیروئید مراجعه کنید).
تغییرات در سایر ژنها نیز با سرطان پاپیلاری تیروئید، از جمله ژن NTRK1 مرتبط است.
سرطان تیروئید فولیکولی (Follicular thyroid cancer)
تغییرات اکتسابی در انکوژن RAS و همچنین تغییرات در بازآرایی PAX8-PPAR-γ در ایجاد برخی از سرطانهای تیروئید فولیکولی نقش دارند.
سرطان تیروئید آناپلاستیک (Anaplastic thyroid cancer)
این سرطانها تمایل به داشتن برخی از جهشهای شرح داده شده در بالا دارند و اغلب تغییراتی در ژن سرکوبگر تومور TP53 دارند.
سرطان مدولاری تیروئید (Medullary thyroid cancer)
افرادی که سرطان مدولاری تیروئید (MTC) دارند نسبت به افراد مبتلا به کارسینوم پاپیلاری در قسمتهای مختلف ژن RET جهش دارند. تقریباً همه بیماران مبتلا به فرم ارثی MTC و حدود 1 نفر از هر 10 مبتلا به فرم پراکنده (غیر ارثی) MTC دارای جهش در ژن RET هستند. اکثر بیماران مبتلا به MTC پراکنده فقط در سلولهای سرطانی خود دارای جهش ژنی هستند. افراد مبتلا به MTC خانوادگی و MEN 2 جهش RET را از والدین به ارث میبرند. این جهشها در تمام سلولهای بدن وجود دارند و با آزمایش DNA قابل تشخیص هستند.
عوامل خطرزای سرطان تیروئید
عامل خطرزا هر چیزی است که احتمال ابتلای فرد به بیماری مانند سرطان را افزایش دهد. سرطانهای مختلف عوامل خطرزای متفاوتی دارند. برخی از عوامل خطرزا مانند سیگار کشیدن را میتوان تغییر داد. موارد دیگر، مانند سن یا سابقه خانوادگی فرد، قابل تغییر نیستند.
اما عوامل خطرزا همه چیز را به ما نمیگوید. داشتن یک عامل خطرزا یا حتی چندین عامل به این معنی نیست که شما به این بیماری مبتلا خواهید شد. بسیاری از افرادی که به این بیماری مبتلا میشوند ممکن است عوامل خطرزای شناخته شده کمی داشته باشند یا اصلا چنین عواملی در آنها وجود نداشته باشند. حتی اگر یک فرد مبتلا به سرطان تیروئید دارای یک عامل خطرزا باشد، بسیار سخت است که بدانیم این عامل خطرزا چقدر ممکن است در ایجاد سرطان نقش داشته باشد.
دانشمندان چند عامل خطرزا را پیدا کرده اند که احتمال ابتلای فرد به سرطان تیروئید را افزایش میدهد.
عوامل خطرزایی که قابل تغییر نیستند
جنس و سن
به دلایل نامشخص سرطانهای تیروئید (مانند تقریباً همه بیماریهای تیروئید) در زنان حدود 3 برابر بیشتر از مردان رخ میدهد.
سرطان تیروئید میتواند در هر سنی رخ دهد اما این خطر برای زنان (که اغلب در سنین 40 یا 50 سالگی تشخیص داده میشود) زودتر از مردان (که معمولاً در 60 یا 70 سالگی هستند) به اوج خود میرسد.
شرایط ارثی
چندین بیماری ارثی مانند سابقه خانوادگی با انواع مختلف سرطان تیروئید مرتبط است. با این حال، اکثر افرادی که به سرطان تیروئید مبتلا میشوند، بیماری ارثی یا سابقه خانوادگی این بیماری را ندارند.
سرطان مدولاری تیروئید: حدود 2 مورد از هر 10 کارسینوم مدولاری تیروئید (MTCs) ناشی از به ارث بردن یک ژن غیر طبیعی است. این موارد به عنوان کارسینوم مدولاری تیروئید خانوادگی (familial medullary thyroid carcinoma یا FMTC) شناخته میشوند. FMTC میتواند به تنهایی رخ دهد یا همراه با سایر تومورها دیده شود.
ترکیبی از FMTC و تومورهای سایر غدد درون ریز، نئوپلازی غدد درون ریز متعدد نوع 2 (MEN 2) نامیده میشود. 2 زیرگروه وجود دارد، MEN 2a و MEN 2b که هر دو به دلیل جهش (نقص) در ژنی به نام RET ایجاد میشوند.
- در MEN 2a، MTC همراه با فئوکروموسیتومها (pheochromocytomas، تومورهایی که آدرنالین میسازند) و تومورهای غده پاراتیروئید رخ میدهد.
- در MEN 2b، MTC با فئوکروموسیتومها و با رشد خوش خیم بافت عصبی روی زبان و جاهای دیگر به نام نوروما (neuromas) همراه است. این زیرگروه بسیار کمتر از MEN 2a است.
در این اشکال ارثی MTC، سرطانها اغلب در دوران کودکی یا اوایل بزرگسالی ایجاد میشوند و میتوانند زود پخش شوند. MTC در سندرم MEN 2b تهاجمی ترین است. اگر MEN 2a، MEN 2b یا FMTC ایزوله در خانواده شما وجود داشته باشد، ممکن است در خطر بسیار بالایی برای ابتلا به MTC باشید. از پزشک خود در مورد انجام منظم آزمایش خون یا معاینه اولتراسوند (ultrasound) برای بررسی مشکلات و احتمال آزمایش ژنتیکی سوال کنید.
سایر سرطانهای تیروئید: افرادی که دارای برخی بیماریهای ارثی هستند، بیشتر در معرض خطر ابتلا به انواع شایعتر سرطان تیروئید هستند. نرخ بالاتر سرطان تیروئید در میان افرادی که شرایط ژنتیکی غیر معمول دارند (مانند موارد زیر)، وجود دارد:
پولیپ آدنوماتوز خانوادگی (Familial adenomatous polyposis یا FAP): افراد مبتلا به این سندروم دچار پولیپهای روده بزرگ میشوند و خطر ابتلا به سرطان کولون در آنها بسیار بالاست. آنها همچنین خطر ابتلا به برخی سرطانهای دیگر از جمله سرطان تیروئید پاپیلاری را افزایش میدهند. سندرم گاردنر (Gardner syndrome) یک زیرگروه از FAP است که در آن بیماران تومورهای خوش خیم خاصی را نیز دریافت میکنند. هر دو سندرم گاردنر و FAP به دلیل نقص در ژن APC ایجاد میشوند.

بیماری کاودن (Cowden disease)
افراد مبتلا به این سندرم خطر ابتلا به مشکلات تیروئید و برخی تودههای خوش خیم (از جمله برخی به نام هامارتوم یا hamartomas) را افزایش میدهند.
آنها همچنین خطر ابتلا به سرطانهای تیروئید، رحم، سینه و همچنین برخی دیگر را افزایش میدهند. سرطانهای تیروئید یا از نوع پاپیلاری یا فولیکولی هستند. این سندرم اغلب به دلیل نقص در ژن PTEN ایجاد میشود. همچنین به عنوان سندرم هامارتومای چندگانه (Multiple Hamartoma Syndrome) و سندرم تومور هامارتوم PTEN (PTEN Hamartoma Tumor Syndrome) نیز شناخته میشود.
کمپلکس کارنی (Carney complex)، نوع I
افراد مبتلا به این سندرم ممکن است به تعدادی از تومورهای خوش خیم و مشکلات هورمونی مبتلا شوند. آنها همچنین خطر ابتلا به سرطانهای تیروئید پاپیلاری و فولیکولی را افزایش میدهند. این سندرم به دلیل نقص در ژن PRKAR1A ایجاد میشود.
کارسینوم تیروئید غیر مدولاری خانوادگی (Familial nonmedullary thyroid carcinoma)
سرطان تیروئید بیشتر در برخی خانوادهها رخ میدهد و اغلب در سنین پایین تر دیده میشود. نوع پاپیلاری سرطان تیروئید اغلب در خانوادهها دیده میشود. ژنهای کروموزوم 19 و کروموزوم 1 مشکوک به ایجاد این سرطانهای خانوادگی هستند.
اگر مشکوک هستید که ممکن است یک بیماری خانوادگی داشته باشید، با پزشک خود صحبت کنید که ممکن است در صورت نیاز به سابقه پزشکی شما، مشاوره ژنتیک را توصیه کند.
سابقه خانوادگی
داشتن یکی از بستگان درجه یک (والدین، برادر، خواهر یا فرزند) مبتلا به سرطان تیروئید، حتی بدون داشتن سندرم ارثی شناخته شده در خانواده، خطر ابتلا به سرطان تیروئید را افزایش میدهد. اساس ژنتیکی این سرطانها کاملاً مشخص نیست.
عوامل خطرزایی که ممکن است تغییر کنند
تابش – تشعشع
قرار گرفتن در معرض تابش یک عامل خطرزای اثبات شده برای سرطان تیروئید است. منابع چنین تشعشعی شامل درمانهای پزشکی خاص و تابش تشعشعات ناشی از حوادث نیروگاهی یا سلاحهای هسته ای است.
انجام پرتو درمانی سر یا گردن در دوران کودکی یک عامل خطرزا برای سرطان تیروئید است. خطر بستگی به میزان اشعه داده شده و سن کودک دارد. به طور کلی، خطر با دوزهای بیشتر و با سن کمتر در درمان افزایش مییابد.
قبل از دهه 1960، کودکان گاهی اوقات برای چیزهایی که ما در حال حاضر از اشعه برای تشخیص آنها استفاده نمیکنیم، مانند آکنه، عفونتهای قارچی پوست سر (کرم حلقهای) یا بزرگ شدن لوزهها یا آدنوئیدها با دوزهای کم تحت پرتو درمانی قرار میگرفتند.
سالها بعد مشخص شد افرادی که این درمانها را انجام دادهاند در معرض خطر بیشتری برای ابتلا به سرطان تیروئید هستند. پرتو درمانی در دوران کودکی برای برخی از سرطانها مانند لنفوم (lymphoma)، تومور ویلمز (Wilms tumor) و نوروبلاستوما (neuroblastoma) نیز خطر را افزایش میدهد. سرطانهای تیروئید که پس از پرتو درمانی ایجاد میشوند، جدی تر از سایر سرطانهای تیروئید نیستند.
تستهای تصویربرداری مانند اشعه ایکس و سی تی اسکن نیز کودکان را در معرض تشعشعات قرار میدهند اما با دوزهای بسیار پایین تر، بنابراین مشخص نیست که این آزمایشها چقدر ممکن است خطر سرطان تیروئید (یا سایر سرطانها) را افزایش دهند.
اگر خطر افزایش یافته باشد، احتمالاً کوچک است اما برای ایمن بودن، کودکان نباید این آزمایشات را انجام دهند، مگر اینکه کاملاً مورد نیاز باشد. در صورت نیاز، باید با استفاده از کمترین دوز تشعشع که هنوز تصویر واضحی ارائه میدهد، انجام شود.
چندین مطالعه به افزایش خطر ابتلا به سرطان تیروئید در کودکان به دلیل اثرات رادیواکتیو ناشی از سلاحهای هسته ای یا حوادث نیروگاه اشاره کرده اند. به عنوان مثال، سرطان تیروئید در کودکانی که در نزدیکی چرنوبیل – محل حادثهای در نیروگاه هستهای در سال 1986 که میلیونها نفر را در معرض رادیو اکتیویته قرار داد – زندگی میکردند، چندین برابر شایعتر از حد معمول بود. بزرگسالانی که پس از آن حادثه با پاکسازی درگیر شدهاند و کسانی که در نزدیکی کارخانه زندگی میکردند نیز میزان بیشتری از سرطان تیروئید داشتند. به نظر میرسد کودکانی که ید بیشتری در رژیم غذایی خود داشتند در معرض خطر کمتری قرار داشتند.
پس از آزمایش تسلیحات هستهای در ایالتهای غربی در دهه 1950، مقداری رادیواکتیو بر روی مناطق خاصی از ایالات متحده رخ داد. این قرار گرفتن در معرض پرتوها بسیار بسیار کمتر از آنچه در اطراف چرنوبیل وجود داشت، بود. رابطه قرار گرفتن در معرض این سطوح کم، با خطر بالاتر سرطان تیروئید ثابت نشده است. اگر نگران قرار گرفتن در معرض احتمالی امواج رادیواکتیو هستید، این موضوع را با پزشک خود در میان بگذارید.
قرار گرفتن در معرض تشعشعات در بزرگسالی خطر بسیار کمتری برای سرطان تیروئید دارد.
اضافه وزن یا چاق بودن
بر اساس گزارش آژانس بین المللی تحقیقات سرطان (International Agency for Research on Cancer یا IARC)، افرادی که اضافه وزن دارند یا چاق هستند در مقایسه با افراد غیر چاق در معرض خطر بیشتری برای ابتلا به سرطان تیروئید قرار دارند. به نظر میرسد با افزایش شاخص توده بدنی (BMI) این خطر افزایش مییابد.
ید در رژیم غذایی
سرطانهای فولیکولی تیروئید در مناطقی از جهان که رژیم غذایی افراد دارای ید کم است، شایع تر است. از سوی دیگر، رژیم غذایی سرشار از ید ممکن است خطر ابتلا به سرطان تیروئید پاپیلاری را افزایش دهد. در ایالات متحده، اکثر مردم ید کافی را در رژیم غذایی خود دریافت میکنند زیرا این ماده به نمک غذا و سایر مواد غذایی نیز اضافه میشود.
آیا میتوان از سرطان تیروئید پیشگیری کرد؟
اکثر افراد مبتلا به سرطان تیروئید هیچ فاکتور خطرزای شناخته شده ای ندارند، بنابراین پیشگیری از اکثر موارد این بیماری ممکن نیست.
قرار گرفتن در معرض پرتو، به ویژه در دوران کودکی، یک عامل خطرزای شناخته شده سرطان تیروئید است. به همین دلیل، پزشکان دیگر از اشعه برای درمان بیماریهای کمتر جدی استفاده نمیکنند.
آزمایشهای تصویر برداری مانند اشعه ایکس و سیتیاسکن نیز کودکان را در معرض تشعشعات قرار میدهند اما با دوزهای بسیار پایینتر، بنابراین مشخص نیست که چقدر ممکن است خطر ابتلا به سرطان تیروئید (یا سایر سرطانها) را افزایش دهند.
اگر خطر افزایش یافته باشد، احتمالاً کوچک است اما برای ایمن بودن، کودکان نباید این آزمایشات را انجام دهند، مگر اینکه کاملاً مورد نیاز باشد. در صورت نیاز، این آزمایشها باید با استفاده از کمترین دوز تشعشع که هنوز تصویر واضحی ارائه میدهد، انجام شود.
آزمایشات ژنتیکی را میتوان برای یافتن جهشهای ژنی موجود در سرطان مدولاری تیروئید خانوادگی (MTC) انجام داد. به همین دلیل، بسیاری از موارد خانوادگی MTC را میتوان با برداشتن غده تیروئید در مراحل اولیه پیشگیری یا درمان کرد. هنگامی که بیماری در یک خانواده کشف شد، بقیه اعضای خانواده میتوانند برای بررسی وجود ژن جهش یافته آزمایش شوند.
اگر سابقه خانوادگی MTC دارید، مهم است که به دکتری مراجعه کنید که با آخرین پیشرفتهای مشاوره ژنتیک و آزمایش ژنتیک برای این بیماری آشنا باشد. برداشتن غده تیروئید در کودکانی که حامل ژن غیر طبیعی هستند احتمالاً از سرطانی که در غیر این صورت ممکن است کشنده باشد، جلوگیری میکند.
آیا سرطان تیروئید زود تشخیص داده میشود؟
بسیاری از موارد سرطان تیروئید را میتوان در مراحل اولیه تشخیص داد. در واقع، اکثر سرطانهای تیروئید در حال حاضر خیلی زودتر از گذشته پیدا میشوند و میتوان آنها را با موفقیت درمان کرد.
- اغلب سرطانهای اولیه تیروئید زمانی که بیماران به پزشک مراجعه میکنند، به دلیل تودههای گردن یا گرههایی که پدیدار شده اند، پیدا میشوند. اگر علائمی مانند توده یا تورم در گردن خود دارید، باید فوراً به پزشک مراجعه کنید.
- سایر سرطانهای تیروئید توسط متخصصان مراقبتهای بهداشتی در طی معاینات معمول پیدا میشوند.
- سرطانهای اولیه تیروئید نیز گاهی اوقات زمانی که افراد آزمایشهای تصویر برداری مانند سونوگرافی یا سی تی اسکن برای سایر مشکلات سلامتی انجام میدهند، یافت میشود.
آزمایش خون یا سونوگرافی تیروئید اغلب میتواند تغییراتی را در تیروئید پیدا کند اما این آزمایشها بهعنوان آزمایشهای غربالگری سرطان تیروئید توصیه نمیشوند، مگر اینکه فرد در معرض خطر بیشتری باشد، مانند داشتن سابقه خانوادگی سرطان تیروئید. هیچ آزمایش غربالگری توصیه شده ای برای تشخیص زود هنگام سرطان تیروئید برای افراد در معرض خطر متوسط وجود ندارد.
افرادی که سابقه خانوادگی سرطان مدولاری تیروئید (MTC)، با نئوپلازی غدد درون ریز متعدد نوع 2 (MEN 2) یا بدون آن دارند، ممکن است در معرض خطر بسیار بالایی برای ابتلا به این سرطان باشند. اکثر پزشکان آزمایش ژنتیکی را برای این افراد در سنین جوانی توصیه میکنند تا ببینند آیا آنها حامل تغییرات ژنی مرتبط با MTC هستند یا خیر. برای کسانی که ممکن است در معرض خطر باشند اما آزمایش ژنتیکی انجام نمیدهند، آزمایش خون و سونوگرافی تیروئید میتواند به یافتن MTC در مراحل اولیه کمک کند، زمانی که ممکن است هنوز قابل درمان باشد.
آزمایشات سرطان تیروئید
سرطان تیروئید ممکن است پس از مراجعه فرد به پزشک به دلیل علائم تشخیص داده شود یا ممکن است در طول یک معاینه فیزیکی معمول یا آزمایشات دیگر مشخص شود.
اگر دلیلی برای مشکوک بودن به سرطان تیروئید وجود داشته باشد، پزشک از یک یا چند آزمایش برای تأیید تشخیص استفاده میکند. اگر سرطان پیدا شد، ممکن است آزمایشهای دیگری برای یافتن اطلاعات بیشتر در مورد سرطان انجام شود.
سابقه پزشکی و معاینه فیزیکی
اگر علائم یا نشانههایی دارید که نشان میدهد ممکن است سرطان تیروئید داشته باشید، متخصص مراقبتهای بهداشتی شما میخواهد تاریخچه پزشکی کامل شما را بداند. از شما سوالاتی در مورد عوامل خطرزای احتمالی، علائم و هرگونه مشکل یا نگرانیهای سلامتی دیگر پرسیده میشود.
اگر فردی در خانواده شما سرطان تیروئید (به ویژه سرطان مدولاری تیروئید) یا تومورهایی به نام فئوکروموسیتوم داشته است، مهم است که به پزشک خود اطلاع دهید زیرا ممکن است در معرض خطر ابتلا به این بیماری باشید.
پزشک شما را معاینه میکند تا اطلاعات بیشتری در مورد علائم احتمالی سرطان تیروئید و سایر مشکلات سلامتی به دست آورد. در طول معاینه، پزشک به اندازه و استحکام تیروئید و هر غدد لنفاوی بزرگ شده در گردن شما توجه ویژه ای خواهد داشت.
تستهای تصویر برداری
آزمایشات تصویر برداری ممکن است به دلایلی انجام شود:
- برای کمک به یافتن مناطق مشکوک که ممکن است سرطان باشند
- برای فهم میزان گسترش سرطان
- برای کمک به تعیین اینکه آیا روند درمان موثر است یا خیر
افرادی که سرطان تیروئید دارند یا ممکن است داشته باشند، یک یا چند مورد از این آزمایشها را انجام خواهند داد.
سونوگرافی (Ultrasound)

اولتراسوند از امواج صوتی برای ایجاد تصاویری از قسمتهای بدن شما استفاده میکند. در طول این آزمایش در معرض تشعشعات قرار نمیگیرید.
این آزمایش میتواند به تعیین جامد بودن یا پر بودن ندول تیروئید کمک کند. (گرههای جامد بیشتر احتمال دارد که سرطانی باشند.) همچنین میتوان از آن برای بررسی تعداد و اندازه گرههای تیروئید و همچنین کمک به تعیین اینکه آیا غدد لنفاوی مجاور بزرگ شده اند به دلیل گسترش سرطان تیروئید استفاده کرد.
برای ندولهای تیروئیدی که خیلی کوچک هستند، میتوان از این آزمایش برای هدایت سوزن بیوپسی به داخل ندول برای گرفتن نمونه استفاده کرد. حتی زمانی که یک ندول به اندازه کافی بزرگ است که احساس شود، اکثر پزشکان ترجیح میدهند از اولتراسوند برای هدایت سوزن استفاده کنند.
اسکن ید رادیویی (Radioiodine scan)

اسکن ید رادیویی میتواند برای کمک به تعیین اینکه آیا فردی که توده ای در گردن خود دارد ممکن است به سرطان تیروئید مبتلا باشد، استفاده شود.
آنها همچنین اغلب در افرادی که قبلاً مبتلا به سرطان تیروئید متمایز (پاپیلاری، فولیکولی یا سلول هورتل) تشخیص داده شده است، استفاده میشود تا نشان دهد که آیا گسترش یافته است یا خیر. از آن جایی که سلولهای سرطانی مدولاری تیروئید ید را جذب نمیکنند، اسکن ید رادیویی برای این نوع سرطان استفاده نمیشود.
برای این آزمایش، مقدار کمی ید رادیواکتیو (به نام I-131) بلعیده شده (معمولاً به صورت قرص) یا به داخل ورید تزریق میشود. با گذشت زمان، ید توسط غده تیروئید (یا سلولهای تیروئید در هر نقطه از بدن) جذب میشود. چند ساعت بعد از یک دوربین مخصوص برای دیدن محل رادیواکتیویته استفاده میشود.
برای اسکن تیروئید، دوربین جلوی گردن شما قرار میگیرد تا میزان تابش غده را اندازه گیری کند. نواحی غیر طبیعی تیروئید که دارای رادیو اکتیویته کمتری نسبت به بافت اطراف هستند، گرههای سرد (cold nodules) و مناطقی که تشعشع بیشتری میگیرند، گرههای گرم (hot nodules) نامیده میشوند. گرههای گرم معمولا سرطانی نیستند اما گرههای سرد میتوانند خوش خیم یا سرطانی باشند. از آن جایی که هم گرههای خوش خیم و هم سرطانی ممکن است سرد به نظر برسند، این آزمایش به خودی خود نمیتواند سرطان تیروئید را تشخیص دهد.
پس از جراحی سرطان تیروئید، اسکن ید رادیویی کل بدن برای بررسی انتشار احتمالی در سراسر بدن مفید است. اگر کل غده تیروئید توسط جراحی برداشته شود، این اسکنها حتی حساستر میشوند زیرا مقدار بیشتری از ید رادیواکتیو توسط سلولهای سرطانی باقیمانده تیروئید جمعآوری میشود.
اسکن ید رادیویی در صورتی که بیماران دارای سطوح بالای هورمون محرک تیروئید (TSH یا تیروتروپین) در خون باشند، بهترین نتیجه را دارد. برای افرادی که تیروئیدشان برداشته شده است، سطح TSH را میتوان با قطع قرصهای هورمون تیروئید برای چند هفته قبل از آزمایش افزایش داد.
این منجر به کاهش سطح هورمون تیروئید (کم کاری تیروئید) میشود و باعث میشود غده هیپوفیز TSH بیشتری ترشح کند که به نوبه خود هر سلول سرطانی تیروئید را تحریک میکند تا ید رادیواکتیو را جذب کند.
نکته منفی این است که این کار میتواند باعث بروز علائم کم کاری تیروئید، از جمله خستگی، افسردگی، افزایش وزن، خواب آلودگی، یبوست، دردهای عضلانی و کاهش تمرکز شود. یکی از راههای افزایش سطح TSH بدون توقف هورمون تیروئید، دادن شکل تزریقی تیروتروپین (تیروژن یا Thyrogen) قبل از اسکن است.
از آن جایی که هر ید موجود در بدن میتواند این آزمایش را تحت تأثیر قرار دهد، معمولاً به افراد گفته میشود که از خوردن غذاها یا داروهای حاوی ید چند روز قبل از اسکن اجتناب کنند.
ید رادیواکتیو همچنین میتواند برای درمان سرطان متمایز تیروئید استفاده شود اما در دوزهای بسیار بالاتر تجویز میشود. این نوع درمان در درمان با ید رادیواکتیو (رادیو ید) توصیف شده است.
اشعه ایکس قفسه سینه (Chest x-ray)
اگر سرطان تیروئید برای شما تشخیص داده شده است (به ویژه سرطان تیروئید فولیکولی)، ممکن است یک عکس اشعه ایکس ساده از قفسه سینه شما انجام شود تا مشخص شود آیا سرطان به ریههای شما سرایت کرده است یا خیر.
اسکن توموگرافی کامپیوتری (Computed tomography یا CT)
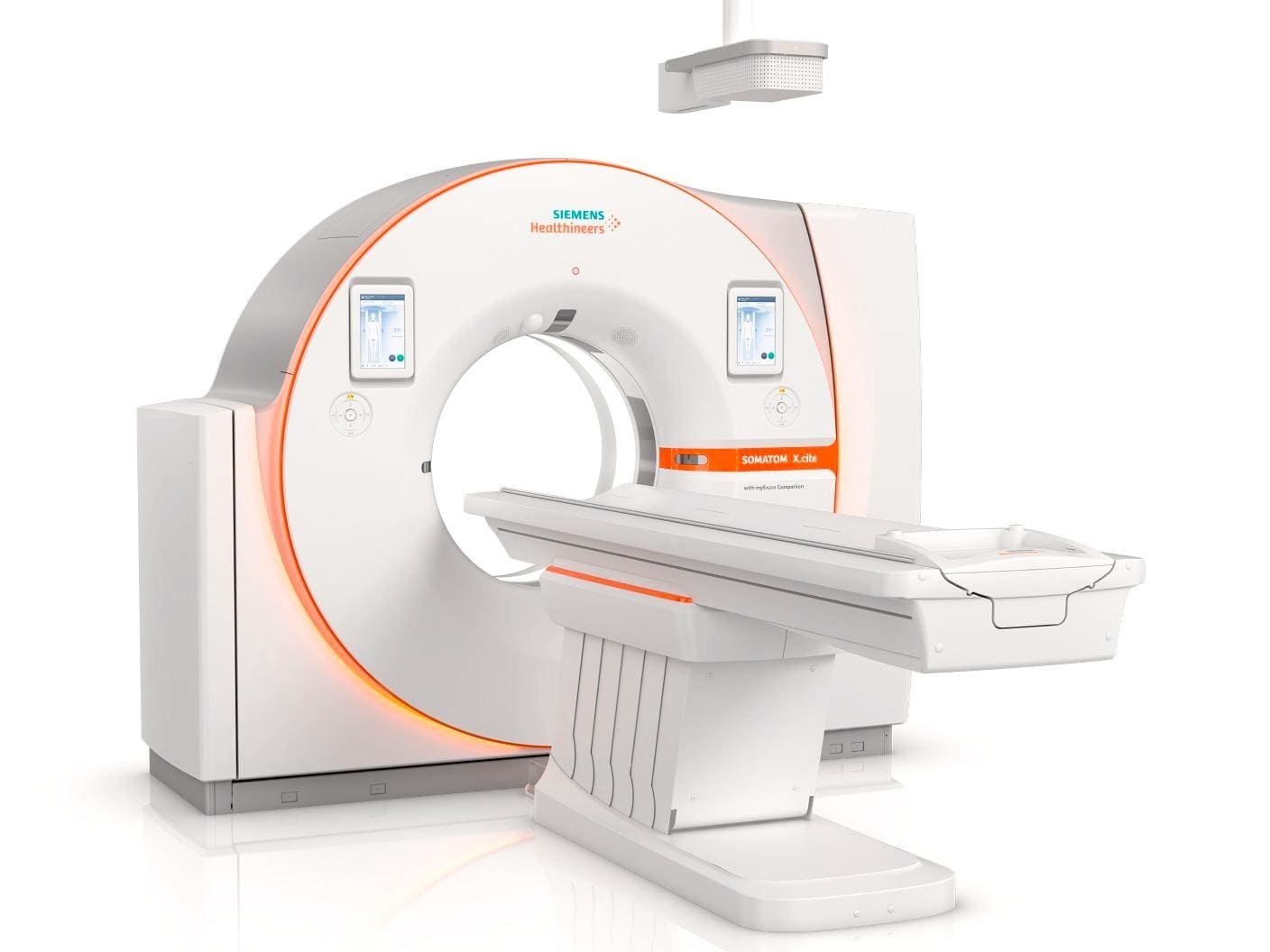
سی تی اسکن یک آزمایش اشعه ایکس است که تصاویر مقطعی دقیقی از بدن شما میسازد.
این میتواند به تعیین محل و اندازه سرطانهای تیروئید و اینکه آیا آنها به مناطق مجاور سرایت کرده اند یا خیر، کمک میکند، اگرچه سونوگرافی معمولاً آزمایش انتخابی است. همچنین میتوان از سی تی اسکن برای بررسی گسترش به اندامهای دور دست مانند ریهها استفاده کرد.
یکی از مشکلات استفاده از سی تی اسکن این است که رنگ کنتراست سی تی حاوی ید است که با اسکن ید رادیویی تداخل دارد. به همین دلیل، بسیاری از پزشکان اسکن MRI را برای سرطان متمایز تیروئید ترجیح میدهند.
اسکن تصویر برداری رزونانس مغناطیسی (MRI یا Magnetic resonance imaging)
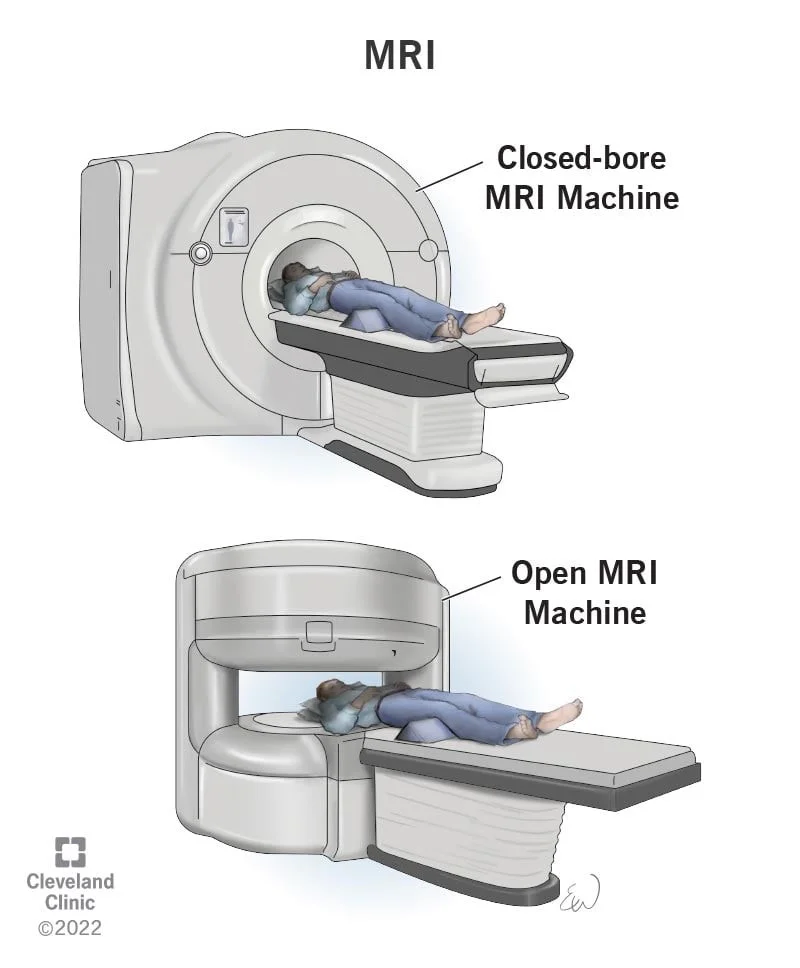
اسکنهای MRI از آهن ربا به جای پرتو برای ایجاد تصاویر مقطعی دقیق از بدن شما استفاده میکنند. از MRI میتوان برای بررسی سرطان در تیروئید یا سرطانی که به قسمتهای نزدیک یا دور بدن گسترش یافته است استفاده کرد اما سونوگرافی معمولا اولین انتخاب برای بررسی تیروئید است. MRI میتواند تصاویر بسیار دقیقی از بافتهای نرم مانند غده تیروئید ارائه دهد. اسکن MRI همچنین برای بررسی مغز و نخاع بسیار مفید است.
اسکن توموگرافی گسیل پوزیترون (PET یا Positron emission tomography)
اگر سرطان تیروئید شما سرطانی باشد که ید رادیواکتیو را نمیگیرد، اسکن PET میتواند بسیار مفید باشد. در این شرایط، اسکن PET ممکن است بتواند تشخیص دهد که آیا سرطان گسترش یافته است یا خیر.
بیوپسی (Biopsy)
تشخیص واقعی سرطان تیروئید با بیوپسی انجام میشود که در آن سلولهای ناحیه مشکوک برداشته شده و در آزمایشگاه بررسی میشوند.
اگر پزشک شما فکر میکند که بیوپسی لازم است، سادهترین راه برای کشف سرطانی بودن توده یا گره تیروئید، آسپیراسیون با سوزن ظریف (fine needle aspiration یا FNA) ندول تیروئید است. گاهی اوقات میتوان این نوع بیوپسی را در مطب یا کلینیک پزشک انجام داد.
قبل از بیوپسی، بیحسی موضعی (داروی بیحس کننده) ممکن است به پوست روی ندول تزریق شود اما در بیشتر موارد نیازی به بیحسی نیست. پزشک یک سوزن نازک و توخالی را مستقیماً در ندول قرار میدهد تا برخی از سلولها و چند قطره مایع را در یک سرنگ آسپیراسیون کند (بیرون آوردن). پزشک معمولاً این کار را 2 یا 3 بار دیگر تکرار میکند و از چندین ناحیه ندول نمونه میگیرد. نمونههای بیوپسی سپس به آزمایشگاه فرستاده میشوند و در آنجا بررسی میشوند تا ببینند سلولها، سرطانی یا خوشخیم به نظر میرسند.
خونریزی در محل بیوپسی بسیار نادر است به جز در افراد مبتلا به اختلالات خونریزی. اگر مشکلات خونریزی دارید یا داروهایی مصرف میکنید که میتوانند بر خونریزی تأثیر بگذارند، مانند آسپرین یا داروهای رقیق کننده خون، حتماً به پزشک خود اطلاع دهید.
این آزمایش به طور کلی بر روی تمام گرههای تیروئیدی که به اندازه کافی بزرگ هستند، انجام میشود. این بدان معنی است که آنها بزرگتر از حدود 1 سانتی متر (حدود 1/2 اینچ) هستند. پزشکان اغلب از سونوگرافی برای دیدن تیروئید در طول بیوپسی استفاده میکنند که به اطمینان از نمونهگیری از نواحی مناسب کمک میکند. این به ویژه برای گرههای کوچکتر مفید است. بیوپسی FNA همچنین میتواند برای نمونهبرداری از غدد لنفاوی متورم در گردن استفاده شود تا مشخص شود که آیا سرطان دارند یا خیر.
گاهی اوقات بیوپسی FNA نیاز به تکرار دارد زیرا نمونهها حاوی سلولهای کافی نبودند. اکثر بیوپسیهای FNA نشان میدهد که گره تیروئید خوش خیم است. به ندرت، بیوپسی ممکن است به صورت خوش خیم عود کند، حتی اگر سرطان وجود داشته باشد. سرطان تنها در حدود 1 مورد از هر 20 نمونه برداری FNA به وضوح تشخیص داده میشود.
گاهی اوقات در صورتی که یافتههای FNA به طور قطع نشان ندهند که ندول خوشخیم یا بدخیم است، ابتدا نتایج آزمایش بهعنوان «مشکوک» یا «با اهمیت نامشخص» برمیگردند. اگر این اتفاق بیفتد، پزشک ممکن است آزمایشهای دیگری را روی نمونه تجویز کند.
اگر تشخیص پس از بیوپسی FNA مشخص نباشد، ممکن است برای گرفتن نمونه بهتر به بیوپسی دیگری نیاز داشته باشید، به خصوص اگر پزشک دلیلی داشته باشد که فکر کند ندول ممکن است سرطانی باشد. این ممکن است شامل بیوپسی هسته با استفاده از یک سوزن بزرگتر، بیوپسی “باز” جراحی برای برداشتن ندول یا لوبکتومی (برداشتن نیمی از غده تیروئید یا lobectomy) باشد.
بیوپسیهای جراحی و لوبکتومی در اتاق عمل در حالی که تحت بیهوشی عمومی هستید (در خواب عمیق قرار دارید)، انجام میشود. لوبکتومی همچنین میتواند درمان اصلی برای برخی سرطانهای اولیه باشد، اگرچه برای بسیاری از سرطانها بقیه تیروئید نیز باید برداشته شود (در طی عملی به نام تیروئیدکتومی کامل یا completion thyroidectomy).
تستهای آزمایشگاهی نمونههای بیوپسی (یا سایر)
در برخی موارد، پزشکان ممکن است از آزمایشهای مولکولی برای جستجوی تغییرات ژنی خاص در سلولهای سرطانی استفاده کنند. این ممکن است به دلایل مختلف انجام شود:
- اگر نتایج بیوپسی FNA واضح نباشد، ممکن است پزشک آزمایشهای آزمایشگاهی روی نمونهها را تجویز کند تا ببیند آیا تغییراتی در ژنهای BRAF یا RET/PTC وجود دارد یا خیر. یافتن یکی از این تغییرات احتمال سرطان تیروئید را بسیار بیشتر میکند.
- برای برخی از انواع سرطان تیروئید، آزمایشهای مولکولی ممکن است انجام شود تا ببینند آیا سلولهای سرطانی تغییراتی در ژنهای خاصی دارند (مانند ژنهای BRAF، RET/PTC یا NTRK) که میتواند به این معنی باشد که داروهای هدفمند خاص ممکن است در درمان سرطان مفید باشند.
این آزمایشات را میتوان بر روی بافتی که در طی بیوپسی یا جراحی سرطان تیروئید گرفته شده است، انجام داد. اگر نمونه بیوپسی خیلی کوچک باشد و تمام آزمایشات مولکولی را نتوان انجام داد، آزمایش ممکن است روی خونی که از ورید گرفته شده است نیز انجام شود، درست مانند خونگیری معمولی.
آزمایشات خون
آزمایش خون برای یافتن سرطان تیروئید استفاده نمیشود.
اما آنها میتوانند نشان دهند که آیا تیروئید شما به طور طبیعی کار میکند یا خیر که همین موضوع ممکن است به پزشک کمک کند تا تصمیم بگیرد چه آزمایشهای دیگری ممکن است مورد نیاز باشد. آنها همچنین میتوانند برای نظارت بر برخی سرطانها نیز استفاده شوند.
هورمون محرک تیروئید (Thyroid-stimulating hormone یا TSH)
آزمایشهای سطح خونی هورمون محرک تیروئید (TSH یا تیروتروپین) ممکن است برای بررسی فعالیت کلی غده تیروئید شما استفاده شود. سطح TSH که توسط غده هیپوفیز ساخته میشود – اگر تیروئید به اندازه کافی هورمون تولید نکند – ممکن است بالا باشد. از این اطلاعات میتوان برای کمک به انتخاب آزمایشهای تصویربرداری (مانند سونوگرافی یا اسکن ید رادیویی) برای مشاهده گره تیروئید استفاده کرد. سطح TSH معمولاً در سرطان تیروئید طبیعی است.
T3 و T4 (هورمونهای تیروئید)
اینها هورمونهای اصلی ساخته شده توسط غده تیروئید هستند. ممکن است سطح این هورمونها نیز برای به دست آوردن میزان عملکرد غده تیروئید اندازهگیری شود. سطح T3 و T4 معمولاً در سرطان تیروئید طبیعی است.
تیروگلوبولین (Thyroglobulin)
تیروگلوبولین پروتئینی است که توسط غده تیروئید ساخته میشود. اندازه گیری سطح تیروگلوبولین در خون نمیتواند برای تشخیص سرطان تیروئید استفاده شود اما میتواند پس از درمان مفید باشد.
یک راه متداول برای درمان سرطان تیروئید، برداشتن بیشتر تیروئید توسط جراحی و سپس استفاده از ید رادیواکتیو برای از بین بردن سلولهای باقیمانده تیروئید است. این درمانها باید در عرض چند هفته منجر به سطح بسیار پایین تیروگلوبولین در خون شود. اگر سطح این هورمون کم نباشد، ممکن است به این معنی باشد که هنوز سلولهای سرطانی تیروئید در بدن وجود دارند. اگر سطح بعد از پایین آمدن دوباره افزایش یابد، نشانه بازگشت سرطان است.
کلسی تونین (Calcitonin)
کلسی تونین هورمونی است که به کنترل نحوه استفاده بدن از کلسیم کمک میکند. این هورمون توسط سلولهای C در تیروئید ساخته میشود، سلولهایی که میتوانند به سرطان مدولاری تیروئید (MTC) تبدیل شوند. اگر به MTC مشکوک هستید یا اگر سابقه خانوادگی بیماری دارید، آزمایش خون سطح کلسی تونین میتواند به بررسی MTC کمک کند. این آزمایش همچنین برای بررسی عود احتمالی MTC پس از درمان استفاده میشود. از آن جایی که کلسی تونین میتواند بر سطح کلسیم خون تأثیر بگذارد، ممکن است این موارد نیز بررسی شوند.
آنتی ژن کارسینومبریونیک (Carcinoembryonic antigen یا CEA)
افراد مبتلا به MTC اغلب دارای سطوح بالای پروتئینی به نام آنتی ژن کارسینومبریونیک (CEA) در خون هستند. آزمایشات برای CEA میتواند به نظارت بر این سرطان کمک کند.
سایر آزمایشات خون
ممکن است آزمایشهای خون دیگری نیز داشته باشید. به عنوان مثال، اگر برای جراحی برنامه ریزی شده اید، آزمایشهایی برای بررسی تعداد سلولهای خونی، بررسی اختلالات خونریزی و بررسی عملکرد کبد و کلیه انجام میشود.
کارسینوم مدولاری تیروئید (MTC) میتواند توسط یک سندرم ژنتیکی ایجاد شود که همچنین باعث ایجاد توموری به نام فئوکروموسیتوم (pheochromocytoma) نیز میشود. اگر بیمار تحت بیهوشی (در خواب عمیق) باشد، فئوکروموسیتوم میتواند در حین جراحی مشکلاتی ایجاد کند.
به همین دلیل است که بیماران مبتلا به MTC که تحت عمل جراحی قرار میگیرند، اغلب آزمایش میشوند تا ببینند آیا آنها فئوکروموسیتوم نیز دارند یا خیر. این میتواند به معنی آزمایش خون برای بررسی میزان اپی نفرین (آدرنالین) و یک هورمون مرتبط به نام نوراپی نفرین و یا آزمایش ادرار برای محصولات تجزیه آنها (به نام متانفرین) باشد.
معاینه تارهای صوتی (لارنگوسکوپی یا laryngoscopy)

تومورهای تیروئید گاهی اوقات میتوانند تارهای صوتی را تحت تاثیر قرار دهند. اگر قرار است برای درمان سرطان تیروئید جراحی انجام دهید، احتمالاً ابتدا روشی به نام لارنگوسکوپی انجام میشود تا ببیند آیا تارهای صوتی به طور طبیعی حرکت میکنند یا خیر. برای این معاینه، پزشک با آینههای مخصوص یا با یک لارنگوسکوپ – یک لوله نازک با یک چراغ و یک عدسی در انتهای گلو – حنجره (جعبه صدا) را برای مشاهده نگاه میکند.
مراحل سرطان تیروئید
پس از تشخیص سرطان تیروئید، پزشکان سعی میکنند بفهمند که آیا سرطان تیروئید گسترش یافته است یا خیر و اگر چنین است، این گسترش تا کجاست. این فرآیند مرحله بندی (staging) نامیده میشود. مرحله سرطان، میزان سرطان در بدن را توصیف میکند. این به تعیین اینکه سرطان چقدر جدی است و بهترین روش درمان آن کمک میکند. پزشکان همچنین هنگام صحبت در مورد آمار بقا از مرحله سرطان استفاده میکنند.
سرطان تیروئید از مراحل I (1) تا IV (4) متغیر است. به عنوان یک قاعده، هرچه این عدد کمتر باشد، سرطان کمتر گسترش یافته است. ارقام بالاتر، مانند مرحله IV، به معنای گسترش بیشتر سرطان است. در یک مرحله، حرف قبل به معنای مرحله پایین تر است. اگرچه تجربه سرطان هر فرد منحصربهفرد است، سرطانهایی که مراحل مشابهی دارند، چشمانداز مشابهی نیز داشته و اغلب به روشی مشابه نیز درمان میشوند.
مرحله چگونه تعیین میشود؟
سیستم مرحله بندی که اغلب برای سرطان تیروئید استفاده میشود، سیستم AJCC (کمیته مشترک آمریکایی سرطان) TNM است که بر اساس 3 اطلاعات کلیدی است:
- وسعت (اندازه) تومور (T): اندازه سرطان چقدر است؟ آیا به ساختارهای مجاور رشد کرده است؟
- گسترش به غدد لنفاوی مجاور (N): آیا سرطان به غدد لنفاوی مجاور نفوذ کرده است؟
- گسترش (متاستاز) به نقاط دوردست (M): آیا سرطان به اندامهای دور مانند ریه یا کبد گسترش یافته است؟
سیستمهایی که در زیر توضیح داده میشوند، جدیدترین سیستمهای AJCC هستند که در ژانویه 2018 اجرا میشوند و برای سرطانهای متمایز، آناپلاستیک و مدولاری تیروئید کاربرد دارند.
اعداد یا حروف بعد از T، N و M جزئیات بیشتری در مورد هر یک از این عوامل ارائه میدهند. اعداد بالاتر به معنای پیشرفته تر بودن سرطان است.
هنگامی که دسته بندیهای T، N و M یک فرد مشخص شد، این اطلاعات در فرآیندی به نام گروه بندی مرحله ای (stage grouping) با یکدیگر ترکیب میشوند تا یک مرحله کلی را تعیین کنند.
سیستم مرحله بندی در جدول زیر از مرحله پاتولوژیک (pathologic stage، که مرحله جراحی یا surgical stage نیز نامیده میشود) استفاده میکند. این مرحله با بررسی بافت برداشته شده در طی یک عمل مشخص میشود. گاهی اوقات، اگر جراحی بلافاصله یا اصلا امکان پذیر نباشد، به جای آن به سرطان یک مرحله بالینی (clinical stage) داده میشود.
این بر اساس نتایج یک معاینه فیزیکی، بیوپسی و تستهای تصویر برداری است. مرحله بالینی برای کمک به برنامه ریزی روند درمان استفاده خواهد شد. با این حال، گاهی اوقات سرطان فراتر از تخمینهای مرحله بالینی گسترش یافته است و ممکن است چشم انداز بیمار را به دقت یک مرحله پاتولوژیک پیش بینی نکند.
مرحله بندی سرطان میتواند پیچیده باشد، بنابراین از پزشک خود بخواهید آن را به گونه ای که شما درک میکنید برایتان توضیح دهد.
سرطان تیروئید متمایز (پاپیلاری یا فولیکولی) در بیماران کمتر از 55 سال
احتمال مرگ در اثر سرطان تیروئید متمایز (پاپیلاری یا فولیکولی) در افراد جوان کم است. گروه بندی مرحله TNM برای این سرطانها این واقعیت را در نظر میگیرد. بنابراین، تمام افراد جوانتر از 55 سال مبتلا به این سرطانها در صورت عدم گسترش دور در مرحله اول و در صورت عدم گسترش دور در مرحله دوم هستند.
میزان بقای سرطان تیروئید، بر اساس نوع و مرحله
میزان بقا میتواند به شما این ایده را بدهد که چند درصد از افراد مبتلا به همان نوع و مرحله سرطان تیروئید تا مدت معینی (معمولاً 5 سال) پس از تشخیص هنوز زنده هستند. این آمار نمیتوانند به شما بگویند که چقدر زنده خواهید ماند اما ممکن است به شما کمک کنند تا درک بهتری از احتمال موفقیت روند درمانی خود داشته باشید.
به خاطر داشته باشید که میزان بقا تخمینی است و اغلب بر اساس نتایج قبلی تعداد زیادی از افرادی است که سرطان خاصی داشتند اما آنها نمیتوانند پیش بینی کنند که در مورد فرد خاصی چه اتفاقی خواهد افتاد. این آمار میتواند گیج کننده باشد و ممکن است شما را به پرسیدن سوالات بیشتری سوق دهد. از پزشک خود بپرسید که چگونه این اعداد ممکن است برای شما اعمال شوند.
نرخ بقای نسبی 5 ساله چقدر است؟
نرخ بقای نسبی افراد مبتلا به همان نوع و مرحله سرطان تیروئید را با افراد موجود در کل جمعیت مقایسه میکند. به عنوان مثال، اگر نرخ بقای نسبی 5 ساله برای مرحله خاصی از سرطان تیروئید 90 درصد باشد، به این معنی است که احتمال زنده ماندن بیماران برای حداقل 5 سال پس از تشخیص نسبت به افرادی که به آن سرطان مبتلا هستند، تقریباً 90 درصد است.
این اعداد از کجا میآیند؟
انجمن سرطان آمریکا برای ارائه آمار بقای انواع مختلف سرطان به اطلاعات پایگاه داده نظارت، اپیدمیولوژی و نتایج نهایی (SEER یا Surveillance, Epidemiology, and End Results) که توسط موسسه ملی سرطان (NCI یا National Cancer Institute) نگهداری میشود، متکی است.
پایگاه داده SEER نرخ بقای نسبی 5 ساله سرطان تیروئید در ایالات متحده را بر اساس میزان گسترش سرطان دنبال میکند. با این حال، پایگاه داده SEER سرطانها را بر اساس مراحل AJCC TNM (مرحله 1، مرحله 2، مرحله 3 و غیره) گروه بندی نمیکند. در عوض، سرطانها را به مراحل موضعی، منطقه ای و دور دسته بندی میکند:
- موضعی (Localized): هیچ علامتی وجود ندارد که سرطان به خارج از تیروئید گسترش یافته باشد.
- منطقه ای (Regional): سرطان به خارج از تیروئید به ساختارهای مجاور گسترش یافته است.
- دور (Distant): سرطان به نقاط دورتر بدن مانند استخوانها گسترش یافته است.
نرخ بقای نسبی 5 ساله برای سرطان تیروئید
این اعداد بر أساس اطلاعات افرادی است که بین سالهای 2012 تا 2018 به سرطان تیروئید مبتلا شدهاند.
سرطان تیروئید پاپیلاری

سرطان تیروئید فولیکولی

سرطان مدولاری تیروئید

سرطان تیروئید آناپلاستیک

درک اعداد سرطان تیروئید
- این اعداد فقط برای مرحله سرطان در هنگام اولین تشخیص صدق میکند. اگر سرطان رشد کند، گسترش یابد یا پس از درمان عود کند، بعداً اعمال نمیشوند.
- این اعداد همه چیز را در نظر نمیگیرند. میزان بقا بر اساس میزان گسترش سرطان گروهبندی میشود اما سن و سلامت کلی شما، نوع سرطان تیروئید و میزان پاسخدهی آن به درمان و سایر عوامل نیز میتوانند بر دیدگاه شما تأثیر بگذارند.
- افرادی که اکنون مبتلا به سرطان تیروئید تشخیص داده میشوند، ممکن است چشم انداز بهتری نسبت به این اعداد داشته باشند. روشهای درمانی با گذشت زمان بهبود مییابند و این اعداد بر اساس افرادی است که حداقل پنج سال زودتر تشخیص داده شده و درمان شده اند.
سرطان تیروئید چگونه درمان میشود؟
گزینههای درمانی سرطان تیروئید ممکن است شامل موارد زیر باشد:
جراحی (Surgery) برای سرطان تیروئید
جراحی تقریباً در هر مورد سرطان تیروئید، به جز برخی از سرطانهای آناپلاستیک تیروئید، روش درمانی اصلی است. اگر سرطان تیروئید با بیوپسی با سوزن ظریف (FNA) تشخیص داده شود، معمولاً جراحی برای برداشتن تومور و تمام یا بخشی از غده تیروئید باقی مانده توصیه میشود.
لوبکتومی (Lobectomy)
لوبکتومی عملی است که در آن لوب حاوی سرطان، معمولاً همراه با ایستموس (isthmus، قطعه کوچک غده که به عنوان پل بین لوب چپ و راست عمل میکند) برداشته میشود.
این روش گاهی اوقات برای درمان سرطانهای متمایز (پاپیلاری یا فولیکولی) تیروئید که کوچک هستند و هیچ نشانه ای از انتشار به خارج از غده تیروئید ندارند، استفاده میشود. همچنین گاهی اوقات برای تشخیص سرطان تیروئید استفاده میشود اگر نتیجه بیوپسی FNA تشخیص واضحی را ارائه نکند (به مبحث تستهای سرطان تیروئید مراجعه کنید).
مزیت این جراحی این است که برخی از بیماران ممکن است بعد از آن نیازی به مصرف قرصهای هورمون تیروئید نداشته باشند زیرا بخشی از غده در بدن آنها باقی میماند. اما باقی ماندن مقداری تیروئید میتواند با برخی از آزمایشهایی که به دنبال عود سرطان پس از درمان هستند، مانند اسکن ید رادیویی و آزمایش خون تیروگلوبولین، تداخل ایجاد کند.
تیروئیدکتومی (Thyroidectomy) برای سرطان تیروئید

تیروئیدکتومی جراحی برای برداشتن غده تیروئید است. این شایع ترین جراحی برای سرطان تیروئید است. همانند لوبکتومی، این عمل معمولاً از طریق یک برش به طول چند اینچ در جلوی گردن انجام میشود. بعد از جراحی یک اسکار کوچک در جلوی گردن خود خواهید داشت اما با گذشت زمان کمتر قابل توجه است.
اگر کل غده تیروئید برداشته شود، تیروئیدکتومی کامل (total thyroidectomy) نامیده میشود. گاهی اوقات ممکن است جراح نتواند کل تیروئید را بردارد. اگر تقریباً تمام غده برداشته شود، تیروئیدکتومی تقریباً کامل (near-total thyroidectomy) نامیده میشود.
پس از یک تیروئیدکتومی تقریباً کامل یا کامل، باید روزانه قرصهای هورمون تیروئید (لووتیروکسین یا levothyroxine) مصرف کنید اما یکی از مزیتهای این جراحی نسبت به لوبکتومی این است که پزشک شما میتواند پس از آن با استفاده از اسکن ید رادیویی و آزمایش خون تیروگلوبولین، عود (بازگشت سرطان) را بررسی کند.
برداشتن غدد لنفاوی
اگر سرطان تیروئید به غدد لنفاوی مجاور گردن گسترش یافته باشد، این غدد همزمان با انجام جراحی روی تیروئید برداشته میشوند. این امر به ویژه برای درمان سرطان مدولاری تیروئید و سرطان آناپلاستیک (زمانی که جراحی یک گزینه است) مهم است.
برای سرطان پاپیلاری یا فولیکولی که تصور میشود تنها 1 یا 2 غدد لنفاوی بزرگ شده حاوی سرطان هستند، گرههای بزرگ شده ممکن است برداشته شوند و هر گونه رسوب کوچکی از سلولهای سرطانی که ممکن است باقی مانده باشد با ید رادیواکتیو درمان میشوند. اغلب، چندین غدد لنفاوی نزدیک تیروئید در عملی به نام دیسکسیون گردن محفظه مرکزی (central compartment neck dissection) برداشته میشوند. برداشتن تعداد بیشتری از غدد لنفاوی، از جمله غدد لنفاوی در کنار گردن، کالبد شکافی رادیکال اصلاح شده گردن (modified radical neck dissection) نامیده میشود.
خطرات و عوارض جراحی تیروئید
زمانی که عمل شما توسط یک جراح باتجربه تیروئید انجام شود، احتمال بروز عوارض کمتر است. بیمارانی که تحت عمل جراحی تیروئید قرار میگیرند معمولاً ظرف یک روز پس از عمل آماده ترک بیمارستان هستند. عوارض احتمالی جراحی تیروئید عبارتند از:
- گرفتگی صدا یا از دست دادن موقت یا دائمی صدا: اگر حنجره (جعبه صدا) یا نای توسط لوله تنفسی که در حین جراحی استفاده شده است، تحریک شود، این اتفاق میافتد. همچنین ممکن است در صورتی که اعصاب حنجره (یا تارهای صوتی) در طول جراحی آسیب ببینند، رخ دهد. پزشک باید تارهای صوتی شما را قبل از جراحی معاینه کند تا ببیند آیا حرکت طبیعی دارند یا خیر. (به مبحث آزمایشات سرطان تیروئید مراجعه کنید.)
- آسیب به غدد پاراتیروئید (غدد کوچک پشت تیروئید که به تنظیم سطح کلسیم کمک میکنند): این میتواند منجر به کاهش سطح کلسیم خون، اسپاسم عضلانی و احساس بی حسی و گزگز شود.
- خونریزی بیش از حد یا تشکیل لخته خون اصلی در گردن (به نام هماتوم یا hematoma)
- عفونت
درمان با ید رادیواکتیو (Radioiodine) برای سرطان تیروئید
غده تیروئید تقریباً تمام ید موجود در بدن را جذب میکند. به همین دلیل، ید رادیواکتیو (RAI، همچنین به نام I-131) میتواند برای درمان سرطان تیروئید استفاده شود. RAI عمدتاً در سلولهای تیروئید جمع میشود، جایی که تشعشع میتواند غده تیروئید و سایر سلولهای تیروئید (از جمله سلولهای سرطانی) را که ید جذب میکنند، با تأثیر کمی بر بقیه بدن شما از بین ببرد. دوز تشعشع مورد استفاده در اینجا بسیار قوی تر از دوز مورد استفاده در اسکن ید رادیویی است که در تستهای سرطان تیروئید توضیح داده شده است.
این درمان میتواند برای از بین بردن (تخریب) هر بافت تیروئیدی که با جراحی برداشته نشده است یا برای درمان برخی از انواع سرطان تیروئید که به غدد لنفاوی و سایر قسمتهای بدن گسترش یافته اند، استفاده شود.
درمان با ید رادیواکتیو به افراد کمک میکند تا در صورت ابتلا به سرطان پاپیلاری یا فولیکولی تیروئید (سرطان متمایز تیروئید) که به گردن یا سایر قسمتهای بدن گسترش یافته است، زندگی طولانیتری داشته باشند و در حال حاضر در چنین مواردی یک روش استاندارد است.
اما مزایای درمان RAI برای افراد مبتلا به سرطانهای کوچک غده تیروئید که به نظر گسترش نیافته اند، کمتر مشخص است که اغلب میتوان آنها را به طور کامل با جراحی برداشت. خطرات و مزایای درمان RAI را با پزشک خود در میان بگذارید. درمان با ید رادیواکتیو نمیتواند برای درمان کارسینومهای آناپلاستیک (تمایز نشده) و مدولاری تیروئید استفاده شود زیرا این نوع سرطانها ید نمیگیرند.
آماده شدن برای درمان RAI
برای اینکه درمان RAI مؤثرتر باشد، باید سطح بالایی از هورمون محرک تیروئید (TSH یا تیروتروپین) در خون داشته باشید. این هورمون چیزی است که باعث میشود بافت تیروئید (و سلولهای سرطانی) ید رادیواکتیو را جذب کنند.
اگر تیروئید شما برداشته شده است، چند راه برای افزایش سطح TSH قبل از درمان با RAI وجود دارد:
- یکی از راهها قطع مصرف قرصهای هورمون تیروئید برای چند هفته است. این باعث بروز سطح بسیار پایین هورمون تیروئید (کم کاری تیروئید) میشود که موجب میشود غده هیپوفیز TSH بیشتری ترشح کند. این کم کاری عمدی تیروئید موقتی است اما اغلب باعث علائمی مانند خستگی، افسردگی، افزایش وزن، یبوست، دردهای عضلانی و کاهش تمرکز میشود.
- راه دیگر تزریق (شات) تیروتروپین (تیروژن) است که میتواند توقف هورمون تیروئید را برای مدت طولانی غیرضروری کند. این دارو روزانه به مدت 2 روز و سپس RAI در روز سوم تجویز میشود.
اکثر پزشکان همچنین توصیه میکنند که یک یا دو هفته قبل از درمان از رژیم غذایی کم ید پیروی کنید. این به معنای پرهیز از مصرف غذاهای حاوی نمک یددار و رنگ قرمز شماره 3 و همچنین محصولات لبنی، تخم مرغ، غذاهای دریایی و سویا است.
روش RAI
RAI معمولاً در یک بخش رادیولوژی خاص به نام پزشکی هستهای، چه در یک کلینیک سرپایی یا در بیمارستان داده میشود. میتوان آن را از طریق دهان به صورت قرص یا مایع مصرف کرده یا به داخل رگ تزریق کرد. همچنین ممکن است برای جلوگیری از حالت تهوع دارویی به شما داده شود. معمولاً فقط یک جلسه درمان مورد نیاز است. تعداد کمی از افراد ممکن است نیاز به جلسه درمانی دوم داشته باشند.
بدن شما تا مدتی پس از انجام درمان RAI پرتو میدهد. بسته به دوز و محل درمان، ممکن است لازم باشد چند روز پس از درمان در بیمارستان باشید و در یک اتاق ایزوله خاص بمانید تا از قرار گرفتن دیگران در معرض اشعه جلوگیری کنید.
اگر پس از درمان اجازه رفتن به خانه را داشته باشید، به شما گفته میشود که چگونه از دیگران در برابر قرار گرفتن در معرض اشعه محافظت کنید و چه مدت باید این اقدامات احتیاطی را انجام دهید. قبل از خروج از بیمارستان مطمئن شوید که دستورالعملها را درک کرده اید.
اگر در همان روز درمان به خانه میروید، نباید از وسایل حمل و نقل عمومی (تاکسی، وسایل نقلیه، اتوبوس یا قطار) استفاده کنید. در صورت امکان خودتان رانندگی کنید. اگر این امکان وجود ندارد، سعی کنید تا حد امکان دور از راننده بنشینید. نباید کسی که باردار است یا قصد بارداری دارد شما را به خانه برساند.
برخی از سوالاتی که ممکن است بخواهید قبل از رفتن به خانه از تیم مراقبت خود بپرسید:
- در صورت بروز چه علائمی باید تماس بگیرم و با چه کسی صحبت کنم؟
- در صورت داشتن اورژانس پزشکی یا مجبور بودن به رفتن به بیمارستان با چه کسی تماس بگیرم؟
- چه زمانی برای من ایمن است که به صورت اشتراکی با فرد دیگری از یک تختخواب استفاده کنم؟
- چه زمانی حضور در اطراف حیوانات خانگی، کودکان و افرادی که باردار هستند یا در تلاش برای باردار شدن هستند، بی خطر است؟
- چه زمانی تهیه غذا برای دیگران برای من بی خطر است؟
- چه زمانی رابطه جنسی برای من بی خطر است؟ چه مدت باید از کنترل بارداری استفاده کنم؟
- چه زمانی بارداری برای من بی خطر است؟
- چه زمانی میتوانم به سر کار برگردم؟
- چه زمانی میتوانم در مکانهای عمومی بیرون بروم یا از وسایل حمل و نقل عمومی استفاده کنم؟
- پیگیری روند درمان من برای چه مدت زمانی است؟ چگونه متوجه میشویم که آیا درمان موثر است؟
خطرات و عوارض جانبی
عوارض جانبی کوتاه مدت درمان RAI ممکن است شامل موارد زیر باشد:
- حساسیت و تورم گردن
- تهوع و استفراغ
- تورم و حساس شدن غدد بزاقی
- دهان خشک
- تغییر طعم
جویدن آدامس یا مکیدن آب نبات سفت ممکن است به مشکلات غدد بزاقی کمک کند.
درمان با ید رادیواکتیو همچنین تشکیل اشک را در برخی افراد کاهش میدهد که منجر به خشکی چشم میشود. اگر از لنزهای تماسی استفاده میکنید، از پزشک خود بپرسید که چه مدت باید آنها را دور نگه دارید.
مردانی که به دلیل بسیاری از درمانهای RAI، دوزهای کل زیادی پرتو دریافت میکنند، ممکن است تعداد اسپرم کمتری داشته باشند یا به ندرت نابارور شوند. ید رادیواکتیو ممکن است بر تخمدانهای زنان نیز تأثیر بگذارد و برخی از زنان ممکن است تا یک سال پس از درمان پریودهای نامنظم داشته باشند. بسیاری از پزشکان توصیه میکنند که زنان به مدت 6 ماه تا یک سال پس از درمان از باردار شدن خودداری کنند. هیچ عارضه بدی در کودکان متولد شده از والدینی که در گذشته ید رادیواکتیو دریافت کرده اند، مشاهده نشده است.
افرادی که تحت درمان با RAI قرار گرفته اند ممکن است در آینده خطر ابتلا به سرطان خون، سرطان معده و سرطان غدد بزاقی را افزایش دهند. پزشکان در مورد اینکه دقیقا چقدر این خطر افزایش مییابد اختلاف نظر دارند اما اکثر بزرگترین مطالعات نشان داده اند که این یک عارضه بسیار نادر است.
اگر در مورد خطرات و مزایای احتمالی درمان خود سؤالی دارید با تیم مراقبتهای بهداشتی خود صحبت کنید.
هورمون درمانی تیروئید (Thyroid Hormone Therapy)
اگر تیروئید شما برداشته شده باشد (تیروئیدکتومی یا thyroidectomy)، بدن شما دیگر نمیتواند هورمون تیروئید مورد نیاز خود را بسازد. برای جایگزینی هورمون طبیعی و کمک به حفظ متابولیسم طبیعی و احتمالاً کاهش خطر عود سرطان، باید از قرصهای هورمون تیروئید (لووتیروکسین) استفاده کنید.
عملکرد طبیعی تیروئید توسط غده هیپوفیز تنظیم میشود. هیپوفیز هورمونی به نام TSH میسازد که باعث میشود غده تیروئید هورمون تیروئید را برای بدن بسازد. TSH همچنین باعث رشد غده تیروئید و احتمالاً سلولهای سرطانی تیروئید میشود. سطح TSH به نوبه خود با میزان هورمون تیروئید در خون تنظیم میشود. اگر سطح هورمون تیروئید پایین باشد، هیپوفیز TSH بیشتری تولید میکند.
اگر سطح هورمون تیروئید بالا باشد، TSH به اندازه ای مورد نیاز نیست، بنابراین هیپوفیز کمتر آن را تولید میکند.
پزشکان آموخته اند که با دادن دوزهای بالاتر از حد طبیعی هورمون تیروئید میتوان سطح TSH را بسیار پایین نگه داشت. این ممکن است رشد سلولهای سرطانی باقی مانده و احتمال بازگشت برخی از سرطانهای تیروئید (به ویژه سرطانهای پرخطر) را کاهش دهد.
عوارض جانبی احتمالی
به نظر میرسد مصرف سطوح بالاتر از حد طبیعی هورمون تیروئید عوارض جانبی کوتاه مدت کمی دارد اما برخی از پزشکان در مورد مصرف طولانی مدت آنها ابراز نگرانی کرده اند. سطوح بالای هورمون تیروئید میتواند منجر به مشکلات ضربان قلب سریع یا نامنظم شود. در دراز مدت، دوزهای بالای هورمون تیروئید نیز میتواند منجر به ضعیف شدن استخوانها (پوکی استخوان) شود. به همین دلیل، پزشکان ممکن است از دادن دوزهای بالای هورمون تیروئید خودداری کنند، مگر اینکه سرطان تیروئید متمایز داشته و در معرض خطر عود بالایی باشید.
پرتو درمانی خارجی (External Beam Radiation Therapy) برای سرطان تیروئید
پرتو درمانی خارجی از پرتوهای پرانرژی (یا ذرات) برای از بین بردن سلولهای سرطانی یا کاهش رشد آنها استفاده میکند. یک پرتو با دقت متمرکز از یک دستگاه در خارج از بدن ارسال میشود.
این نوع پرتو درمانی اغلب برای درمان سرطان مدولاری تیروئید و سرطان آناپلاستیک تیروئید استفاده میشود. برای سرطانهایی که ید مصرف میکنند (بیشتر سرطانهای متمایز تیروئید) درمان ید رادیویی معمولاً درمان بهتری است.
پرتو درمانی خارجی اغلب برای سرطانهایی استفاده میشود که ید نمیگیرند و به خارج از تیروئید گسترش یافته اند. این ممکن است برای کمک به درمان سرطان یا کاهش احتمال بازگشت سرطان در گردن پس از جراحی انجام شود.
اگر سرطان به درمان با ید رادیواکتیو پاسخ ندهد، ممکن است از پرتو درمانی خارجی برای درمان سرطانی که به گردن برگشته یا متاستازهای دوردست که باعث درد یا علائم دیگر میشوند، استفاده شود.
پرتو درمانی خارجی معمولاً 5 روز در هفته به مدت چند هفته انجام میشود. قبل از شروع درمانهای شما، تیم پزشکی اندازهگیریهای دقیقی را برای یافتن زوایای صحیح برای نشانهگیری پرتوهای پرتو و دوز مناسب تابش انجام میدهد. این درمان به خودی خود بدون درد است و بسیار شبیه به عکس برداری معمولی با اشعه ایکس است. هر جلسه درمانی فقط چند دقیقه طول میکشد، اگرچه زمان تنظیم – قرار دادن شما برای درمان – معمولاً بیشتر زمان میبرد.
عوارض جانبی احتمالی
اشکال اصلی این درمان این است که پرتو میتواند بافت سالم مجاور را همراه با سلولهای سرطانی از بین ببرد. برخی از بیماران دچار تغییرات پوستی مشابه آفتاب سوختگی میشوند اما این تغییرات به آرامی از بین میرود. مشکل در بلع، خشکی دهان، گرفتگی صدا و خستگی نیز از عوارض جانبی بالقوه پرتو درمانی خارجی با هدف یا نزدیک به تیروئید هستند.
برای کاهش خطر عوارض جانبی، پزشکان با دقت دوز دقیق مورد نیاز را مشخص میکنند و پرتو را تا آن جا که میتوانند با دقت هدف قرار میدهند تا به هدف برخورد کنند.
شیمی درمانی (Chemotherapy) برای سرطان تیروئید
شیمی درمانی (chemo) از داروهای ضد سرطانی استفاده میکند که به داخل رگ تزریق یا از طریق دهان مصرف میشوند. شیمی درمانی یک درمان سیستمیک است، به این معنی که دارو وارد جریان خون میشود و در سراسر بدن حرکت میکند تا به سلولهای سرطانی برسد و آنها را از بین ببرد.
شیمی درمانی به ندرت برای اکثر انواع سرطان تیروئید مفید است اما خوشبختانه در بیشتر موارد به آن نیازی نیست. این اغلب با پرتو درمانی خارجی برای سرطان آناپلاستیک تیروئید ترکیب شده و گاهی برای سایر سرطانهای پیشرفته که دیگر به درمانهای دیگر پاسخ نمیدهند، استفاده میشود.
داروهای شیمی درمانی که بیشتر برای درمان سرطان مدولاری تیروئید و سرطان تیروئید آناپلاستیک استفاده میشوند عبارتند از:
- داکاربازین (Dacarbazine)
- وین کریستین (Vincristine)
- سیکلوفسفامید (Cyclophosphamide)
- دوکسوروبیسین (Doxorubicin)
- استرپتوزوسین (Streptozocin)
- فلوئورواوراسیل (Fluorouracil)
- پاکلی تاکسل (Paclitaxel)
- دوستاکسل (Docetaxel)
- کربوپلاتین (Carboplatin)
عوارض جانبی احتمالی
داروهای شیمی درمانی به سلولهایی که به سرعت در حال تقسیم هستند حمله میکنند، به همین دلیل است که آنها علیه سلولهای سرطانی عمل میکنند. اما سایر سلولهای بدن مانند سلولهای مغز استخوان، پوشش دهان و روده و فولیکولهای مو نیز به سرعت تقسیم میشوند. این سلولها همچنین احتمالاً تحت تأثیر شیمی درمانی قرار میگیرند که میتواند منجر به عوارض جانبی شود.
عوارض جانبی شیمی درمانی به نوع و دوز داروهای داده شده و مدت زمان مصرف آنها بستگی دارد. عوارض جانبی رایج شیمی درمانی عبارتند از:
- ریزش مو
- زخمهای دهانی
- از دست دادن اشتها
- تهوع و استفراغ
- اسهال
- افزایش احتمال عفونت (ناشی از گلبولهای سفید بسیار کم)
- کبودی یا خونریزی آسان (به دلیل تعداد کم پلاکتهای خون)
- خستگی (ناشی از گلبولهای قرمز بسیار کم)
این عوارض معمولا کوتاه مدت هستند و پس از پایان روند درمان از بین میروند. اغلب راههایی برای کاهش این عوارض وجود دارد. به عنوان مثال، میتوان داروهایی برای کمک به پیشگیری یا کاهش تهوع و استفراغ تجویز کرد.
برخی از داروهای شیمی درمانی ممکن است عوارض جانبی خاص دیگری داشته باشند که نیاز به نظارت دارند. به عنوان مثال، دوکسوروبیسین (یکی از رایج ترین داروهای شیمی درمانی مورد استفاده در سرطان تیروئید) میتواند بر عملکرد قلب تأثیر بگذارد. اگر از دوکسوروبیسین استفاده میکنید، پزشک با استفاده از آزمایشاتی مانند اکوکاردیوگرام (echocardiogram)، قلب شما را به طور منظم بررسی میکند.
درمان دارویی هدفمند (Targeted Drug Therapy) برای سرطان تیروئید
داروهای جدیدتری که به طور خاص تغییرات درون سلولها را که باعث سرطان میشوند هدف قرار میدهند، اکنون برای درمان برخی از سرطانهای تیروئید استفاده میشوند. این داروها با داروهای شیمی درمانی استاندارد متفاوت هستند و اغلب انواع مختلفی از عوارض جانبی را به همراه دارند.
انواع داروهای هدفمند مورد استفاده برای درمان سرطان تیروئید به عنوان مهار کنندههای کیناز (kinase inhibitors) شناخته میشوند. کینازها پروتئینهای درون سلولی هستند که به طور معمول سیگنالها را ارسال میکنند (مانند رشد سلول). مسدود کردن کینازهای خاص میتواند به درمان برخی سرطانها کمک کند.
داروهای هدفمند برای سرطان پاپیلاری یا فولیکولی تیروئید
خوشبختانه اکثر این سرطانها با جراحی و درمان با ید رادیواکتیو به طور موثر قابل درمان هستند، بنابراین نیاز کمتری به داروهای دیگر برای درمان آنها وجود دارد. اما زمانی که این درمانها مؤثر نباشند، داروهای هدفمند میتوانند مفید باشند.
مهار کنندههای مولتی کیناز (Multikinase inhibitors)
Lenvatinib (Lenvima)، سورافنیب (Nexavar) و Cabozantinib (Cabometyx) داروهای هدفمندی هستند که به عنوان مهار کنندههای مولتی کیناز شناخته میشوند زیرا میتوانند چندین پروتئین کیناز مختلف را مسدود کنند. این داروها به 2 روش اصلی عمل میکنند:
- آنها به محدود کردن تومورها از تشکیل رگهای خونی جدید کمک میکنند که تومورها برای رشد به آنها نیاز دارند.
- آنها برخی از پروتئینهای ساخته شده توسط سلولهای سرطانی را هدف قرار میدهند که به طور معمول به رشد آنها کمک میکند.
لنواتینیب و سورافنیب اغلب میتوانند به توقف رشد سرطان برای مدتی در افراد مبتلا به سرطان تیروئید متمایز (سرطان تیروئید پاپیلاری یا فولیکولی) که درمان آنها با ید رادیواکتیو دیگر جواب نمیدهد کمک کنند. اگر این داروها دیگر مفید نیستند، کابوزانتینیب ممکن است یک گزینه باشد.
همه این داروها به شکل خوراکی مصرف میشوند.
عوارض جانبی شایع میتواند شامل خستگی، زوايد پوستی، از دست دادن اشتها، اسهال، حالت تهوع، فشار خون بالا و سندرم پای دست (hand foot syndrome، قرمزی، درد، تورم یا تاول در کف دست یا کف پا) باشد. سایر عوارض جانبی جدی تر، مانند خونریزی شدید و ایجاد سوراخ در روده نیز ممکن است رخ دهد. از پزشک خود بپرسید که چه انتظاری باید داشته باشید.
مهار کنندههای RET
در برخی از سرطانهای تیروئید پاپیلاری و فولیکولی، سلولها تغییرات خاصی در ژن RET دارند که باعث میشود از پروتئین RET کیناز غیر طبیعی بسازند. این پروتئین غیر طبیعی به رشد سلولها کمک میکند.
سلپرکاتینیب (Retevmo) نوعی دارویی است که به عنوان مهارکننده RET شناخته میشود. این دارو با حمله به پروتئین RET عمل میکند. اگر سلولهای سرطانی دارای انواع خاصی از تغییرات ژن RET باشند، میتوان از این دارو برای درمان سرطان پاپیلاری یا فولیکولی پیشرفته تیروئید استفاده کرد و درمان با ید رادیواکتیو گزینه خوبی نیست.
این دارو معمولاً دو بار در روز از راه خوراکی به صورت کپسول مصرف میشود.
عوارض جانبی رایج سلپرکاتینیب میتواند شامل خشکی دهان، اسهال، یبوست، فشار خون بالا، احساس خستگی، تورم در دستها یا پاها، زوائد پوستی، سطح قند خون بالا، کاهش تعداد گلبولهای سفید یا پلاکتهای خون و تغییرات در برخی آزمایشهای خونی باشد.
عوارض جانبی کمتر شایع اما جدیتر میتواند شامل آسیب کبدی، واکنشهای آلرژیک، تغییر در ریتم قلب، خونریزی آسان و مشکلات در بهبود زخم باشد.
مهار کنندههای TRK
تعداد کمی از سرطانهای تیروئید تغییراتی در یکی از ژنهای NTRK دارند. این تغییرات ژنی میتواند به رشد سلولهای سرطانی کمک کند.
لاروترکتینیب (Vitrakvi) و انترکتینیب (Rozlytrek) پروتئینهای غیر طبیعی TRK ساخته شده توسط ژنهای NTRK را هدف قرار داده و غیر فعال میکنند. هر کدام از این داروها میتوانند در افراد مبتلا به سرطان تیروئید پیشرفته که دارای تغییر ژن NTRK بوده و با وجود سایر درمانها همچنان در حال رشد هستند، استفاده شوند.
این داروها به صورت قرص، یک یا دو بار در روز مصرف میشوند.
عوارض جانبی رایج این داروها میتواند شامل سرگیجه، خستگی، حالت تهوع، استفراغ، یبوست، افزایش وزن و اسهال باشد. عوارض جانبی کمتر شایع اما جدیتر میتواند شامل آسیب کبد، مشکلات قلبی و گیجی و سایر مشکلات سیستم عصبی باشد.
داروهای هدفمند برای سرطان مدولاری تیروئید
پزشکان به ویژه به یافتن داروهای هدفمند برای درمان سرطان مدولاری تیروئید (MTC) علاقه مند بوده اند زیرا درمانهای مبتنی بر هورمونهای تیروئید (از جمله درمان با ید رادیواکتیو) در برابر این سرطانها موثر نیستند.
مهار کنندههای مولتی کیناز
Vandetanib (Caprelsa) و Cabozantinib (Cometriq) مهارکنندههای مولتی کیناز (داروهایی که چندین پروتئین کیناز مختلف را هدف قرار میدهند) هستند. آنها میتوانند هم خود سلولهای سرطانی و هم رشد رگهای خونی جدید (که تومورها نیاز به رشد آنها دارند) را تحت تأثیر قرار دهند.
این داروها را میتوان برای درمان MTC پیشرفته استفاده کرد. هر کدام میتوانند برای مدتی از رشد سرطان جلوگیری کنند، اگرچه هنوز مشخص نیست که آیا میتوانند به مردم کمک کنند تا عمر طولانی تری داشته باشند یا خیر.
این داروها به صورت قرص یک بار در روز مصرف میشوند.
برخی از عوارض جانبی رایج وندتانیب عبارتند از اسهال، زوائد پوستی، حالت تهوع، فشار خون بالا، سردرد، خستگی، کاهش اشتها و درد شکم. به ندرت، همچنین میتواند باعث مشکلات جدی و یا حتی تهدید کننده ریتم قلب یا عفونت شود. به دلیل عوارض جانبی بالقوه آن، پزشکان باید قبل از تجویز این دارو آموزشهای ویژه ای ببینند.
عوارض جانبی رایج کابوزانتینیب شامل اسهال، یبوست، درد شکم، زخمهای دهان، کاهش اشتها، حالت تهوع، کاهش وزن، خستگی، فشار خون بالا، از دست دادن رنگ مو و سندرم دست و پا (قرمزی، درد و تورم دستها و پاها) است.
به ندرت، این دارو میتواند عوارض جانبی جدی مانند خونریزی شدید و ایجاد سوراخ در روده نیز ایجاد کند.
مهار کنندههای RET
در برخی از سرطانهای مدولاری تیروئید، سلولها تغییرات خاصی در ژن RET دارند که باعث میشود از پروتئین RET کیناز غیر طبیعی بسازند. این پروتئین غیر طبیعی به رشد سلولها کمک میکند.
سلپرکاتینیب (Retevmo) و پرالستینیب (Gavreto) انواعی از داروها هستند که به عنوان مهار کنندههای RET شناخته میشوند. آنها با حمله به پروتئین RET کار میکنند. اگر سلولهای سرطانی دارای انواع خاصی از تغییرات ژن RET باشند، میتوان از این داروها برای درمان MTC پیشرفته استفاده کرد.
سلپرکاتینیب از راه خوراکی به صورت کپسول، معمولاً دو بار در روز مصرف میشود. Pralsetinib کپسولی است که یک بار در روز از طریق دهان مصرف میشود.
عوارض جانبی رایج سلپرکاتینیب و پرالستینیب میتواند شامل خشکی دهان، اسهال، یبوست، فشار خون بالا، احساس خستگی، تورم در دستها یا پاها، زوائد پوستی، سطح بالای قند خون، کاهش تعداد گلبولهای سفید یا پلاکتهای خون و تغییرات در برخی آزمایشهای خونی دیگر باشد.
عوارض جانبی کمتر شایع اما جدیتر میتواند شامل آسیب کبدی، واکنشهای آلرژیک، تغییر در ریتم قلب، خونریزی آسان، التهاب ریهها و مشکلات در بهبود زخم باشد.
داروهای هدفمند برای سرطان آناپلاستیک تیروئید
پزشکان علاقه زیادی به یافتن داروهای هدفمند برای درمان سرطان تیروئید آناپلاستیک داشتند زیرا اکثر درمانهای دیگر در برابر این سرطانها چندان مؤثر نیستند.
مهار کنندههای BRAF و MEK
برخی از سرطانهای تیروئید آناپلاستیک تغییراتی در ژن BRAF دارند که باعث میشود پروتئینهای خاصی بسازند که میتواند به رشد آنها کمک کند.
Dabrafenib (Tafinlar) و Trametinib (Mekinist) داروهایی هستند که برخی از این پروتئینها را هدف قرار میدهند. (دابرافنیب پروتئین BRAF را تحت تأثیر قرار میدهد، در حالی که ترامتینیب پروتئین MEK مرتبط را هدف قرار میدهد.) این داروها را میتوان با هم برای درمان سرطانهای تیروئید آناپلاستیک که نوع خاصی از تغییر ژن BRAF دارند و نمیتوان با جراحی به طور کامل آن را حذف کرد، استفاده کرد.
این داروها به صورت قرص یا کپسول هر روز مصرف میشوند.
عوارض جانبی شایع میتواند شامل تغییرات پوستی، زوائد پوستی، خارش، حساسیت به آفتاب، سردرد، تب، لرز، درد مفاصل یا عضلانی، خستگی، سرفه، ریزش مو، حالت تهوع، اسهال و فشار خون بالا باشد.
عوارض جانبی کمتر شایع اما جدی میتواند شامل خونریزی، مشکلات ریتم قلب، مشکلات کبدی یا کلیوی، مشکلات ریوی، واکنشهای آلرژیک شدید، مشکلات پوستی یا چشمی شدید و افزایش سطح قند خون باشد.
برخی از افرادی که با این داروها درمان میشوند، به سرطان پوست، به ویژه سرطانهای سلول سنگفرشی پوست مبتلا میشوند. پزشک شما میخواهد پوست شما را اغلب در طول دوره درمان بررسی کند. همچنین در صورت مشاهده هر گونه رشد جدید یا نواحی غیر طبیعی روی پوست خود باید فوراً به پزشک خود اطلاع دهید.
مهار کنندههای RET
در برخی از سرطانهای تیروئید آناپلاستیک، سلولها تغییرات خاصی در ژن RET دارند که باعث میشود از پروتئین RET کیناز غیر طبیعی بسازند. این پروتئین غیر طبیعی به رشد سلولها کمک میکند.
سلپرکاتینیب (Retevmo) نوعی دارویی است که به عنوان مهار کننده RET شناخته میشود. با حمله به پروتئین RET عمل میکند. اگر سلولهای سرطانی دارای انواع خاصی از تغییرات ژن RET باشند، میتوان از این دارو برای درمان سرطان آناپلاستیک پیشرفته تیروئید استفاده کرد.
این دارو معمولاً دو بار در روز از راه خوراکی به صورت کپسول مصرف میشود.
عوارض جانبی رایج سلپرکاتینیب میتواند شامل خشکی دهان، اسهال، یبوست، فشار خون بالا، احساس خستگی، تورم در دستها یا پاها، زوائد پوستی، سطح قند خون بالا، کاهش تعداد گلبولهای سفید یا پلاکتهای خون و تغییرات در برخی آزمایشهای خونی باشد.
عوارض جانبی کمتر شایع اما جدیتر میتواند شامل آسیب کبدی، واکنشهای آلرژیک، تغییر در ریتم قلب، خونریزی آسان و مشکلات در بهبود زخم باشد.
مهار کنندههای TRK
تعداد کمی از سرطانهای تیروئید آناپلاستیک تغییراتی در یکی از ژنهای NTRK دارند. این تغییرات ژنی میتواند به رشد سلولهای سرطانی کمک کند.
لاروترکتینیب (Vitrakvi) و انترکتینیب (Rozlytrek) پروتئینهای غیر طبیعی TRK ساخته شده توسط ژنهای NTRK را هدف قرار داده و غیرفعال میکنند. این داروها را میتوان در افراد مبتلا به سرطان تیروئید آناپلاستیک که دارای تغییر ژن NTRK است و با وجود درمانهای دیگر همچنان در حال رشد است، استفاده کرد.
این داروها به صورت قرص، یک یا دو بار در روز مصرف میشوند.
عوارض جانبی رایج این داروها میتواند شامل سرگیجه، خستگی، حالت تهوع، استفراغ، یبوست، افزایش وزن و اسهال باشد. عوارض جانبی کمتر شایع اما جدیتر میتواند شامل آسیب کبد، مشکلات قلبی و گیجی و سایر مشکلات سیستم عصبی باشد.
رویکردهای درمانی رایج
بیشتر سرطانهای تیروئید قابل درمان هستند، به خصوص اگر به نقاط دور دست بدن سرایت نکرده باشند. اگر سرطان قابل درمان نباشد، هدف از درمان ممکن است حذف یا از بین بردن تا حد ممکن بافت سرطان و جلوگیری از رشد، گسترش یا بازگشت آن تا زمانی که ممکن است باشد. گاهی اوقات درمان با هدف تسکین (relieving) علائمی مانند درد یا مشکلات تنفسی و بلع است.
در انتخاب یک برنامه درمانی، عواملی که باید در نظر گرفته شوند عبارتند از نوع و مرحله سرطان و سلامت عمومی شما. اغلب، بیش از یک نوع روش درمانی مورد نیاز است.
درمان سرطان تیروئید بر حسب نوع و مرحله
نوع درمانی که پزشک شما توصیه میکند به نوع و مرحله سرطان و سلامت کلی شما بستگی دارد. در مورد برنامه درمانی که توصیه میکند، با پزشک خود صحبت کنید.
سرطان پاپیلاری و انواع آن
اکثر سرطانها با برداشتن غده تیروئید (تیروئیدکتومی یا thyroidectomy) درمان میشوند، اگرچه تومورهای کوچکی که به خارج از غده تیروئید گسترش نیافتهاند ممکن است تنها با برداشتن سمت تیروئید حاوی تومور (لوبکتومی یا lobectomy) درمان شوند. اگر غدد لنفاوی بزرگ شوند یا علائم گسترش سرطان را نشان دهند، آنها نیز برداشته میشوند.
علاوه بر این، مطالعات اخیر نشان دادهاند که افراد مبتلا به سرطانهای میکروپاپیلاری (سرطانهای تیروئید بسیار کوچک یا micro-papillary cancers) ممکن است بهجای انجام جراحی فوری، با خیال راحت با سونوگرافیهای معمول از نزدیک تحت نظر باشند.
حتی اگر غدد لنفاوی بزرگ نشده باشند، برخی از پزشکان تشریح بخش مرکزی گردن (برداشتن غدد لنفاوی کنار تیروئید با جراحی یا central compartment neck dissection) همراه با برداشتن تیروئید را توصیه میکنند. اگرچه این عمل برای بهبود بقای بیماران سرطانی نشان داده نشده است اما ممکن است خطر بازگشت سرطان در ناحیه گردن را کاهش دهد. از آن جایی که برداشتن غدد لنفاوی امکان بررسی سرطان را فراهم میکند، این جراحی همچنین مرحله بندی دقیق سرطان را آسان تر میکند. اگر سرطان به سایر غدد لنفاوی گردن گسترش یافته باشد، معمولاً یک تشریح رادیکال اصلاح شده گردن (حذف گسترده تر غدد لنفاوی از گردن یا modified radical neck dissection) انجام میشود.
روش درمانی بعد از جراحی بستگی به مرحله سرطان تیروئید دارد:
- درمان با ید رادیواکتیو (RAI) گاهی اوقات پس از برداشتن تیروئید برای سرطانهای مرحله اولیه (T1 یا T2) استفاده میشود اما میزان بهبودی تنها با جراحی عالی است. اگر سرطان عود کرد، درمان ید رادیویی همچنان میتواند انجام شود.
- درمان RAI اغلب برای سرطانهای پیشرفته تری مانند تومورهای T3 یا T4 یا سرطانهایی که به غدد لنفاوی یا نواحی دور گسترش یافته اند، انجام میشود. هدف از بین بردن بافت باقی مانده تیروئید و تلاش برای درمان سرطان باقی مانده در بدن است. مناطق ناشی از گسترش دور که به RAI پاسخ نمیدهند ممکن است نیاز به درمان با پرتو درمانی خارجی، درمان هدفمند یا شیمی درمانی داشته باشند.
افرادی که تیروئیدکتومی کرده اند باید روزانه قرصهای هورمون تیروئید (لووتیروکسین یا levothyroxine) مصرف کنند. اگر درمان RAI برنامه ریزی شده باشد، شروع هورمون درمانی تیروئید ممکن است تا پایان درمان به تعویق بیفتد (معمولاً حدود 6 تا 12 هفته پس از جراحی).
سرطان عود کننده (Recurrent cancer): درمان سرطانی که پس از درمان اولیه عود میکند، عمدتاً به محل رشد سرطان بستگی دارد، اگرچه عوامل دیگری نیز ممکن است مهم باشند. عود ممکن است با آزمایش خون یا آزمایشهای تصویر برداری مانند سونوگرافی یا اسکن ید رادیویی پیدا شود.
اگر سرطان در گردن برگشت، بیوپسی با هدایت اولتراسوند انجام میشود تا سرطانی بودن آن تایید شود. اگر به نظر میرسد که تومور قابل برداشت (قابل برداشت) باشد، اغلب از جراحی استفاده میشود. اگر سرطان در اسکن ید رادیواکتیو ظاهر شود (به این معنی که سلولها ید مصرف میکنند)، درمان با ید رادیواکتیو (RAI) ممکن است به تنهایی یا با جراحی مورد استفاده قرار گیرد. اگر سرطان در اسکن ید رادیواکتیو نشان داده نشد اما با سایر آزمایشهای تصویربرداری (مانند اسکن MRI یا PET) قابل تشخیص بود، ممکن است از اشعه خارجی استفاده شود.
اگر سرطان به چندین مکان گسترش یافته باشد و RAI و سایر درمانها مفید نباشند، ممکن است داروهای درمان هدفمند مانند لنواتینیب (Lenvima) یا سورافنیب (Nexavar) آزمایش شوند. اگر این داروها دیگر کار نمیکنند، کابوزانتینیب (Cabometyx) ممکن است یک گزینه باشد. سایر داروهای هدفمند نیز ممکن است مفید باشند، به خصوص اگر سلولهای سرطانی تغییراتی در ژنهای خاصی داشته باشند (مانند ژنهای RET یا NTRK). از آن جایی که درمان این سرطانها سخت است، شرکت در کارآزمایی بالینی درمانهای جدیدتر انتخاب دیگری است.
سرطانهای فولیکولی و سلولی هورتل
اغلب، مشخص نیست که تومور یک سرطان فولیکولی بر اساس بیوپسی FNA است. اگر نتایج بیوپسی نامشخص باشد، ممکن است “نئوپلاسم فولیکولی یا follicular neoplasm ” را به عنوان تشخیص ذکر کنند. از هر 10 نئوپلاسم فولیکولی فقط 2 مورد سرطان است، بنابراین گام بعدی معمولاً جراحی برای برداشتن نیمی از غده تیروئید است که تومور دارد (لوبکتومی).
اگر معلوم شود که تومور یک سرطان فولیکولی است، معمولاً به یک عمل دوم برای برداشتن بقیه تیروئید نیاز است (به این عمل تیروئیدکتومی تکمیلی یا completion thyroidectomy گفته میشود). اگر بیمار مایل به انجام یک عمل جراحی باشد، پزشک ممکن است در اولین جراحی کل غده تیروئید را خارج کند. با این حال، برای اکثر بیماران، این کار واقعاً مورد نیاز نیست.
اگر علائم گسترش سرطان قبل از جراحی وجود داشته باشد، تومور باید سرطانی باشد و بنابراین تیروئیدکتومی انجام میشود.
تشخیص سرطان سلولی Hürthle (Hurthle) بر اساس بیوپسی FNA نیز دشوار است. تومورهای مشکوک به سرطان سلول Hürthle اغلب مانند نئوپلاسمهای فولیکولی درمان میشوند. معمولا ابتدا لوبکتومی انجام میشود. در صورت تایید سرطان، تیروئیدکتومی کامل انجام میشود. اگر علائم گسترش سرطان وجود داشته باشد یا اگر بیمار بخواهد بعداً از جراحی بیشتر اجتناب کند، ممکن است تیروئیدکتومی به عنوان اولین جراحی انجام شود.
مانند سرطان پاپیلاری، برخی از غدد لنفاوی معمولاً برداشته شده و برای سرطان آزمایش میشوند.
اگر سرطان به غدد لنفاوی گسترش یافته باشد، ممکن است یک محفظه مرکزی یا دیسکسیون اصلاح شده گردن (حذف غدد لنفاوی از گردن با جراحی) انجام شود. از آن جایی که تیروئید برداشته میشود، بیماران نیاز به درمان هورمون تیروئید نیز دارند، اگرچه اغلب بلافاصله شروع نمیشود.
اسکن ید رادیویی معمولاً پس از جراحی انجام میشود تا مناطقی که هنوز ید مصرف میکنند، جستجو شود. انتشار به غدد لنفاوی مجاور و نقاط دوردست که در اسکن نمایان میشود را میتوان با ید رادیواکتیو (RAI) درمان کرد. برای سرطانهایی که ید نمیگیرند، پرتو درمانی خارجی ممکن است به درمان تومور یا جلوگیری از رشد مجدد آن در گردن کمک کند.
سرطانی که به نواحی دورتر مانند ریه یا کبد گسترش یافته است، ممکن است نیاز به درمان با پرتو درمانی خارجی داشته باشد، یا در صورت عدم پاسخ به RAI، با داروهای درمانی هدفمند مانند لنواتینیب (Lenvima) یا سورافنیب (Nexavar) درمان شود. سایر داروهای هدفمند نیز ممکن است مفید باشند، به خصوص اگر سلولهای سرطانی تغییراتی در ژنهای خاصی داشته باشند (مانند ژنهای RET یا NTRK). گزینه دیگر شرکت در کارآزمایی بالینی درمانهای جدیدتر یا شیمی درمانی است.
سرطان عود کننده (Recurrent cancer): درمان سرطانی که پس از درمان اولیه عود میکند، عمدتاً به محل رشد سرطان بستگی دارد، اگرچه عوامل دیگری نیز ممکن است مهم باشند. عود ممکن است با آزمایش خون یا آزمایشهای تصویر برداری مانند سونوگرافی یا اسکن ید رادیویی پیدا شود.
اگر سرطان در گردن برگشت، ابتدا بیوپسی با هدایت اولتراسوند انجام میشود تا سرطانی بودن آن تایید شود. اگر به نظر میرسد که تومور قابل برداشت (removable) باشد، اغلب از جراحی استفاده میشود. اگر سرطان در اسکن ید رادیواکتیو ظاهر شود (به این معنی که سلولها ید مصرف میکنند)، درمان با ید رادیواکتیو (RAI) ممکن است به تنهایی یا با جراحی مورد استفاده قرار گیرد. اگر سرطان در اسکن ید رادیواکتیو نشان داده نشد اما با سایر آزمایشهای تصویربرداری (مانند اسکن MRI یا PET)، ممکن است از پرتو درمانی خارجی استفاده شود.
درمان هدفمند با داروهایی مانند lenvatinib (Lenvima) یا sorafenib (Nexavar) اغلب در صورتی که سرطان به چندین مکان گسترش یافته باشد و RAI مفید نباشد، ابتدا آزمایش میشود. اگر این داروها دیگر کار نمیکنند، کابوزانتینیب (Cabometyx) ممکن است یک گزینه باشد. سایر داروهای هدفمند نیز ممکن است مفید باشند، به خصوص اگر سلولهای سرطانی تغییراتی در ژنهای خاصی داشته باشند (مانند ژنهای RET یا NTRK). شیمی درمانی و شرکت در کارآزمایی بالینی درمانهای جدیدتر نیز گزینههای مناسبی هستند.
سرطان مدولاری تیروئید
اکثر پزشکان توصیه میکنند که بیمارانی که مبتلا به سرطان مدولاری تیروئید (MTC) تشخیص داده شده اند، برای سایر تومورها که معمولاً در بیماران مبتلا به سندرم MEN 2 دیده میشوند (به مبحث عوامل خطرزای سرطان تیروئید مراجعه کنید)، مانند فئوکروموسیتوم و تومورهای پاراتیروئید آزمایش شوند. غربالگری برای فئوکروموسیتوم اهمیت ویژه ای دارد زیرا بیهوشی و جراحی در صورت وجود این تومورها میتواند بسیار خطرناک باشد. اگر جراحان و متخصصان بیهوشی از قبل از این نوع تومورها اطلاع داشته باشند، میتوانند قبل و در حین جراحی بیمار را با داروها درمان کنند تا جراحی ایمن شود.
مراحل I و II: تیروئیدکتومی کامل (Total thyroidectomy) درمان اصلی برای MTC است و اغلب بیماران مبتلا به مرحله I یا مرحله II MTC را درمان میکند. معمولاً غدد لنفاوی مجاور نیز برداشته میشوند. از آن جایی که غده تیروئید برداشته میشود، هورمون درمانی تیروئید بعد از جراحی لازم است. برای MTC، هورمون درمانی تیروئید به منظور تامین هورمون کافی برای حفظ سلامت بیمار است اما خطر عود سرطان را کاهش نمیدهد. از آن جایی که سلولهای MTC ید رادیواکتیو را نمیگیرند، هیچ نقشی برای درمان ید رادیواکتیو در درمان MTC وجود ندارد.
مراحل III و IV: جراحی مانند مراحل I و II است (معمولاً پس از غربالگری برای سندرم MEN 2 و فئوکروموسیتوم). هورمون درمانی تیروئید بعد از آن انجام میشود. هنگامی که تومور گسترده است و به بسیاری از بافتهای مجاور حمله میکند یا نمیتوان آن را به طور کامل برداشت، ممکن است پس از جراحی، پرتو درمانی خارجی برای کاهش احتمال عود در گردن انجام شود.
برای سرطانهایی که به نقاط دورتر بدن گسترش یافته اند، در صورت امکان از جراحی، پرتو درمانی یا درمانهای مشابه استفاده میشود. اگر نمیتوان از این درمانها استفاده کرد، ممکن است داروهای هدفمند مانند واندتانیب (کاپرلسا) یا کابوزانتینیب (کومتریک) مورد آزمایش قرار گیرند. سایر داروهای هدفمند نیز ممکن است مفید باشند، به خصوص اگر سلولهای سرطانی در ژنهای خاصی (مانند ژن RET) تغییراتی داشته باشند. شیمی درمانی ممکن است گزینه دیگری باشد. از آن جایی که درمان این سرطانها سخت است، گزینه دیگر شرکت در آزمایش بالینی درمانهای جدیدتر است.
سرطان عود کننده: اگر سرطان در گردن یا جای دیگری عود کند، ممکن است به جراحی، پرتو درمانی خارجی، داروهای درمانی هدفمند (مانند واندتانیب یا کابوزانتینیب) یا شیمی درمانی نیاز باشد. آزمایشات بالینی درمانهای جدید نیز ممکن است یک گزینه باشد.
آزمایش ژنتیک در سرطان مدولاری تیروئید: اگر به شما گفته شد که MTC دارید، حتی اگر اولین نفر در خانواده هستید که به این بیماری مبتلا شده اید، از پزشک خود در مورد مشاوره و آزمایش ژنتیک سوال کنید.
آزمایش ژنتیکی میتواند سلولهای شما را برای جهش در ژن RET که در افراد مبتلا به سندرم MTC خانوادگی و MEN 2 مشاهده میشود، بررسی کند.
اگر یکی از این جهشها را دارید، مهم است که اعضای نزدیک خانواده (کودکان، برادران، خواهران و والدین) نیز آزمایش شوند. از آن جایی که تقریباً همه کودکان و بزرگسالان دارای جهش در این ژن در زمانی به MTC مبتلا میشوند، اکثر پزشکان موافق هستند که هر فردی که دارای جهش ژن RET است باید تیروئید خود را برای جلوگیری از MTC بلافاصله پس از دریافت نتایج آزمایش بردارد. این شامل کودکان نیز میشود زیرا برخی از اشکال ارثی MTC بر کودکان و نوجوانان تأثیر میگذارد. تیروئیدکتومی کامل میتواند از این سرطان در افراد مبتلا به جهش RET که هنوز آن را ایجاد نکرده اند، جلوگیری کند. در این مورد، جایگزینی مادام العمر هورمون تیروئید مورد نیاز خواهد بود.
سرطان آناپلاستیک
از آن جایی که این سرطان زمانی که تشخیص داده میشود گسترده است، جراحی اغلب به عنوان درمان مفید نیست. اگر سرطان به ناحیه اطراف تیروئید محدود شود – که نادر است – کل تیروئید و غدد لنفاوی مجاور ممکن است برداشته شوند. هدف از جراحی برداشتن هر چه بیشتر سرطان در ناحیه گردن است و در حالت ایده آل هیچ بافت سرطانی را باقی نمیگذارد. به دلیل نحوه گسترش سرطان آناپلاستیک، این اغلب دشوار یا غیرممکن است.
درمان با ید رادیواکتیو استفاده نمیشود زیرا در این سرطان موثر نیست.
پرتو درمانی خارجی ممکن است به تنهایی یا همراه با شیمی درمانی به منظورهای مختلفی استفاده شود:
- تلاش برای کوچک کردن سرطان قبل از جراحی برای افزایش احتمال حذف کامل آن
- پس از عمل جراحی تا هرگونه سرطان باقی مانده در گردن را کنترل کرد.
- زمانی که تومور بیش از حد بزرگ یا گسترده است که با جراحی قابل درمان نیست.
اگر سرطان باعث ایجاد مشکل در تنفس شود (یا در نهایت ممکن است باعث ایجاد مشکل شود)، ممکن است سوراخی در قسمت جلوی گردن و در نای ایجاد شود تا تومور را دور بزند و به بیمار اجازه دهد راحتتر نفس بکشد. این سوراخ تراکئوستومی (tracheostomy) نامیده میشود.
برای سرطانهایی که گسترش یافته اند، میتوان از شیمی درمانی به تنهایی استفاده کرد. اگر سلولهای سرطانی تغییراتی در ژنهای خاصی داشته باشند، درمان با داروهای هدفمند ممکن است مفید باشد:
- دابرافنیب (تافینلار) و ترامتینیب (مکینیست) را میتوان برای درمان سرطانهایی با تغییرات خاص ژن BRAF استفاده کرد.
- سلپرکاتینیب (Retevmo) میتواند برای درمان سرطانهایی با تغییرات خاص ژن RET استفاده شود.
- لاروترکتینیب (Vitrakvi) یا انترکتینیب (Rozlytrek) میتواند برای درمان سرطان با تغییرات ژن NTRK استفاده شود.
از آن جایی که درمان این سرطانها دشوار است، آزمایشهای بالینی درمانهای جدیدتر نیز یک گزینه است.
مطالب مرتبط با سرطان تیروئید:
- تومورهای استرومال دستگاه گوارش (Gastrointestinal Stromal Tumors) چیست؟ علائم، تشخیص و درمان
- مزوتلیومای بدخیم چیست؟ تعریف، علائم، پیشگیری و درمان
- تومورهای کارسینوئید ریه چیست؟ انواع، علائم و درمان
مترجم: فاطمه فریادرس




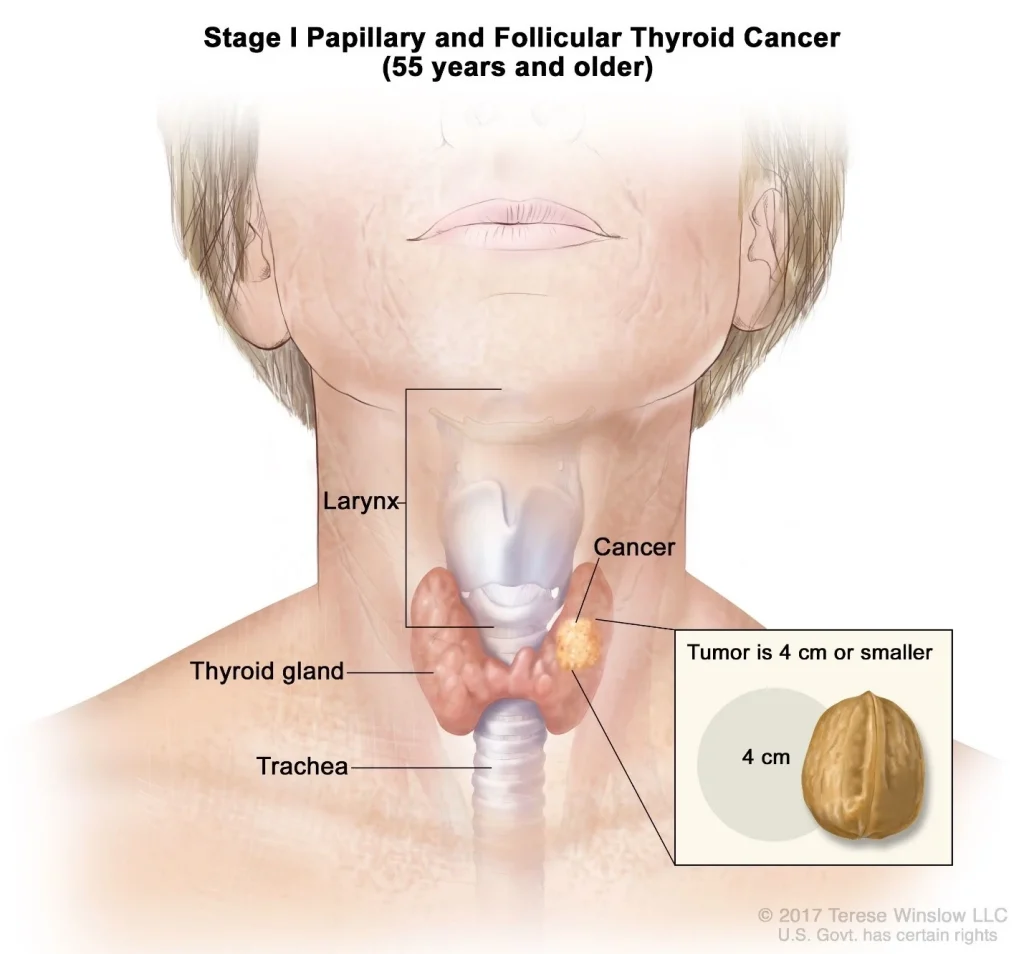
سلام تکرر ادار پس از ۷ماه ید درمانی میشه ک کنسر تیروئید عود کرده باسه
به پزشک مراجعه کنید
سلام درنمونه گره تیروئیدم سلول هرتسل یاهورتل دیده شده آیا این نشانه سرطانی شدن ندولهای تیروئید هست،
سلام به پزشک مراجعه کنید